Может ли феохромоцитома не рецидивировать. Феохромоцитома надпочечника — причины и лечение
Феохромоцитома представляет собой опухоль, локализующуюся в мозговом слое надпочечников, основное воздействие которой заключается в продуцировании катехоламинов (норадреналина и адреналина). Нормальный уровень этих гормонов имеет большое значение для всего организма, так как превышение этих значений приводит к гипертонической болезни, повышенной эмоциональности, вызывает тошноту и рвоту. Наиболее часто воздействие феохромоцитомы надпочечников проявляется в виде гипертонических кризов.
Что собой представляет феохромоцитома надпочечников
К счастью, феохромоцитома надпочечников не является широко распространённой опухолью и встречается довольно редко. Доля детской заболеваемости составляет около 10% от взрослых больных, и наиболее подвержены этой болезни мальчики. Среди взрослых больных от опухоли чаще страдают женщины, средний возраст которых от 20 до 50 лет.
Опухоль феохромоцитомы заключается в своеобразную капсулу, достаточно хорошо снабжается кровью при помощи многочисленных сосудов. Ее размер начиная с 0.5 см с каждым годом увеличивается на несколько миллиметров, достигая 14 см. От размеров опухоли не зависит гормональная активность, которую она способна проявлять. Как правило, феохромоцитома имеет доброкачественных характер, но в 10% случаев она может принять злокачественное течение. В этом случае опухоль локализуется вне надпочечников и вырабатывает дофамин.
 Располагается данное образование непосредственно вблизи надпочечников или на них. Наиболее часто опухоль развивается на одном из них и только 10% пациентов подвергаются двухстороннему поражению. Отдельно расположенная феохромоцитома оказывает более щадящее воздействие на организм, так как в этом случае она вырабатывает только норадреналин. Наблюдаются довольно редкие случаи, когда опухоль образуется в грудной или брюшной полости, в малом тазу и как единичные варианты – в области шеи или головы.
Располагается данное образование непосредственно вблизи надпочечников или на них. Наиболее часто опухоль развивается на одном из них и только 10% пациентов подвергаются двухстороннему поражению. Отдельно расположенная феохромоцитома оказывает более щадящее воздействие на организм, так как в этом случае она вырабатывает только норадреналин. Наблюдаются довольно редкие случаи, когда опухоль образуется в грудной или брюшной полости, в малом тазу и как единичные варианты – в области шеи или головы.
Проявляемые симптомы опухоли
Феохромоцитома выделяет гормоны, от которых во многом зависит самочувствие больных. От повышения их уровня в первую очередь страдает сердечно-сосудистая система, а также нервная и эндокринная. Одним из наиболее ярко выраженных симптомов феохромоцитомы, который к тому же отличается своим постоянством, является артериальная гипертония, имеющая стабильную форму. При этом наблюдаются частые гипертонические кризы с резкими скачками давления. Между приступами давление может опускаться до нормальных значений, или в зависимости от индивидуальных особенностей пациента оставаться стабильно повышенным. Нередки случаи, когда заболевание обходится без кризов, но при постоянно повышенных значениях артериального давления.
 Приступ гипертонического криза, вызванного увеличением уровня катехоламинов от воздействия на организм феохромоцитомы, сопровождается и другими негативными расстройствами. Наиболее часто пациентов беспокоят желудочно-кишечные и сердечно-сосудистые проявления, а также нарушения обменных процессов и нервно-психические расстройства. Во время приступа пациенты ощущают озноб, боль в голове, беспокойство и неуравновешенность, а также повышенную потливость и даже судороги. В качестве симптома постоянно присутствуют боли в области сердца и проявления тахикардии, может возникнуть позывы к рвоте и тошнота. Симптомом феохромоцитомы также служат изменения в составе крови, при этом по результатам анализов можно обнаружить лимфоцитоз и лейкоцитоз, а также гипергликемию и эозинофилию.
Приступ гипертонического криза, вызванного увеличением уровня катехоламинов от воздействия на организм феохромоцитомы, сопровождается и другими негативными расстройствами. Наиболее часто пациентов беспокоят желудочно-кишечные и сердечно-сосудистые проявления, а также нарушения обменных процессов и нервно-психические расстройства. Во время приступа пациенты ощущают озноб, боль в голове, беспокойство и неуравновешенность, а также повышенную потливость и даже судороги. В качестве симптома постоянно присутствуют боли в области сердца и проявления тахикардии, может возникнуть позывы к рвоте и тошнота. Симптомом феохромоцитомы также служат изменения в составе крови, при этом по результатам анализов можно обнаружить лимфоцитоз и лейкоцитоз, а также гипергликемию и эозинофилию.
Симптомом развития феохромоцитомы служат нарушения обменных процессов, приводящие к развитию сахарного диабета и к резкому похуданию. Нередко пациенты теряют за короткое время до 10 кг веса, не изменяя при этом своего питания. Злокачественное течение феохромоцитомы также обладает рядом симптомов, которые выражаются появлением боли в животе, очень значительной потерей веса и метастазами, способными поражать отдаленные от почек, органы.
Одним из симптомов, позволяющим обнаружить феохромоцитому, является резкая потеря зрения, когда в глазах появляются темные пятна и световые вспышки. Подобная ситуация грозит отслоением сетчатки и потерей зрения, поэтому требует обращения к специалистам.
Диагностика феохромоцитомы
 При проведении диагностики феохромоцитомы прежде всего обращают внимание на симптомы, которые ей сопутствуют. Так как феохромоцитома надпочечников выделяет гормоны не постоянно, возникает необходимость проведения анализов несколько раз, начиная сразу после приступа. При проведении диагностики феохромоцитомы, в биохимическом анализе крови и в моче обнаруживается повышенное содержание катехоламина, а также кортизола, кальцитонина, паратиреоидного гормона, АКТГ. Применение в качестве диагностики феохромоцитомы метода пальпации, особенно воздействуя на участки, расположенные в области шеи или брюшной полости, может спровоцировать развитие катехоламинового криза, который наиболее типичен для феохромоцитомы. В основе этих приступов лежит значительное превышение катехоламинов, а сам приступ может быть спровоцирован физическим перенапряжением, стрессовой ситуацией, хотя часто причину приступа выяснить не удается. Проведение диагностики феохромоцитомы с помощью кардиограммы показывают незначительные изменения, и проявляются временно при приступах. Исследование с помощью УЗИ позволяет обнаружить локализацию и размеры феохромоцитомы. Также для больных с наличием такого рода заболевания, рекомендуется провести диагностику феохромоцитомы с использованием МРТ, биопсии, компьютерной томографии и с использованием лучевых исследований.
При проведении диагностики феохромоцитомы прежде всего обращают внимание на симптомы, которые ей сопутствуют. Так как феохромоцитома надпочечников выделяет гормоны не постоянно, возникает необходимость проведения анализов несколько раз, начиная сразу после приступа. При проведении диагностики феохромоцитомы, в биохимическом анализе крови и в моче обнаруживается повышенное содержание катехоламина, а также кортизола, кальцитонина, паратиреоидного гормона, АКТГ. Применение в качестве диагностики феохромоцитомы метода пальпации, особенно воздействуя на участки, расположенные в области шеи или брюшной полости, может спровоцировать развитие катехоламинового криза, который наиболее типичен для феохромоцитомы. В основе этих приступов лежит значительное превышение катехоламинов, а сам приступ может быть спровоцирован физическим перенапряжением, стрессовой ситуацией, хотя часто причину приступа выяснить не удается. Проведение диагностики феохромоцитомы с помощью кардиограммы показывают незначительные изменения, и проявляются временно при приступах. Исследование с помощью УЗИ позволяет обнаружить локализацию и размеры феохромоцитомы. Также для больных с наличием такого рода заболевания, рекомендуется провести диагностику феохромоцитомы с использованием МРТ, биопсии, компьютерной томографии и с использованием лучевых исследований.
 Внешний вид больных с имеющейся феохромоцитомой во многом зависит от формы заболевания, которые принято разделять следующим образом:
Внешний вид больных с имеющейся феохромоцитомой во многом зависит от формы заболевания, которые принято разделять следующим образом:
- пароксизмальная;
- постоянная;
- смешанная.
Больные, особенно после приступов, выглядят неуверенными и испуганными, как и после любого сердечного приступа. Страдают от повышенной потливости, лихорадки, возможны судороги и учащенное мочеиспускание.
Все они подвержены синдрому, который получил название триада Карнея, который включает в себя увеличение потливости, головную боль и учащенное сердцебиение. Женщины с подобной опухолью на начальном этапе испытывают те же симптомы, что и при гипертонии. Смешанная форма осложняется постоянно присутствующими кризами. Очень опасно и вызывает плохое самочувствие постоянная смена давления с высокого на низкое и обратно. Подобное получило название катехоламинового шока и считается угрозой жизни.
Лечение феохромоцитомы надпочечников
 Лечение феохромоцитомы, и при проявлениях катехоламиновых кризах в том числе, основывается на использовании адренолитических препаратов, которые способны блокировать действие катехоламина, чем снижают кровяное давление. Для проведения терапевтических методов лечения феохромоцитомы используют такие лекарственные средства, как Реджитин или Фентоламин в виде внутримышечных инъекций, а также Тропафен, вводимый внутривенно.
Лечение феохромоцитомы, и при проявлениях катехоламиновых кризах в том числе, основывается на использовании адренолитических препаратов, которые способны блокировать действие катехоламина, чем снижают кровяное давление. Для проведения терапевтических методов лечения феохромоцитомы используют такие лекарственные средства, как Реджитин или Фентоламин в виде внутримышечных инъекций, а также Тропафен, вводимый внутривенно.
Терапевтическое лечение феохромоцитомы, как правило, не способно навсегда избавить от опухоли, поэтому существенного эффекта перед операцией удается достичь при помощи а-метилтирозина. Медикаментозное лечение феохромоцитомы с использованием а-метилтирозина проводят перед операцией, так как основным лечебным методом при лечении феохромоцитомы является хирургическое удаление феохромоцитомы. При применении этого препарата требуется осторожность, так как систематическое применение такого средства, способно привести к психическим нарушениям и расстройствам пищеварения.
Хирургическое лечение феохромоцитомы
 Перед проведением операции по удалению опухоли, требуется привести в норму артериальное давление, для чего используют сочетание препаратов, основанных на содержании b-адреноблокаторов и a-адреноблокаторов. При хирургическом лечении феохромоцитомы, при подозрении на множественные опухоли, используют только лапаротомический доступ. Как правило, после удаления опухоли, давление приходит в норму. При лечении феохромоцитомы надпочечников злокачественной формы после удаления опухоли используют химиотерапию.
Перед проведением операции по удалению опухоли, требуется привести в норму артериальное давление, для чего используют сочетание препаратов, основанных на содержании b-адреноблокаторов и a-адреноблокаторов. При хирургическом лечении феохромоцитомы, при подозрении на множественные опухоли, используют только лапаротомический доступ. Как правило, после удаления опухоли, давление приходит в норму. При лечении феохромоцитомы надпочечников злокачественной формы после удаления опухоли используют химиотерапию.
Прогнозы жизни
Серьезными осложнениями, угрожающими жизни при диагностике феохромоцитомы надпочечников, считаются внутричерепные кровоизлияния, инфаркт, острая недостаточность почек и отек легких. После проведения хирургического лечения феохромоцитомы доброкачественного характера, в большинстве случаев самочувствие приходит в норму. Выживаемость после удаления опухоли при отсутствии рецидивов составляет более 95% случаев. Решающее значение в этом отводится диагностике феохромоцитомы на ранних сроках развития заболевания.
Сам факт возникновения в организме человека опухоли, даже доброкачественной? уже является достаточным основанием для беспокойства. И реагировать на подобный факт нужно предельно быстро, в противном случае риски столкнуться с осложнениями значительно возрастают. По этой причине есть смысл изучить основные признаки появления опухоли, особенно если речь идет о такой редкой форме, как феохромоцитома. При этом не стоит рассматривать перспективу воздействия на проблему народными средствами и другими альтернативными методами. Визит к врачу является самым надежным решением.
Феохромоцитома - что это такое?
Под данным термином стоит понимать опухоль как злокачественного, так и доброкачественного характера, состоящую из хромаффинных клеток, которые вырабатывают катехоламины. Она может продуцировать как биогенные амины, так и пептиды, к которым можно отнести норадреналин и дофамин.
В подавляющем большинстве случаев (90%) данный вид опухоли развивается в области мозгового слоя надпочечников, значительно реже ее появление фиксируют в аортальном поясничном параганглии, малом тазу, брюшной или грудной полости. Появление феохромоцитомы в области головы или шеи можно отнести к категории исключений.
В 10% из всех случаев подобный вид опухоли оказывается злокачественным с вненадпочечниковой локализацией. При этом происходит продуцирование дофамина. Что касается процесса метастазирования при такой проблеме, то опухолевые клетки попадают, как правило, в легкие, печень, кости, мышцы и регионарные лимфоузлы.
Причины появления и развития
Многие слышали о таком заболевании, как феохромоцитома. Что это такое, к сожалению, знают далеко не все. Очень важно понять, почему подобная проблема возникает в организме человека. И тут сразу нужно отметить, что четкого исчерпывающего ответа касательно причин возникновения пока нет. Но в результате исследований были сделаны определенные выводы относительно генетической природы феохромоцитомы.
Наиболее часто данное заболевание встречается у людей в возрасте от 25 до 50 лет. В основном развитие такого вида опухоли фиксируется у женщин среднего возраста. Если говорить о детях, то подобный диагноз ставится больше у мальчиков. Но в целом опухоль феохромоцитома - явление относительно редкое.

При этом приблизительно 10% от всего количества таких проблем имеет отношение к семейной форме. Это означает, что данный вид опухоли присутствовал хотя бы у одного из родителей больного.
Продолжая рассматривать причины возникновения заболевания такого типа, стоит отметить, что оно может являться одним из компонентов синдрома множественных эндокринных неоплазий (тип 2А и 2В). Феохромоцитома фиксируется у 1% больных с выявленным диастолическим артериальным давлением.
Симптоматика
При изучении такой опухоли, как диагностика и лечение являются ключевыми информационными блоками, позволяющими с разных сторон рассмотреть тему. Но начать стоит с проявления данного заболевания. Симптоматика здесь достаточно разнообразная и часто похожа на менее опасные проблемы со здоровьем.
Начать стоит с того факта, что есть один симптом, который стабилен при таком заболевании, как феохромоцитома. Артериальная гипертензия - вот о каком проявлении опухоли идет речь. Она может протекать в стабильной и кризовой форме. Когда опухоль развивается при катехоламиновом гипертоническом кризе, артериальное давление повышается достаточно резко. А вот в межкризовый период АД может оставаться стабильно высоким или же находиться в пределах нормы. Фиксировались случаи, когда феохромоцитома протекала с постоянным высоким давлением, но без кризов.
Более подробно о кризе
Есть смысл обратить внимание на тот факт, что при такой проблеме, как феохромоцитома, криз (гипертонический) часто сопровождается желудочно-кишечными, сердечно-сосудистыми, обменными и нервно-психическими нарушениями. Говоря о развитии такого состояния, нужно отметить, что характеризуется оно следующими симптомами: головная боль, дрожь, чувство страха, беспокойство, бледность кожных покровов, озноб, судороги и потливость. Может отмечаться нарушение ритма, тахикардия и боли в сердце.

Когда диагностирована феохромоцитома, может провоцировать рвоту, тошноту и сухость во рту. Но этим изменения в самочувствии больного ограничиваются не всегда. При такой опухоли часто меняется состояние крови. Речь идет о таких осложнениях, как лимфоцитоз, гипергликемия, лейкоцитоз и эозинофилия.
Криз способен длиться от нескольких минут до одного и более часа. Для такого состояния характерным является его неожиданное завершение. Снижение АД также происходит резко, так что даже есть риск возникновения гипотензии. В качестве провоцирующих подобную симптоматику факторов, могут выступать физические нагрузки, проведение глубокой пальпации живота, прием алкоголя и лекарственных препаратов, переохлаждение или перегревание, резкие движения, эмоциональные расстройства и другие факторы.
Особенности приступов
Приступы, как правило, имеют различную частоту. Они могут давать о себе знать от 10 до 15 раз в день или же один раз в течение месяца. Если начался тяжелый криз при феохромоцитоме, то есть смысл говорить о реальном риске инсульта, кровоизлияния в сетчатку глаза, развития почечной недостаточности, инфаркта миокарда, расслаивающей аневризмы аорты, отека легких и др. Наиболее тяжелым осложнением при таком состоянии является катехоламиновый шок, проявляющийся посредством неуправляемой гемодинамики. Речь идет о смене гипо- и гипертензии, имеющей беспорядочный характер и не поддающейся коррекции.
Итак, феохромоцитома - что это такое? Рассматривая ее проявления, нужно уделить внимание и беременным женщинам, так как у них подобная опухоль может маскироваться под токсикозы. Последствием подобной симптоматики может стать неблагоприятный исход родов.

Возможна и стабильная форма опухоли, при которой АД будет постоянно высоким. В таком состоянии часто фиксируются изменения в почках, глазном дне и миокарде. Также возможны внезапные изменения в настроении, головная боль, повышенная утомляемость и возбудимость. У одного из 10 больных наблюдается развитие сахарного диабета.
Есть и другие заболевания, которые нередко сопутствуют феохромоцитоме. Речь идет о синдроме Рейно, ЖКБ, нейрофиброматозе и др. В том случае, если развивается злокачественная опухоль, появляются боли в животе, возникает метастазирование в отдаленные органы и быстрая потеря веса.
Особые клинические проявления
Есть определенные особенности течения болезни, которые могут привести к некоторым осложнениям. Речь идет о следующих процессах:
- У детей с диагностированной феохромоцитомой в подавляющем большинстве случаев развивается артериальная гипертония. У четверти больных в раннем возрасте фиксируется полидипсия, полиурия и судороги. Еще одно осложнение, которое может вызвать феохромоцитома у детей - это замедление роста. К тому же именно в раннем возрасте при таком диагнозе дает о себе знать сильная потеря веса, потливость, рвота и тошнота, нарушение зрения, а также вазомоторные нарушения.
- Женщины с феохромоцитомой могут испытывать ухудшение самочувствия, обусловленное приливами. У беременных может быть имитация эклампсии и преэклампсии.
- В тех случаях, когда опухоль находится рядом со стенкой мочевого пузыря, процесс мочеиспускания может сопровождаться приступами. Также есть риск возникновения безболезненной гематурии, повышения АД, головной боли, тошноты и сердцебиения.
Методы диагностики
Для того чтобы идентифицировать состояние больного при подозрении на такое заболевание, как феохромоцитома, анализ состоянияорганизма должен быть ориентирован прежде всего на следующую симптоматику: бледность кожи лица и груди, повышенное АД, тахикардия, ортостатическая гипотония.
При этом нужно быть осторожным с попыткой проведения пальпации в случае новообразования в области шеи или брюшной полости. Суть в том, что подобные действия могу стать причиной развития катехоламинового криза.
Также качественная диагностика при такой опухоли должна включать визит к офтальмологу. Это условие можно объяснит тем фактом, что почти у 40% людей, страдающих артериальной гипертензией, выявляется причем различной степени тяжести.
Есть и биохимические критерии диагностирования феохромоцитомы, фото которой позволяют понять всю серьезность ситуации. Итак речь идет о повышенном содержании катехоламинов в крови, моче, глюкозы крови и хромогранина-А в сыворотке крови. Иногда актуальными могут быть данные о повышении концентрации паратиреоидного гормона, кортизола, кальция, фосфора, кальцитонина и других элементов.

При определенных состояниях пациентов проводится опухоли. Речь идет о таких заболеваниях, как психозы, неврозы, гипертоническая болезнь, тиреотоксикоз, отравления и нарушения в работе ЦНС.
При определении типа опухоли и степени ее развития может использоваться МРТ и КТ, а также исследование сердечной деятельности пациента. Если диагностирована феохромоцитома, симптомы, диагностика и лечение - это аспекты, которые являются предельно актуальными, поскольку при опухолях различного рода именно своевременное выявление проблемы и незамедлительное лечение являются залогом положительного итога работы с больным.
Как лечить
Есть различные методы воздействия на опухоль как злокачественную, так и не представляющую угрозы. При этом в большинстве случаев хирургическое вмешательство станет наиболее рациональным решением, если была обнаружена феохромоцитома. Удаление будет особенно актуальным в случае с опухолью в области надпочечника.
Но возможны исключения в связи с плохим состоянием сердца, сосудов и высоким артериальным давлением. Участие хирурга при таком состоянии крайне нежелательно или вовсе недопустимо. При этом оказывается другое воздействие на такую опухоль, как феохромоцитома. Лечение сводится к медикаментозной терапии, занимающей, как правило, несколько дней.
Использование различных препаратов для нейтрализации опухоли подразумевает, что пациент будет находиться в постели, причем занимать положение полусидя. Чтобы привести в норму артериальное давление врач может назначить альфа-адреноблокаторы. Если говорить более конкретно, то это такие препараты, как «Тропафен» и «Феноксибензамин». Если у пациента фиксируется гипертонический криз, актуальным будет введение «Фентоламина», «Нитропруссида натрия» и других подобных препаратов. Важным является и тот факт, что на протяжении предоперационной терапии необходимо сохранять пациента от обезвоживания.
Использование хирургии
Если была обнаружена феохромоцитома, лечение с использованием скальпеля выбирается с учетом того, какие особенности имеет опухолевый процесс. Самыми распространенными являются комбинированный, трансбрюшинный, внебрюшинный и трансторакальный методы.
В том случае, если после обследования была обнаружена единичная опухоль, прогноз с использованием хирургического лечения будет благоприятным. Конечно, возможны рецидивы, но они дают о себе знать лишь в 13-15% случаев.
А вот при множественных опухолях, ситуация ощутимо усложняется. Наиболее разумным решением является удаление всех опухолей, но проблема кроется в том, что вероятность благополучного исхода достаточно низкая. Именно по этой причине в случае множественных феохромоцитом хирургическое вмешательство проводится в несколько этапов. В некоторых ситуациях опухоль удаляется лишь частично.

Что касается особенностей самой операции, то в процессе ее выполнения применяется исключительно лапаротомический доступ. Объясняется такой подход высоким риском вненадпочечниковой локализации опухоли. Также стоит знать о том, что контроль гемодинамики (АД и ЦВД) проводится на протяжении всего вмешательства.
В подавляющем большинстве случаев после того, как феохромоцитома была удалена, артериальное давление снижается. Если же такая реакция организма отсутствует, то есть все основания подозревать факт образования эктопированной опухолевой ткани.
Если феохромоцитома была обнаружена у беременных женщин, то сначала производится стабилизация АД, после чего выполняется кесарево сечение или же прерывание беременности, и лишь затем удаляется сама опухоль.
В случае диагностирования злокачественной феохромоцитомы, при которой происходит распространение метастазов, назначается химиотерапия («Дакарбазин», «Винкристин», «Циклофосфамид»).
В целом если опухоль была обнаружена на ранней стадии, и пациента хорошо подготовили к лечению, шансы преодолеть данную проблему достаточно высоки.
Какие факторы можно определить как провоцирующие
При развитии опухоли в организме всегда остается риск спровоцировать приступ. Поэтому важно быть в курсе того, что может привести к осложнению состояния. Речь идет о половом акте, изменении позы тела, гипервентиляции, натуживании во время дефекации, физической нагрузке, психическом возбуждении и давлении на область, где локализована опухоль. Если была диагностирована феохромоцитома, не стоит увлекаться алкоголем, в частности, вином и пивом, равно как и есть сыр.

Также были зафиксированы случаи, когда приступы начинались после приема никотина, трициклических антидепрессантов, производных фенотиазина и бета-адреноблокаторов.
Итоги
Итак, нами была раскрыта тема «Феохромоцитома». Что это такое, мы рассмотрели максимально подробно. Остается сделать очевидный вывод: данная проблема является слишком серьезной для того, чтобы относиться к ней легкомысленно. При первых признаках, напоминающих симптомы феохромоцитомы, нужно обращаться к врачу, проходить диагностику и начинать лечение.
Феохромоцитома – это новообразование, разрастающееся из хромаффинных клеток. Другое название данной опухоли хромаффинома, если она доброкачественна, и феохромобластома, если присутствуют раковые клетки. Она является гормонально активной опухолью около пяти сантиметров, поражающей мозговой слой надпочечников. При новообразованиях данной группы начинается усиленная выработка дофинома, адреналина и норадреналина.
К симптомам феохромоцитомы относятся рвота, тошнота, сердцебиение, боль в грудной клетке, сильное повышение артериального давления. При опухоли возникают гипертонические приступы, которые вызывают повышенный уровень катехоламинов. При возникновении феохромоцитомы надпочечников возникает гормональный сбой, заставляющий больного обратиться за медицинской помощью. Пациентов тщательно обследуют, проводят пробы на вещества надпочечников, УЗИ, МРТ. Лечение проводится хирургическим путем и с помощью препаратов в таблетках.
Что такое феохромоцитома
Для того чтобы говорить о лечении, необходимо сначала разобраться, что такое феохромоцитома. В медицине это опухоль надпочечников. В большинстве случаев феохромоцитома локализуется на поверхности надпочечника, меньшее число опухолей имеют вненадпочечниковую локализацию и вырабатывают лишь норадреналин, что характеризуется более мягкой симптоматикой. Феохромоцитома чаще развивается на одном надпочечнике, и лишь у одного человека из десяти она поражает оба органа одновременно.
Данная патология является редкой, на миллион людей регистрируется только два случая заболевания этой патологией. Более часто болезнь поражает людей в возрасте от двадцати до сорока лет. Десять процентов, из общего количества больных приходится на детей. Опухоль может носить как доброкачественный, так и злокачественный характер. Обычно (в 90% случаев) возникают доброкачественные новообразования.
Опухоль мягкая по консистенции, в ней насчитывается большое количество сосудов, поэтому часто в новообразовании возникают кровоизлияния. Иногда в стенках опухоли возникает некроз, после которого остается полость. Характер содержимого опухоли кистозный.
Причины
Точно неизвестны причины, по которым возникает феохромоцитома надпочечника, однако ученые и доктора склоняются к версии, что значимую роль в образовании опухоли играет наследственный фактор. Приблизительно у десяти процентов больных причины феохромоцитомы кроются в хромосомных отклонениях.
Очень часто отмечается сочетание данного новообразования с другими опухолями эндокринной системы. Таким образом, феохромоцитома является одной из составляющих множественной эндокринной неоплазии. Врачи клиники, в которой больной проходит обследование, могут обнаружить нейрофиброматоз или модулярную карциному щитовидной железы.
Симптомы
При феохромоцитоме симптомы связаны с воздействием продуцируемых гормонов на органы и ткани больного. Данная патология, по сравнению с другими подобными, приводит к самым серьезным нарушениям со стороны сердца и почек.
Симптомы феохромоцитомы зависят от ее формы:
- Пароксизмальная;
- Постоянная;
- Смешанная.
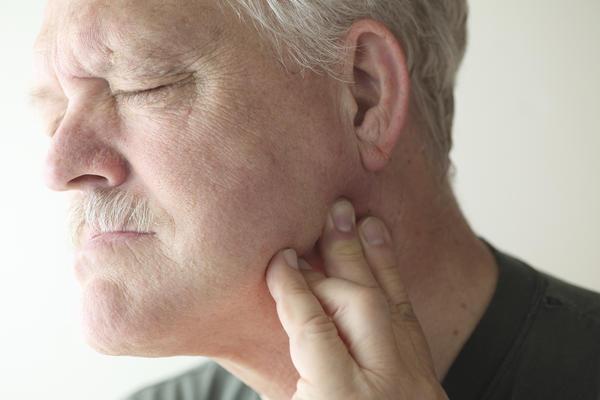
Пароксизмальная форма является самой частой. Она провоцирует сердечные проблемы, в частности, повышение давления в артериях.
Признаки данной формы феохромоцитомы следующие:
- сильная головная боль;
- головокружение;
- одышка;
- боль в сердце;
- сердцебиение;
- паника;
- чувство страха;
- дрожь;
- беспокойство;
- бледность;
- потливость;
- учащение пульса;
- тошнота;
- сухость во рту;
- судороги;
- лихорадка;
- увеличение объема мочи.
Признаки кризов могут наблюдаться от нескольких минут до двух или трех часов при тяжелом течении. Заканчивается такие кризы внезапно, при этом, выделяется много мочи (до пяти литров), человек вспотевший, усталый и слабый.
При постоянной форме не происходят кризы, давление повышено на постоянной основе, а симптоматика напоминает первичную гипертензию. Больные слабы, эмоционально неустойчивы, у них происходят обменные нарушения, в частности, развивается сахарный диабет. Смешанная форма отличается постоянно повышенным давлением, на фоне которого периодически возникают кризы, вызванные повышением в крови норадреналина и метанефрина.
Опаснее всего состояние, во время которого у человека из-за изменения количества катехоламинов в плазме давление «скачет». Такие непредсказуемые скачки угрожают жизни больного, а состояние, при котором они возникают, называется кетахоламиновым шоком. Обнаруживается такой шок у одного из десяти пациентов, преимущественно, у детей.
Диагностика
Диагностика феохромоцитомы начинается с общего обследования, во время которого отмечается частое сердцебиение, бледная кожа на лице, груди и шее, а также повышенное давление. Во время диагностики феохромоцитомы ни в коем случае не проводится пальпация области почек, поскольку это провоцирует катехоламиновый пароксизм.

В обязательном порядке делается анализ крови, эндокринология, лабораторная диагностика мочи. При феохромоцитоме анализы показывают уровень гормонов, кальция, фосфора. Лабораторные исследования крови при злокачественной феохромоцитоме помогут определить стадию онкологии. На УЗИ почек можно определить место локализации опухоли, магнитно-резонансная томография помогает оценить структуру новообразования, ее размер и прочие нюансы.
Лечение
При феохромоцитоме лечение изначально проводится консервативным путем, после этого требуется проведение операции. В зависимости от того, какой гормон увеличен больше, и какие признаки преобладают, проводится симптоматическая терапия и купирование приступов пароксизмов. Лекарственные препараты нормализуют уровень адреналина и других гормонов, вырабатываемых феохромоцитомой, а во время гипертонического приступа в кровь вводится натрия Нитропруссид.
После медикаментозной подготовки лечение феохромоцитомы проводится методом хирургического вмешательства, который носит название тотальная адреналэктомия. В процессе оперативного вмешательства проводится удаление надпочечника, который поразила опухоль. Новообразование или несколько опухолей может располагаться вне надпочечника, наиболее часто операция проводится классическим методом, однако иногда может проводиться и лапароскопия.

Операция по удалению опухоли очень сложная, хирурги должны действовать крайне аккуратно, касаясь только удаляемой части надпочечника, но не самого новообразования. Любые прикосновения к феохромоцитоме провоцируют резкий выброс большого количества гормонов. Множественные новообразования удаляются в несколько этапов. Во время оперативного вмешательства доктора тщательно следят за артериальным давлением больного при помощи аппаратуры.
Иногда феохромоцитома переходит во множественную эндокринную неоплазию, при наличии такого заболевания, врачи проводят резекцию обоих надпочечников. Если при высоком содержании адреналина феохромоцитома обнаруживается во время беременности, то это является прямым показанием к срочному аборту или кесареву сечению, в зависимости от срока беременности, после которого проводится операция по удалению опухоли.

Если новообразование имеет злокачественную природу и есть метастазы в других органах, то проводится несколько курсов химиотерапии. После химических препаратов весь организм может страдать от побочных эффектов, но они проходят вскоре после того, как лечение будет завершено.
Пациентам, которые имеют противопоказания к хирургическому вмешательству, лечение проводится при помощи сильных медикаментов, которые уменьшают циркулирующие в крови катехоламины. Естественно, такое лечение нельзя назвать до конца эффективным, к тому же, оно может привести к осложнениям и иметь побочные эффекты.
Прогноз
В подавляющем числе случаев, удаление доброкачественной феохромоцитомы приводит к улучшению показателей артериального давления и регрессии других клинических признаков. Если после оперативного вмешательства гипертония не проходит, это может говорить о наличии эктопированной ткани, о неполном удалении опухоли, либо о случайном повреждении почечной артерии.
После удаления опухоли, носящей доброкачественный характер, пятилетняя выживаемость наблюдается у девяноста пяти пациентов. При злокачественных новообразованиях процент ниже и зависит от стадии развития опухоли, на которой она была диагностирована и удалена. Феохромоцитома у двенадцати человек из ста рецидивирует в течение года после удаления. Пациенты, которым была проведена резекция, ставятся на диспансерный учет и должны проходить ежегодное обследование у эндокринолога.
Феохромоцитома – это гормонально-активная опухоль надпочечников. Она располагается в мозговом веществе или хромаффиновой ткани железы и считается одной из самых мало изученных эндокринологических патологий.
Многие аспекты этиологии и развития феохромоцитомы надпочечников современной медицине до сих пор неизвестны. Семейная форма феохромоцитомы характерна для людей с наследственными заболеваниями: болезнь Реклингаузена (он же нейрофиброматоз), синдром Сиппла или Хиппеля-Линдау.
Феохромоцитома встречается в среднем у 1 из 10 тыс. человек. Среди людей, страдающих от гипертонии, частота заболевания составляет 1%, т.е. уже 1 человек на 100 пациентов с повышенным артериальным давлением.
Трудность диагностики феохромоцитомы надпочечников заключается в нередко бессимптомном течении заболевания или в широком спектре клинических симптомов феохромоцитомы. Так по данным американских медиков правильный диагноз у пациентов с феохромоцитомой устанавливается лишь в 37-40% случаев.
Как правило, феохромоцитома надпочечника располагается в одной из желёз. Поражение опухолью обоих парных органов или локализация феохромоцитомы вне области надпочечников диагностируется лишь при 10-15% заболеваний.
И ещё в 10% случаев патологии обнаруживаются злокачественные симптомы феохромоцитомы – метастазирование опухоли в лимфатические узлы, кости, мышцы, печень, реже - в легкие и головной мозг.
Симптомы феохромоцитомы надпочечников
Одним из главных симптомов феохромоцитомы является гипертензия. Повышенное давление у больного может быть эпизодическим или постоянным. В первом случае приступы гипертензии провоцируют эмоциональные переживания, повышенная физическая нагрузка или переедание.
К симптомам феохромоцитомы во время приступа гипертензии относят:
- головную боль пульсирующего характера,
- тошноту,
- рвоту,
- бледность кожных покровов,
- потливость,
- дискомфорт в груди и животе,
- судороги мышц голеней.
После приступа у пациента наблюдается полное исчезновение всех симптомов феохромоцитомы, резкое снижение артериального давления вплоть до кардинально противоположного состояния – гипотензии.
Дифференциальная диагностика феохромоцитомы должна проводиться у людей с жалобами на:
- приступы тревоги,
- синдром гипервентиляции,
- приливы во время менопаузы,
- повышенную потребность в кофеине,
- судороги,
- кратковременную потерю сознания.
Среди симптомов феохромоцитомы осложнённой формы выделяют признаки нервно-психических, сердечнососудистых, эндокринно- обменных, гематологических и желудочно-кишечных расстройств:
- психозы,
- неврастения,
- сердечная недостаточность,
- поражения сосудов почек и глазного дна,
- гипергликемия (повышенное содержание глюкозы в крови),
- гипогонадизм (дефицит гормонов-андрогенов в организме),
- повышение эритроцитов или СОЭ крови,
- слюнотечение и т.д.
Диагностика феохромоцитомы надпочечников
Клиническим симптомом феохромоцитомы является наличие в тканях мочевыделительной системы, надпочечников и бронхов катехоламинов. Эти специфические вещества вырабатывают катехоламинпродуцирующие ткани опухоли. Гранулы катехоламинов в диагностике феохромоцитомы можно обнаружить, применив метод серебрения по Гамперлю-Массону и по Гримелиусу.
В основе лабораторной диагностики феохромоцитомы лежит также оценка секреции катехоламинов в суточной порции мочи. Кроме того, в урине больного нередко обнаруживаются адреналин и ванилилминдальная кислота.
Второй этап диагностики феохромоцитомы надпочечников – изучение особенностей колебаний артериального давления больного. У пациентов с этим типом гормонально-зависимой опухоли, как правило, обнаруживается увеличение общего сосудистого сопротивления и снижение объёмов крови.
Обязательным этапом диагностики феохромоцитомы является контроль сердечной деятельности. Характерным симптомом феохромоцитомы считается развитие кардиомиопатии и стойкое нарушение сердечного ритма.
После клинических и лабораторных исследований проводится топическая диагностика феохромоцитомы – сцинтиграфия с радиоактивным веществом метайодбензилгуанидином. Эффективными методами диагностики феохромоцитомы с 90-100% чувствительностью к опухоли являются также МРТ и КТ.
Применение УЗИ в диагностике феохромоцитомы оправдано лишь при наличии опухоли более 2см. Ангиография в диагностике феохромоцитомы применяется редко в связи с трудоёмкостью метода и высоким риском осложнений.
Лечение феохромоцитомы надпочечников
 Наиболее радикальный метод лечения феохромоцитомы – хирургическое удаление опухоли. Однако он может проводиться лишь после стабилизации артериального давления.
Наиболее радикальный метод лечения феохромоцитомы – хирургическое удаление опухоли. Однако он может проводиться лишь после стабилизации артериального давления.
С этой целью на дооперационном этапе лечения феохромоцитомы пациенту назначается приём а-адреноблокаторов: Феноксибензамин, Фентоламин, Тропафен и т.д. Критерием эффективности лечения феохромоцитомы считается появление ортостатических колебаний артериального давления, вызванных переменой положения тела.
Выбор метода хирургического лечения феохромоцитомы зависит от особенностей опухоли. Хорошее манипулирование во время операции обеспечивают трансбрюшинный, трансторакальный, внебрюшинный или комбинированные доступы для оперативного вмешательства.
При одиночных опухолях эффективность хирургического лечения феохромоцитомы высокая. Рецидив заболевания наблюдается лишь в 12-15% случаев.
В некоторых случаях после удаления опухоли у пациента не происходит снижение давление. Такое послеоперационное осложнение связывают с повреждением почечной артерии или неполным удалением опухоли.
При множественных опухолях единого стандарта в хирургическом лечении феохромоцитомы не существует. Целесообразным считается полное удаление всех опухолей, однако из-за высокого риска операции от этой тактики лечения феохромоцитомы приходится отказываться и проводить резекцию опухолей в несколько этапов или удалять лишь часть опухоли.
Консервативное лечение феохромоцитомы надпочечников менее эффективно. Оно направлено на снижение в организме уровня катехоламинов препаратами на основе А-метилтирозинома. Консервативное лечение феохромоцитомы способно на 80% снизить количество катехоламинов и предотвратить развитие гипертонического криза. Однако систематический приём А-метилтирозинома может привести к нарушениям психики и функциональным расстройствам ЖКТ.
Видео с YouTube по теме статьи:
77. Феохромоцитома: патогенез основных клинических проявлений, симптоматика, диагностика, лечение.
Феохромоцитома (ФХЦ) - гормонально-активная опухоль из мозгового слоя надпочечников и вненадпочечниковой хромаффинной ткани, секретирующая катехоламины.
Локализация феохромоцитомы : в 85-90% случаев – в надпочечниках (чаще в правом); вненадпочечниковые ФХЦ расположены в симпатической цепочке по ходу брюшной аорты, в органе Цукеркандля (хромаффинная ткань впереди брюшной аорты), в области нижней мезентериальной артерии, в грудной полости, в области мочевого пузыря, головы, шеи и др.
Патогенез : ФХЦ секретирует катехоламины (преимущественно норадреналин, в меньшей степени адреналин и дофамин), в редких случаях вырабатываются серотонин, соматостатин, кортикотропин и др. гормонально-активные вещества. Адреналин секретируется только ФХЦ надпочечников, норадреналин – ФХЦ надпочечников и вненадпочечниковой хромаффинной тканью.
Основные клинические проявления феохромоцитомы обусловлены воздействием КА (норадреналина, адреналина, дофамина) на рецепторы органов-мишеней:
1. увеличение силы и частоты сердечных сокращений ( 1 -Ар), сужение сосудов кожи и внутренних органов (-Ар) синдром артериальной гипертензии, кардиальный синдром (одышка, сердцебиения, явления сердечной астмы)
2. влияние КА на рецепторы головного мозга нейропсихический синдром (нервная возбудимость, повышенная утомляемость, головные боли, парестезии)
3. раслабление цилиарной мышцы (-Ар), активация апокриновых потовых желез (-Ар) нейровегетативный синдром (нарушение потоотделения, ознобоподобный тремор, расширение зрачков)
4. раслабление ГМК стенок ЖКТ ( 2 , 2 -Ар), сокращение ГМК сфинктеров ( 1 -Ар) желудочнокишечный синдром (боли в животе, тошнота, рвота)
5. стимуляция в печени глюконеогенеза и глюкогенолиза (/ 2 -Ар), липолиза в жировых клетках ( 3 -Ар), выделение ренина в клетках юкста-гломерулярного аппарата почек ( 1 -Ар) эндокриннообменный синдром (симптоматический сахарный диабет, снижение половой функции)
Классификация феохромоцитомы:
а) бессимптомная ФХЦ :
2) скрытая (шокогенная) форма – проявляется в виде шока или гипертонического криза при чрезвычайном физическом или психоэмоциональном напряжении больного
б) клинически выраженная ФХЦ :
1) с характерной клинической симптоматикой: пароксизмальная форма; постоянная форма; смешанная форма
2) с нехарактерной клинической картиной (замаскированная форма)
По нарушению функций других органов : с нарушением функции (с осложнениями) и без нарушения функции других органов.
Характеристика основных клинических форм ФХЦ:
1) пароксизмальная форма – проявляется феохромацитомовыми (адреналовыми) кризами – резким утяжелением течения феохромоцитомы, обусловленного массивным и быстрым выделением опухолью КА и поступлением их в кровь. Развитие криза провоцируют : переохлаждение; физическое и эмоциональное перенапряжение; резкие движения с чрезмерным разгибанием спины или наклоном туловища в сторону опухоли; травма поясничной области; глубокая пальпация живота в проекции феохромоцитомы; курение и прием алкоголя; прием инсулина, гистамина, симпатомиметиков; обильная еда; смех, чихание. Частота кризов различна : от 5-15 в день до одного в течение нескольких месяцев, продолжительность – чаще всего несколько минут (хотя может быть и несколько часов-дней)
Клинически характерно :
Внезапное начало (реже бывают предвестники – чувство жара, онемение рук и ног, головокружение)
Общее беспокойство больных, чувство страха, раздражительность, тремор, потливость, сердцебиения
Бледность кожи лица или выраженное покраснение, блеск глаз, расширение зрачков
Интенсивная головная боль, боли в области сердца сжимающего характера, нередко боли в области живота неопределенной локализации, боли в поясничной области
Снижение зрения или даже временная его потеря
Поллакиурия (учащенное мочеиспускание)
Судорожное сведение мышц верхних конечностей
Частый пульс (до 160-170 ударов в минуту), реже - брадикардия, иногда экстрасистолы
АД значительно повышено (систолическое до 200-300, диастолическое – до 180 мм рт.ст.)
Возможно значительное повышение температуры тела (иногда до 40 С)
Гипергликемия, лейкоцитоз крови, увеличение содержания в крови КА и повышенная экскреция КА с мочой
Возможные осложнения криза: фибрилляция желудочков, геморрагический инсульт, ОЛЖН с отеком легких и др.
Криз заканчивается так же внезапно, как и начинается, нормализацией АД. По окончанию криза - профузное потоотделение, гиперсаливация, полиурия до 3-5 л светлой мочи с низкой относительной плотностью, общая слабость, разбитость.
2) постоянная форма – постоянная стойкая АГ без кризов, трудно отличимая от эссенциальной АГ (однако при ФХЦ больные, как правило, худеют, эффект от проводимой гипотензивной терапии отсутствует).
3) смешанная форма – на фоне постоянно повышенного АД возникают типичные кризы.
Диагностика феохромоцитомы:
1. Диагностические тесты для выявления ФХЦ :
а) новые методики: определение содержания КА в тромбоцитах; определение количества β-рецепторов лейкоцитов; определение нейропептида I в сыворотке; определение хромогранинов А и А+В в сыворотке; определение простагландина 6-кето-PgF 1 в сыворотке и др.
б) проба с клофелином – проводится при подозрении на ФХЦ, если содержание КА в крови и их экскреция с мочой нормальные; больной принимает внутрь 0,3 мг клофелина, до и через 3 ч после приема ЛС берут венозную кровь и определяют в ней содержание КА; при зссенциальной гипертензии оно снижается, при ФХЦ - нет (т.к. клофелин, действуя на центральные 2-адренорецепторы, снижает содержание КА в крови; феохромацитома функционирует автономно и снижения КА не происходит)
в) проба с гистамином – проводится только на фоне нормального АД; у больного в положении лежа измеряется АД и вводится в/в 0,5 мг гистамина в 2 мл физ. р-ра; АД измеряется каждые 30 с в первые 5 минут и каждую минуту еще в течение 5 минут; в норме на 30-й секунде после введения гистамина отмечается снижение САД и ДАД на на 5-15 мм рт. ст.; при повышении цифр САД на 80 мм, ДАД на 50 мм рт. ст. в течение первых 2 минут указывает на ФХЦ.
г) проба с тропафеном – проводится при исходно повышенном АД; больному в/в вводят 1 мл 1% или 2% р-ра тропафена; снижение АД на 25-40 мм рт. ст. в течение 5 минут указывает на ФХЦ.
2. Лабораторные данные:
а) OAK: лейкоцитоз, лимфоцитоз, эозинофилия, эритроцитоз, увеличение СОЭ
б) ОАМ: возможны глюкозурия, протеинурия
в) БАК: гипергликемия, увеличение содержания свободных жирных кислот
г) повышение содержания в крови КА (адреналина, норадреналина), увеличение экскреции с мочой КА и их метаболитов (гомованилиновой и ванилилминдальной кислот), особенно во время криза и вскоре после него.
3. Инструментальные данные:
а) ЭКГ: укорочение интервала PQ, признаки гипертрофии миокарда ЛЖ, возможны явления ишемии миокарда, экстрасистолическая аритмия, пароксизмальная тахикардия
б) УЗИ, КТ, МРТ надпочечников: опухолевидное образование в одном (чаще) или в обоих (реже) надпочечниках.
в) сцинциграфия надпочечников с метилйодбензилгуанидином (веществом, напоминающим по молекулярной структуре норадреналин) – выявляет множественные и метастатические ФХЦ различной локализации
Лечение ФХЦ:
1. Хирургическое лечение: удаление опухоли вместе с остатками ткани надпочечников; при двустороннем поражении показана двусторонняя адреналэктомия с последующей пожизненной заместительной терапией кортикостероидами; в предоперационном периоде больному обеспечивается психоэмоциональный покой, исключаются все провоцирующие кризы факторы, назначаются -адренолитики (фентоламин по 25-50 мг внутрь 3 раза/сут после еды).
2. При наличии стабильной ФХЦ – постсинаптические 1 -адренолитики (празозин начальная доза 0,5-1,0 мг 3 раза/сут, оптимальная 6-15 мг/сут)
3. Купирование адреналового криза :
а) поднять головной конец кровати
б) в/в -адренолитик (фентоламин 2-4 мг в 10 мл физ. р-а в/в струйно или 1-2 мл 2% р-ра тропафенона в 10 мл физ. р-ра каждые 5 мин до снижения АД), затем переходят на пероральный прием препарата (празозин 6-15 мг/сут, пирроксан 15-30 мг 3 раза/сут)
в) при выраженной тахикардии – -адреноблокаторы (анаприлин / обзидан 1-2 мл 0,1% р-ра в 10 мл физ. р-ра в/в с последующим пероральным приемом препарата по 20-40 мг 3 раза/сут)
г) если криз не купируется в течение 2-3 часов – показана экстренная операция – удаление ФХЦ (в связи с опасностью возникновения «катехоламинового шока» с неуправляемой гемодинамикой и гибелью больного)
экспертиза. Реабилитация.
Остеоартроз (ОА) – хроническое прогрессирующее невоспалительное заболевание суставов, в основе которого лежит дегенерация суставного хряща с последующим изменением костных суставных поверхностей, развитием краевых остеофитов, деформацией сустава, а также развитием умеренно выраженного синовита.
а) первичный ОА – развивается в здоровом до этого хряще
б) вторичный ОА – развивается в уже предварительно изменненном хряще из-за ряда заболеваний
Эпидемиология : ОА страдает около 10% населения; 80% старше 75 лет имеет клинические симптомы и все 100% - после 80 лет.
Этиология окончательно не выяснена, предполагаемые факторы первичного ОА:
1) несоответствие между механической нагрузкой на суставной хрящ и его возможностью сопротивляться этому воздействию
2) наследственная предрасположенность к сниженной способности хряща противостоять повышенным нагрузкам (тип наследования – аутосомно-доминантный, часто обнаруживают мутацию гена COL2A1)
В развитие ОА большую роль играет взаимодействие предрасполагающих факторов :
а) эндогенных : пожилой возраст; женский пол; эндокринные нарушения; избыточный вес; пороки развития костей и суставов (плоскостопие, дисплазия головки бедренной кости); оперативные вмешательства (менискэктомия)
б) экзогенных: профессиональная деятельность (шахтеры, танцоры), профессиональный спорт (футбол, атлетика, бокс, дзюдо); травмы и микротравматизации сустава; несбалансированное питание; интоксикация и профессиональные вредности; злоупотребление алкоголем
Патогенез ОА:
Влияние этиологических факторов быстрое и «раннее» постарение хряща, нарушение его метаболизма (деполимеризация и убыль хондроитинсульфатов, гиалуроновой кислоты, гибель части хондроцитов, синтез не свойственных нормальному хрящу протеогликанов и коллагена) потеря эластичности хряща, шероховатость, разволокненность, уменьшение толщины, появление в нем трещин, эрозий, обнажение подлежащей кости («оголенные кости») отсутствие амортизации при давлении на суставную поверхность костей уплотнение суставной поверхности костей (субхондральный остеосклероз) с образованием участков ишемии, склероза, кист компенсаторное разрастание хряща по краям суставных поверхностей эпифизов с последующим их окостенением (краевые остеофиты) инородные части внутри сустава («суставная мышь»: отломки хряща, фагоцитируемые лейкоцитами с высвобождением лизосомальных ферментов, цитокинов) периодические синовиты фиброзные изменения синовии и капсулы сустава потеря функции сустава.
Клиника остеоартроза:
Болевой синдром в крупных суставах (коленных, тазобедренных, голеностопных – т.е. тех, которые несут большую нагрузку):
а) боли механического типа - возникают при нагрузке на сустав, усиливаются к вечеру, затихают в покое и ночью
б) «стартовые» боли – появляются при первых шагах больного, затем исчезают и вновь возникают при продолжающейся нагрузке
в) «блокадные» боли (периодическое «заклинивание» сустава) – внезапные резкие боли в суставе при малейшем движении (из-за ущемления кусочка некротизированного хряща между суставными поверхностями); исчезают при определенном движении, ведущем к удалению «суставной мыши» с поверхности хряща
Болезненность при пальпации пораженных суставов
Ограничение объема движений, снижение функциональных способностей сустава
Крепитация при движениях в суставе
Стойкая деформация суставов, обусловленная костными изменениями
Утренняя скованность менее 30 мин
Могут быть нерезко выраженные признаки синовита (отечность, локальная гиперемия, усиление боли)
Клинические особенности поражения отдельных суставов:
а) коксартроз – наиболее частая и самая тяжелая форма ОА, приводящая к инвалидности; клинически обычно больной начинает прихрамывать на больную ногу, затем появляются и постепенно усиливаются боли в паховой области с иррадиацией в колено, хромота, ограничение ротации бедра кнутри и его отведения, позже – ограничение ротации бедра кнаружи и его приведение, сгибание и разгибание, развивается атрофия мышц бедра и ягодицы, сгибательная контрактура, укорочение конечности, изменение походки и нарушение осанки
б) гонартроз – более благоприятное течение, чем у коксартроза; распространен у женщин (при ожирении характерен первичный билатеральный ОА); клинически: боль с внутренней или передней стороны сустава при ходьбе, особенно по лестнице, проходящая в покое; нестабильность сустава, хруст при активных движениях, утренняя скованность в пределах 30 мин
в) ОА мелких суставов кистей – чаще поражаются дистальные (70%), чем проксимальные (30%) межфаланговые суставы и запястно-пястный сустав большого пальца, клинически характерны:
Наличие твердых узелков (за счет остеофитов) на боковых поверхностях дистальных межфаланговых суставов (узелки Гебердена) и на тыльно-боковой поверхности проксимальных межфаланговых суставов (узелки Бушара); в период формирования узелков ощущается жжение, покалывание, онемение, исчезающие после их образования
Боль и скованность в мелких суставах кисти, ограничение движений
Признаки синовита (отечность, локальная гиперемия, усиление болей)
Течение ОА:
а) малосимптомное - чаще в молодом возрасте, больных беспокоят редкие, слабо интенсивные кратковременные боли или хруст в 1-3 суставах после значительной нагрузки; функции суставов не нарушены
б) манифестное медленно прогрессирующее – существенные клинико-функциональные проявления ОА во многих суставах развиваются в течении 5 лет и более после начала заболевания; рентгенологические изменения преимущественно I-II стадии
в) манифестное быстро прогрессирующее – существенные клинико-функциональные проявления ОА во многих суставах развиваются в срок до 5 лет и менее от начала заболевания; рентгенологические изменения преимущественно II-III стадии
Диагностика ОА :
1) рентгенологическое исследование суставов – стадии ОА по Kellgren и Lawrence:
0 - отсутствие рентгенологических признаков
I - кистевидная перестройка костной структуры, минимальный линейный остеосклероз в субхондральных отделах + появление маленьких краевых остеофитов; суставная щель не изменена
II - умеренный остеосклероз + маленькие краевые остеофиты + умеренное сужение суставной щели
III - выраженный остеосклероз + большие краевые остеофиты + значительное сужение суставной щели
IV – резкое уплотнение и деформация эпифизов костей, образующих сустав + грубые массивные остеофиты + суставная щель прослеживается с трудом или отсутствует
2) артроскопия – прямое визуальное исследование полости сустава
3) биопсия синовиальной оболочки: покровные клетки расположены в один ряд, ворсины атрофичны, сосудов мало, значительные поля фиброза, жирового перерождения
4) исследование синовиальной жидкости: прозрачная или слабомутная, высокой или средней вязкости, муциновый сгусток плотный; количество клеток в 1 мкл синовиальной жидкости от 500 до 5000, нейтрофилы составляют менее 50%, могут обнаруживаться фрагменты хрящевой ткани.
Лечение ОА:
1. Нормализация массы тела с помощью диеты и спефиальных комплексов физических упражнений
2. Противовоспалительные препараты (НПВС) курсами – для уменьшения болей:
При умеренных непостоянных болях без признаков воспаления – ненаркотические анальгетики центрального действия (парацетамол до 4 г/сут)
При выраженных болях и признаках воспаления – НПВС в половинных дозах от максимальных: диклофенак 75 мг/сут, ибупрофен 1,2 г/сут и др.
При наличии заболеваний ЖКТ, АГ – селективные ингибиторы ЦОГ-2 (мовалис, нимесулид, целебрекс)
NB! Не назначают НПВС, которые негативно влияют на синтез гликозаминогликанов (индометацин)
3. Хондропротекторы: хондроитин сульфат (структум) 1000-1500 мг/сут в 2-3 приема, глюкозамина сульфат (дона –200S) 1500 мг/сут однократно, препараты гиалуроновой кислоты (гиалган, синвиск), неомыляющиеся вещества авакадо и сои (пиаскледин), диацереин (АРТ-50)– блокатор ИЛ-1, алфлутол и др.
4. Хирургическое лечение – протезирование пораженного сустава.
5. Физиотерапия: кинезотерапия, массаж, санитарно-курортное лечение, для купирования явлений синовита – УФО пораженного сустава в эритемных дозах, УВЧ, магнитотерапия, фонофорез гидрокортизона.
6. Реабилитация: образовательные программы; использование трости при ходьбе; ношение подколенников, супинаторов, подпяточных клиньев, стелек.
МСЭ : при первичном ОА общие сроки ВН для лечения в стационаре 10-25 дней.
Реабилитация : ЛФК по щадящей методике, щадящий массаж околосуставной области и регионарных мышц, санаторно-курортное лечение (только при ОА I и II степени без синовита, показаны грязевые курорты с хлоридными, натриевыми, радоновыми водами, в РБ – курорты «Ждановичи», «Нарочь»), ортопедическое лечение (в начальной стадии – фиксация области прикрепления связок и сухожилий пораженного сустава эластическим бинтом, в запущенных случаях – разгрузочные ортопедические приспособления: палки, костыли, эндопротезирование сустава)




