Осмотр per rectum. Реферат Ректальное исследование, описание статуса
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2016
Врожденные отсутствие, атрезия и стеноз заднего прохода со свищем (Q42.2)
Врожденные заболевания, Педиатрия, Хирургия детская
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
от «27» октября 2016 года
Протокол №14
Аноректальные мальформации включающий атрезию ануса со свищем и без
- врожденный порок развития аноректальной области, требующий хирургической коррекции на разных этапах в зависимости от формы.
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
|
Код
|
Название
|
Код | Название |
| Q42.2 | Врожденные отсутствие, атрезия и стеноз заднего прохода со свищем | 49.11 | Рассечение анального свища |
| 449.90 | Другие операции на заднем проходе | ||
|
49.93 |
Другие виды рассечения заднего прохода | ||
| 49.99 | Другие манипуляции на анусе | ||
| 48.792 | Заднесагитальная и переднесагитальная аноректопластика | ||
Дата разработки: 2016 год.
Пользователи протокола : детские хирурги.
Шкала уровня доказательности :
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация
В настоящее время общепризнана Согласительная Крикенбекская классификация аноректальных пороков (Германия, 2005 год), в которой нет регистрации таких понятий, как «высокие», «низкие», «промежуточные».
| Большие клинические группы | Редкие локальные варианты |
| Промежностный свищ | Дивертикул прямой кишки |
|
Ректоуретральный свищ (бульбарный и простатический) |
Атрезия (стеноз) прямой кишки |
| Ректовезикальный свищ | Ректовагинальный свищ |
| Вестибулярный свищ | Н-фистула |
| Клоака | Другие |
| Атрезия без свища | - |
| Стеноз ануса | - |
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии:
Жалобы:
· отсутствие ануса на типичном месте;
· наличие свища в области промежности;
· возможно ранее наложенная в неонатальном периоде колостома.
Анамнез жизни:
· наличие тератогенных факторов во время беременности (анемия,инфекционные заболевания матери в I триместре беременности,вредные привычки, применение лекарственных препаратов обладающих тератогенным фактором и другие).
Физикальные обследования:
Общий осмотр/ perrectum:Анус на типичном месте отсутсвует, на промежности визуализируется устье свища.Анальный рефлекс ослаблен.
Атрезия ануса с ректопромежностным свищем
:
· наличие колостомы(возможно наложенной раннее);
· отсутсвие ануса в типичном месте;
· наличие устья свища на промежности.
Лабораторные исследования:
· общий анализ крови - лейкоцитоз, возможно анемия, ускоренное СОЭ;
· общий анализ мочи - лейкоцитурия, связанная с вторичным пиелонефритом, в запущенных стадиях вторичные изменения почек со снижением функций, в связи с наличием свища в мочевыделительную систему;
· биохимический анализ крови - возможно изменения связанные с вторичными патологиями почек (показатели креатинина, клиренс креатинина, проба Реберга, мочевина).
· бактериальный посев мочи и на чувствительность к антибиотикам -определение микробного пейзажа, определение чувствительности к антибиотикам с целью проведения адекватной антибактериальной терапии.
Инструментальные исследования
:
· ЭКГ/ЭхоКГ - дляисключения патологии сердца, возможного сопутсвующего порока развития сердечно-сосудистой системы с целью предоперационной подготовки
· УЗИ органов брюшной полости и почек- для исключения возможных сопутсвующих пороков развития органов мочевыделительной сивтемы;
· обзорная рентгенография крестца - для определения сакрального индекса и определения аномалии развития копчика и крестца;
· дистальная стомопроктография - позволит визуализировать анатомоморфологическое состояние прямой кишки и диагностировать ранее не выявленный свищевой ход;
· МРТ таза - может более точно установить уровень атрезии кишечника и состояние мышц тазового дна (определения степени энкопреза);
· КТ прямой кишки и сфинктерного аппарата в 3D - позволить судить об уровне расположения анального канала и прямой кишки по отношению к центру лонно-прямокишечной мышцы, определить ее тип и состояние отключенного отдела кишечника.
Диагностический алгоритм:
ПАЦИЕНТ С АНОРЕКТАЛЬНОЙ МАЛЬФОРМАЦИЕЙ (мальчики)
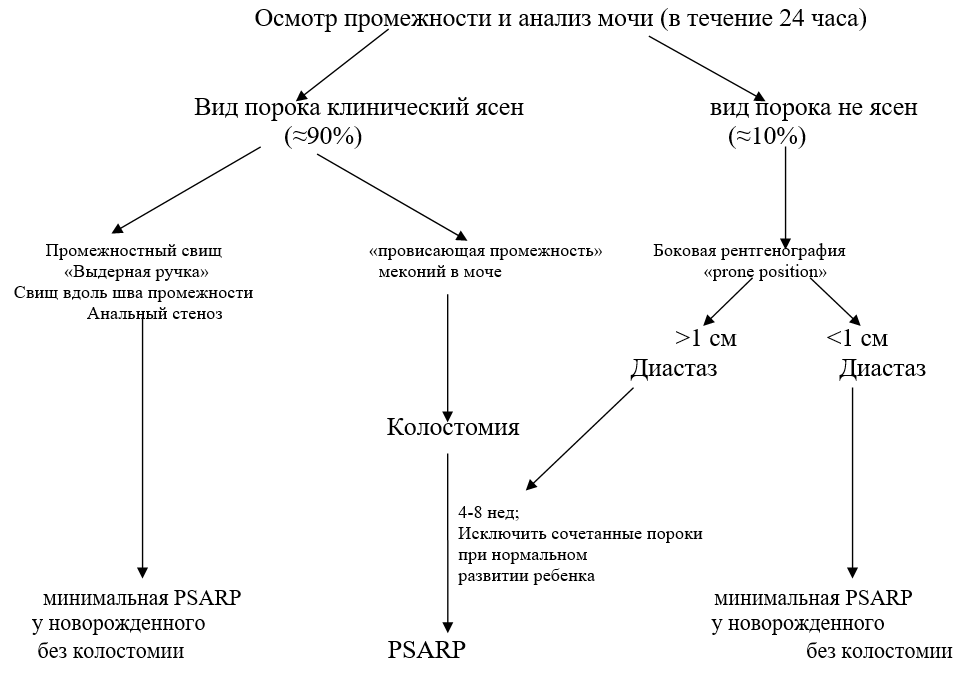
ПАЦИЕНТ С АНОРЕКТАЛЬНОЙ МАЛЬФОРМАЦИЕЙ (девочки)

Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне
Жалобы, анамнез заболевания
см. амбулаторный уровень.
Лабораторные и инструментальные исследования -при экстренной госпитализации проводятся диагностические обследования, не проведённые на амбулаторном уровне, а также для контроля течения послеоперационного периода - согласно пункта 9, подпункта 1.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных диагностических мероприятий:
· ультразвуковое исследование органов брюшной полости и почек;
Перечень дополнительных диагностических мероприятий:
· рентгенография крестца в прямой и боковой проекции, определение крестцового индекса и определения патологии крестца и копчика
;
· МРТ таза;
· Рентгенграфия с контрастированием кишечника(дистальная стомография, проктография);
· КТ прямой кишки и сфинктерного аппарата в 3D;
· УЗИ сердца при подозрении на различные пароки и нарушения работы сердца;
· нейросонография при необходимости исключения патологии головного мозга;
· ОАК, ОАМ - по показаниям;
· биохимический анализ крови (общий белок и его фракции, мочевина, креатинин, остаточный азот, АЛТ, АСТ, глюкоза, общий билирубин, прямая и непрямая фракция, амилаза, калий, натрий, хлор, кальций);
· коагулограмма (протромбиновое время, фибриноген, тромбиновое время, АЧТВ);
· определение группы крови и резус-фактора;
· ЭКГ - по показаниям;
· Анализ мочи по Нечипоренко - для чего.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Ректовестибулярный свищ | Отсутствие анального отверстия при наличии фистулы в преддверии влагалища |
Общий осмотр Per rectum |
· При осмотре отмечается свищ в преддверии влагалищ; · отмечается только у девочек |
| Ректопромежностный свищ | Отсутствие анального отверстия при наличии фистулы на промежности |
Общий осмотр Per rectum |
· При осмотре в области промежность визуализируется устье свища; · отмечается как у девочек, так и у мальчиков |
Лечение за рубежом
Пройти лечение в Корее, Израиле, Германии, США
Лечение за рубежом
Получить консультацию по медтуризму
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения: Сводится к симптоматической терапии.
Немедикаментозное лечение
- режим и диета по тяжести состояния пациента.
Диета: Стол№16,16 б (возрастной).
М
едикаментозное лечение
- в зависимости от степени тяжести заболевания и клинических симптомов согласно принципам ИВБДВ.
Терапия на догоспитальном этапе зависит от наличия того или иного синдрома:
· при анемическом синдроме - заместительная терапия одногруппной лейкофильтрованной эритроцитарной взвеси (согласно Приказа № 666 «Об утверждении Номенклатуры, Правил заготовки, переработки, хранения, реализация крови, а также Правил хранения, переливания крови, ее компонентов и препаратов крови от «6» марта 2011 года, Приложение к приказу №417 Приказ от 29.05.2015 года);
· при геморрагическом синдроме - заместительная терапия одногруппным лейкофильтрованным, вирусинактивированным тромбоконцентратом, при дефиците плазменных факторов свертывания и ДВС синдроме трансфузия СЗП;
· при наличии инфекционных осложнений - адекватная антибактериальная, противогрибковая терапия.
Перечень основных и дополнительных лекарственныхсредств : см. амбулаторный уровень.
Алгоритм действий при неотложных ситуациях согласно ИВБДВ - руководство ВОЗ по ведению наиболее распространенных заболеваний в стационарах первичного уровня, адаптированное к условиям РК (ВОЗ 2012 г.).
Другие виды лечения : нет.
· консультация диетолога - при подборе питательных смесей;
· консультация детского нефролога - лечение воспалительных изменений почек;
· консультация детского гинеколога - при сочетании порока наружных и внутренних половых органов;
Профилактические мероприятия
Первичная профилактика:
снижение воздействия на роженицу различных причин ВПР. ВПР различают эндогенные и экзогенные.
· эндогенные причины (внутренние факторы) - относятся изменения наследственных структур (мутации), эндокринные заболевания и возраст родителей;
· экзогенные причины (факторы окружающей среды) - относятся: физические факторы (радиационные, механические); химические факторы (лекарственные вещества, химические вещества, применяемые в быту и промышленности, эндокринные заболевания, гипоксия и др.); биологические (вирусы, простейшие).
Вторичная профилактика: профилактика послеоперационных осложнений:
· перед выпиской проведение тренинга с родителями по уходу за колостомой (практические навыки и теоретические буклеты);
· уход за колостомой в амбулаторных условиях включает в себя постоянную смену калоприемника, обработку кожи вокруг стомы пастой Лассара или другими кремами в целях предотвращения раздражений (обученные родители);
· бужирование неоануса бужами Гегара по схеме на 6 месяцев;
Бужирование неоануса у хирурга по месту жительству по схеме на 14 сутки после операции до возрастного бужа.
· 1 раз в день 1 месяц;
· 1 раз в 2 дня 2-й месяц;
· 1 раз в 3 дня 3-й месяц;
· 1 раз в неделю с 5-6 месяц.
(по окончанию бужирования неоануса необходимо наблюдение хирурга по месту жительству при необходимости продление бужирования по индивидуальным показаниям)
Основные принципы бужирования неоануса:
· атравматичность и безболезненность;
· постепенное нефорсированное увеличение диаметра бужа;
· бужирование в течение длительного времени (в среднем 1 год после аноректопластики).
Максимальные возрастные размеры бужей (Таблица 1) (рекомендации A.Pena, Колоректальный педиатрический центр, Цинциннати):
Максимальные возрастные размеры бужей.
Мониторинг состояния пациента:
· контроль наличия ежедневного адекватного возрасту опорожнения кишечника;
· контроль основных витальных функций;
· контроль лабораторных показателей (ОАК, ОАМ, биохимический анализ крови, коагулограммы).
Индикаторы эффективности лечения:
аноректальной мальформации следует считать:
· ежедневную одно-, двукратную дефекацию;
· минимальная степень энкопреза;
· позывы на дефекацию;
· наличие неоануса;
· отсутствие рецидива ректовезикального свища;
· отсутствие стеноза неоануса.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения
Немедикаментозное лечение
- режим и диета по тяжести состояния пациента. Режим палатный, в раннем послеоперационном периоде постельный.
Диета: Стол №16,16 б (низко бактериальная пища, усиленное питание - высококалорийная диета с полуторным по сравнению с возрастными нормами количеством белков, витаминизированная, богатая минеральными веществами; при назначении глюкокортикоидов рацион обогащают продуктами, содержащими много солей калия и кальция).
· уход за центральным катетером, смена катетера по леске запрещается;
· после аноректопластики устанавливается уретральный катетер Фоллея;
· ежедневная перевязка, 2-3 раза в день;
· NB! подсушивание послеоперационной раны для профилактики расхождения деликатных швов промежности;
· уход за мочевым катетером;
· катетер из мочевого пузыря удаляется на 7- 10 сутки.
М
едикаментозное лечение
- в зависимости от степени тяжести заболевания и клинических симптомов
· антибактериальная терапия с цель профилактики послеоперационных осложнений
· антимикотическая.
Перечень основных лекарственных средств:
· болеутоление ненаркотическими анальгетиками - для адекватного обезболивания в послеоперационном периоде
· инфузионная терапия, ориентированная на купирование водно-электролитных расстройств в раннем послеоперационном периоде.
Таблица сравнения препаратов:
|
№ п/п |
Наименование ЛС | Пути введения | Доза и кратность применения (количество раз в день) |
Длитель ность применения |
УД, ссылка |
|
Антибактериальные средства: b-лактамные антибиотики и другие антибактериальные средства (антибиотики подбираются в зависимости от результата чувствительности микроба) |
|||||
| 1. | цефуроксим | в/м, в/в | для хирургической профилактики детям от 1мес до 18лет цефуроксим рекомендовано вводить в/в за 30минут до процедуры 50 mg/kg (max. 1.5 g), в последующем в/м либо в/в по 30 mg/kg (max. 750 mg) каждые 8часов для процедур высокого риска инфекции. | 7-10 дней | А |
| 2. | цефтазидим | в/м, в/в | Дозировка для детей составляет: до двух месяцев - 30 мг на кг веса в/в, разделенные на два раза; от двух месяцев до 12 лет - 30-50 мг на кг веса в/в, разделенные на три раза. | 7-10 дней | А |
| 3. | амикацин | в/м, в/в | в/м или в/в амикацин вводят каждые 8 часов из расчета 5 мг/кг или каждые 12 часов по 7,5 мг/кг. При неосложненных бактериальных инфекциях, поразивших мочевые пути, показано применение амикацина каждые 12 часов по 250 мг. Новорожденным недоношенным детям препарат начинают вводить в дозировке 10 мг/кг, после чего переходят на дозу 7,5 мг/кг, которую вводят каждые 18-24 часа. При в/м введении терапия длится 7-10 дней, при в/в - 3-7 дней. | 7-10 дней | А |
| 4. | гентамицин | в/м, в/в |
В/м, в/в, местно, субконъюнктивально. Доза устанавливается индивидуально. При парентеральном введении обычная суточная доза при заболеваниях средней тяжести для взрослых с нормальной функцией почек одинакова при в/в и в/м введении — 3 мг/кг/сут, кратность введения — 2-3 раза в сутки; при тяжелых инфекциях — до 5 мг/кг (максимальная суточная доза) в 3-4 приема. Средняя продолжительность лечения — 7-10 дней. В/в инъекции проводят в течение 2-3 дней, затем переходят на в/м введение. При инфекциях мочевыводящих путей суточная доза для взрослых и детей старше 14 лет составляет 0,8-1,2 мг/кг. Детям раннего возраста назначают только по жизненным показаниям при тяжелых инфекциях. Максимальная суточная доза для детей всех возрастов — 5 мг/кг. |
7 дней | В |
| 5. | метронидазол | в/в |
Неонатальный период 5-10 mg/kg в 2приёма. Дети от 1мес до 1года 5-10 mg/kg в 2 приёма. Дети от 1 года до 18лет 10 mg/kg (max. 600 mg) в 2 приёма. |
7-10 дней | В |
| Противогрибковые ЛС (для профилактики дисбактериоза) | |||||
| 6. | флуконазол | в/в | При в/в введении флюконазола детям при кандидозном поражении кожи и слизистой из расчета 1 - 3 мг/кг.При инвазивных микозах доза повышается до 6 - 12 мг/кг. | 7-10 дней | В |
| Симптоматическая терапия | |||||
| 7. | альбумин 10%. | в/в | В/в капельно при операционном шоке, гипоальбуминемии, гипопротеинемии. У детей альбумин назначается из расчета не более 3 мл/кг массы тела в сутки (по показаниям) | по показаниям | В |
| 8. | альбумин 20%. | в/в | Разовая доза для детей составляет 0.5-1 г/кг. Препарат можно применять у недоношенных грудных детей (по показаниям) | по показаниям | В |
| 9. | фуросемид | в/м, в/в | Средняя суточная доза для в/в или в/м введения у детей до 15 лет - 0,5-1,5 мг/кг. | по показаниям | В |
| Инфузионная терапия | |||||
| 11 | Натрия хлорида раствор сложный [калия хлорид + кальция хлорид + натрия хлорид]. | в/в | Флакон по 200 мл | по показаниям | В |
| 12 |
декстроза 5%, 10% |
в/в | Флакон 200 мл | по показаниям | В |
с указанием показаний для оперативного вмешательства:
Методы оперативного и диагностического вмешательства:
· анопластика по Соломону;
· мини заднесагитальная аноректопластика по Пенья.
Цель проведения оперативного вмешательства:
· устранение патологического ректопромежностного свища и формирование неоануса
Показания для проведения оперативного вмешательства:
· клиническое и рентгенологическое подтверждение порока развития.
Противопоказания:
· острые воспаления верхних дыхательных путей;
· острые инфекционные заболевания;
· выраженная гипотрофия;
· гипертермия неясной этиологии;
· гнойные и воспалительные изменения кожи;
· психо-неврологические нарушения;
· абсолютные противопоказания со стороны сердечно- сосудистой системы.
Методика проведения процедуры/вмешательства:
· анопластика по Соломону
: под общим обезболиванием, в асептических условиях в гинекологическом положении. Производится зондирование свища. Свищ рассекается по зонду. Переднюю порция мышц сфинктера укрепляет путем наложения швов. Произведена анопластика. Гемостаз по ходу операции.
· Мини заднесагитальная аноректопластика по Пенья: п
од общим обезболиванием, в положении на животе, после обработки операционного поля, производится разрез длинной до 4-6 см по межягодичной складке. С помощью электростимулятора производится сфинтерорефлексометрия, обнаруживаются волокна наружного сфинктера. Свищ берется на держалки. Прямая кишка мобилизуется острым и тупым путем. Производится аноректопластика по методике Пенья. Гемостаз электрокоагуляцией по ходу операции.
Показания для консультации специалистов:
· консультация анестезиолога - для определения и исключение возможных противопоказаний к операциям;
· консультация диетолога - для подбора диеты;
· консультация детского уролога - при сочетании пороков мочевыделительной системы;
· консультация детского гинеколога - при сочетании порока наружный и внутренних половых органов;
· консультация реаниматолога - ранний послеоперационный период в условиях отделения реанимации, проведения интенсивной терапии;
· консультация других узких специалистов - по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации:
· угнетение сознания;
· резкое нарушение жизненно важных функций (ЖВФ): гемодинамики, дыхания, глотания, вне зависимости от состояния сознания;
· некупируемый эпилептический статус или повторные судорожные припадки;
· гипертермия некупируемая;
· послеоперационные осложнения (кровотечение, эвентерация кишечника, эвагинация кишечника).
Индикаторы эффективности лечения.
· наличие неоануса;
· отсутсвиерецидива свища;
· отсутсвие стеноза неоануса.
Дальнейшее ведение: Переход на очередной этап аноректальной коррекции
Медицинская реабилитация
согласно клинического протокола по реабилитации данной нозологии.
Госпитализация
Показания для плановой госпитализации:
· Радикальная операция в возрасте от 1-2 месяцев жизни. Невозможность обеспечивать адекватную объему питания дефекацию.
Показания для экстренной госпитализации:
клиника острой кишечной непроходимости
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- Лёнюшкин А.И., Комиссаров И.А. Педиатрическаяколопроктология. – М., 2009. – 398с. 2) Лёнюшкин А.И., Лукин В.В., Окулов Е.А. Аноректальные пороки развития// Бюлл. для врачей. – М, 2004. - №2(42). – С.19-31. 3) Аипов Р.Р. Актуальные вопросы классификации аноректальных мальформаций у детей. Педиатрия и детская хирургия Казахстана, 2008 - №2, стр. 30-32 4) Лукин В.В. Ректогенитальные соустья при нормально сформированном заднем проходе у девочек. Дис. к.м.н. - М., 1977. - 149 с. 5) Ормантаев К.С., Ахпаров Н.Н., Аипов Р.Р. Атлас аноректальных мальформаций у детей. – Алматы, 2011 г., 176 стр. 6) Осипкин В. Г., Балаганский Д. А. Хирургическая тактика при аноректальных пороках развития// "Настоящее и будущее детской хирургии": Материалы конференции. - Москва, 2001. - С. 193. 7) Турсункулов Б.Ш. Совершенствование диагностики и хирургического лечения детей с аноректальными пороками развития: дисс. к.м.н. – Алматы, 2006. - 89с. 8) Holschneider AM, Koebke J, Meier-Ruge W, Land N, JeschNK Pathophysiology of chronic constipation on anorectal malformations. Long-term results and preliminary anatomical investigations. // Eur J Pediatr Surg. – 2001. - №11.–Р.305–310. 9) Kourklis G, Andromanakos N. Anorectal Incontinence: Aetiology, Pathophysiology and Evaluation //ActaChir Belg. – 2004, - № 104. Р. 81-91. 10) MathurP,Mogra N, Surana S, et al. Congenital segmental dilatation of the colon with anorectal malformation. // J Pediatr Surg. – 2004. - № 8(39).–Р.18-20. 11) Tsuchida Y., Saito S., Honna T., Makino S., Kaneko M., Hazama H. Double termination of the alimentary tract in females: a report of 12 cases and a literature review. J PediatrSurg 1984;19:292-6. 12) Watanabe Y, Ikegami R, Takasa K Three-demensional computed tomographic images of pelvic muscle in anorectal malformations. // J Pediatr Surg. - 2005. - №40. – P.1931-1934. 13) Ziegler M.Moritz, AzizkhanG.Richard, Weber S. Tomas. Operative pediatric Surgery, USA, 2003, p. 1339. 14)Alberto Pena M.D. , Marc LevittM.D, «The treatment of anorectal malformations» 2006
Информация
Сокращения, используемые в протоколе
| в/в | внутривенно |
| в/м | внутримышечно |
| АЛТ | аланинаминотрансфераза |
| АРМ | аноректальные мальформации |
| АСТ | аспартатаминотрансфераза |
| АЧТВ | активированное частичное тромбопластиновое время |
| ВС | вестибулярный свищ |
| ЗСАРП | заднесагитальная аноректопластика |
| ИВБДВ | Интегрированное Ведение Болезней Детского Возраста |
| СОЭ | скорость оседания эритроцитов |
| КТ | компьютерная томография |
| МРТ | магнитно-резонансная томография |
| МО | медицинская организация |
| УЗИ | ультразвуковое исследование |
| УД | уровень доказательности |
Список разработчиков протокола:
1) Ахпаров Нурлан Нуркинович - д.м.н., заведующий отделением хирургии РГКП «Научный центр педиатрии и детской хирургии МЗ СР РК».
2) Ахтаров Кахриман Махмутжанович - врач 1 категории отделения хирургии, РГКП «Научный центр педиатрии и детский хирург МЗ СР РК».
3) Афлатонов Нуржан Бакытбекович - врач II категории отделения хирургии, РГКП «Научный центр педиатрии и детской хирургии МЗ СР РК».
4) Оспанов Марат Мажитович - врач хирург, АО «Национальный научный центр материнства и детства», г. Астана.
5) Рустемов Дастан Зейноллаевич - врач отделения детской хирургии Филиала КФ «UNIVERSITY MEDICALCENTER» АО «Национальный научный центр материнства и детства», г. Астана.
6) Калиева Мира Маратовна - к.м.н, доцент кафедры клинической фармакологии и фармакотерапии КазНМУ им. С. Асфендиярова.
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
Марденов Аманжол Бакиевич - д.м.н., профессор кафедры детской хирургии, РГП на ПВХ «Карагандинский государственный медицинский университет».
Пересмотр протокола
через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement, не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement является исключительно информационно-справочным ресурсом. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
ГОУ ВПО «КРАСНОЯРСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ ИМ. ПРОФЕССОРА В.Ф. ВОЙНО-ЯСЕНЕЦКОГО МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ И СОЦИАЛЬНОГО РАЗВИТИЯ РФ»
КАФЕДРА дерматовенерологии с курсом косметологии и ПО
Зав. кафедрой: проф., д.м.н. Прохоренков
В.И.
Руководитель врача – интерна
к.м.н. Бекетов
А.М.
Реферат
Тема: Ректальное исследование, описание статуса. Исследовании предстательной железы у мужчин. Бимануальная пальпация у женщин. Информативность метода. Показания к ректороманоскопии.
Выполнила: Врач- интерн
Кондратенко А.В.
Красноярск 2011
Содержание
1.
ПАЛЬЦЕВОЕ
РЕКТАЛЬНОЕ ИССЛЕДОВАНИЕ ПРОСТАТЫ
Диагностика
рака простаты
2. Бимануальное (двуручное) влагалищное исследование.
3. Техника выполнения бимануального комбинированного влагалищно-брюшностеночного исследования.
4. Ректовагинальное исследование.
5.
Ректороманоскопия
6.
Техника выполнения.
10стр
7. Список литературы
ПАЛЬЦЕВОЕ РЕКТАЛЬНОЕ
ИССЛЕДОВАНИЕ ПРОСТАТЫ
Диагностика рака
простаты
Пальцевое ректальное исследование – один из основных методов диагностики заболеваний простаты. Несмотря на свою простоту, опытный врач может получить ценную информацию о простате с помощью данного метода.
Метод пальцевого ректального исследования является одним из самых неприятных моментов диагностики. Сегодня применение современных технологичных метод диагностики, таких, как УЗИ и ТрУЗИ, казалось бы, должно было полностью вытеснить данный «неэстетичный» и не очень приятный для мужчин метод исследования простаты. Однако, пальцевое исследование – самый простой и дешевый метод, который можно применить в любой ситуации.
Некоторые пациенты могут задаться вопросом: почему исследование простаты проводится именно через прямую кишку? Все объясняется взаиморасположением этой маленькой железы и соседними органами и тканями. Простата задней своей поверхностью прилежит непосредственно к передней стенке прямой кишки. При введении пальца в прямую кишку, таким образом, можно нащупать заднюю поверхность простаты.
В норме простата эластичной консистенции, безболезненная. По середине между долями определяется борозда – так называемая срединная борозда. По бокам от простаты иногда можно прощупать и семенные пузырьки.
При заболеваниях простаты ощущения как врача, так и пациента при пальпации изменяются. К примеру, для аденомы простаты характерно увеличение размеров простаты. По консистенции при этом она не изменяется. Пальпация (прощупывание) железы в данном случае безболезненное. Увеличение размеров простаты сопровождается сглаживанием срединной борозды.
Для простатита также характерно увеличение предстательной железы, но не такое, как при аденоме (при аденоме размеры простаты могут достигать крупного яйца!). При этом отмечается ее болезненность, а консистенция ее становится несколько плотнее, что связано с воспалением ее тканей.
При
раке простаты
также отмечается увеличение
простаты, а также резкая болезненность.
Особым признаком рака в данном случае
является плотная консистенция железы.
показания
пальцевое исследование
прямой кишки выполняют во всех случаях,
когда пациент предъявляет жалобы на боли
в области ануса, промежности, нарушения
функций органов малого таза, деятельности
кишечника..
Пальцевое ректальное
исследование проводится в обязательном
порядке всем мужчинам с подозрением
на заболевания простаты, такие как
аденома, простатит или рак,а так же с профилактической
целью мужчинам старше 50лет.
Пальцевое ректальное
исследование проводится
для:
Проверки состояния
простаты у мужчин
, при нарушении мочеиспускания..
У
женщин
этот метод исследования позволяет
оценить состояние органов репродуктивной
системы. Он часто проводится во время
регулярного исследования таза,при обнаружение
опухолей шейки матки, матки или яичников.
Обнаружение геморроидальных узлов, полипов
или абсцесса, а также анальных трещин.
Для определения причин некоторых заболеваний
кишечника, например кишечного кровотечения,
болей в животе или тазу.
Оно всегда предшествует
инструментальному ректальному
исследованию (аноскопия, ректороманоскопия,
колоноскопия) и позволяет решить
вопрос о возможности проведения
последнего, избежать серьезных осложнений
при резком сужении анального
канала или просвета прямой кишки опухолью,
воспалительным инфильтратом. Пальцевое
ректальное исследование дает возможность
выявить заболевания, патологические
изменения, воспалительные инфильтраты,
кистозные и опухолевые образования анального
канала и прямой кишки, параректальной
клетчатки, изменения предстательной
железы и прямокишечно-пузырного углубления
у мужчин и внутренних половых органов,
прямокишечно-маточного углубления у
женщин (трещины, свищи, геморрой, рубцовые
изменения и сужения просвета кишки, доброкачественные
и злокачественные новообразования, инородные
тела, спазм сфинктера и др.).
Иногда пальцевое
ректальное исследование является единственным
методом обнаружения патологического
процесса, локализующегося на задней
полуокружности стенки прямой кишки
над анальным каналом, в зоне, труднодоступной
для осмотра при любом виде инструментального
ректального исследования.
Противопоказания
Пальцевое ректальное
исследование невозможно(затрудненно)
при выраженной болезненности до снятия
болевого синдрома с помощью местных анестетиков
(мази с дикаином и анестезином, катеджель
и другие), анальгетиков или наркотических
средств. Оно невозможно при резком сужении
заднего прохода, обострении геморроя,
острой анальной трещины.
Техника проведения пальцевого ректального исследования простаты:
Ректальное пальцевое
исследование проводят в различных
положениях пациента:
- Лежа на боку
с согнутыми в тазобедренных
и коленных суставах ногами,
- В положении
на спине (на гинекологическом
кресле) с согнутыми в коленных
суставах и приведенными к животу
ногами или в коленно-локтевом положении
Пальцевое
ректальное исследование проводится
путем введения указательного
пальца врача в прямую кишку
пациента. Предварительно на руку
врач одевает перчатку и смазывает
палец для безболезненного и легкого
введения. Пациент должен предварительно
опорожнить кишку.
Иногда для
оценки состояния труднодоступных
верхних отделов прямой кишки
при пальцевом ректальном исследовании
пациенту придают положение на корточках.
При подозрении на перитонит или
абсцесс Дугласова пространства пальцевое
ректальное исследование необходимо осуществлять
в положении больного на спине, т.к. только
при этом условии можно выявить симптом
нависания и болезненность передней полуокружности
стенки прямой кишки.
Исследование проводится
в специальном кресле:
Указательный
палец правой руки, на которую надета
резиновая перчатка, обильно смазанный
вазелином, осторожно вводят в задний
проход, больному рекомендуют «потужиться»,
как при дефекации, и во время
исследования максимально расслабиться.
Последовательно
ощупывая стенки анального канала,
оценивают эластичность,
тонус и растяжимость
сфинктера заднего прохода,
состояние слизистой
оболочки, наличие и
степень болезненности
исследования.
Затем палец проводят
в ампулу прямой кишки, определяя состояние
ее просвета (зияние, сужение), последовательно
обследуют стенку кишки по всей поверхности
и на всем доступном протяжении, обращают
внимание на состояние предстательной
железы (у мужчин) и прямокишечно-влагалищной
перегородки, шейки
матки (у женщин), параректальной клетчатки
внутренней поверхности крестца и копчика.
Для диагностики
заболеваний верхнеампулярного
отдела прямой кишки, клетчатки пельвиоректального
или позадипрямокишечного пространства
(парапроктит, пресакральная киста),
тазовой брюшины (воспалительный процесс
или опухолевое поражение) прибегают к
бимануальному пальцевому исследованию.
После извлечения
пальца из прямой кишки оценивают
характер отделяемого (слизистое кровянистое,
гной
Пальцевое
ректальное исследование
позволяет оценить состояние
простаты:
Ее болезненность
Плотность
Наличие узлов
Состояние срединной
борозды
Размеры
Результаты
пальцевого ректального
исследования (локальный
статус)
Норма
Переанальная
область визуально не изменена.Тонус
сфинктера сохранен, ампула прямой кишки
свободна от каловых масс, нависаний,
болезненности стенок прямой кишки нет.
Простата не увеличена, эластичной консистенции, безболезненна, срединная борозда прослеживается.
на перчатке отделяемого нет, следы кала,
б\о.
Патология
Увеличение простаты,
что может встречаться при
аденоме, раке или простатите
При подозрении
наличия рака простаты во время проведения
пальцевого ректального исследования
и анализа на ПСА, проводится обычно
ТрУЗИ и биопсия простаты
При выявлении
какой-либо другой патологии при пальцевом
ректальном исследовании требуется проведение
других дополнительных методов исследования,
например анализ стула на наличие в нем
крови или непосредственный осмотр стенок
анального канала и прямой кишки (аноскопия,
ректоскопия).
.
Бимануальное
(двуручное) влагалищное
исследование
Бимануальное комбинированное влагалищно- брюшностеночное исследование является основным видом гинекологического исследования.
В
норме матка
расположена в малом
тазу по проводной оси, на одинаковом расстоянии
от лобкового симфиза и крестца. Дно матки
обращено кверху и кпереди (anteversio), не выходит
за пределы плоскости входа в малый таз,
шейка матки обращена книзу и кзади. Между
шейкой и телом матки имеется угол, открытый
кпереди (anteflexio), располагающийся на уровне
меж-спинальных остей. Матка взрослой
женщины имеет грушевидную форму, сплющенную
в переднезаднем направлении. Поверхность
матки ровная. При пальпации матка безболезненна,
легко смещается во всех направлениях.
Физиологическое уменьшение матки наблюдается
в постменопаузальном периоде.
Из патологических
состояний, сопровождающихся уменьшением
матки, следует отметить инфантилизм
и атрофию при искусственном
климаксе, синдромах истощения яичников,
резистентных яичников, галактореи-аменореи
и др. Увеличение размеров матки наблюдают
при беременности, опухолях матки (миома,
саркома и др.). Консистенция матки в норме
тугоэластическая, при беременности матка
мягкоэластическая, размягчена, при миоме
- плотная. В некоторых случаях матка может
флюктуировать, что характерно для гемато-
и пиометры.
Закончив пальпацию
матки, приступают к исследованию ее
придатков (яичников и маточных труб).
Неизмененные маточные трубы обычно
не прощупываются, яичники могут
быть найдены при достаточном
опыте. Они определяются сбоку от матки
в виде небольших миндалевидных образований
размерами 1,5x2,5x3 см. При пальпаторном исследовании
даже неизмененный яичник бывает слегка
болезненным. Размеры яичников увеличиваются
перед овуляцией и во время беременности.
Бимануальное влагалищное исследование позволяет установить наличие и характер патологических процессов в придатках матки. Гидросальпинкс прощупывают в виде расширяющегося в сторону воронки маточной трубы продолговатого болезненного образования. Пиосальпинкс менее подвижен, чаще фиксирован спайками. Нередко при патологических процессах положение маточных труб изменяется.
Техника выполнения бимануального комбинированного влагалищно-брюшностеночного исследования
Бимануальное
исследование выполняется двумя
руками (одной со стороны влагалища,
другой со стороны передней брюшной стенки).
Указательный
и средний пальцы одной руки, одетой
в перчатку, вводят во влагалище. Пальцы
должны быть обязательно смазаны
увлажняющим средством. Другую руку
кладут на переднюю брюшную стенку.
Правой рукой тщательно пальпируют стенки
влагалища, его своды и шейку матки. Отмечают
любые объёмные образования и анатомические
изменения (рис. 1).
Риc1
Бимануальное вагинальное исследование.
Уточнение положения матки.
При наличии
выпота или крови в брюшной полости
в зависимости от их количества определяют
уплощение или нависание сводов. Затем,
введя палец в задний свод влагалища, смещают
матку вперед и вверх, пальпируя её второй
рукой через переднюю брюшную стенку.
Определяют размеры, форму, консистенцию
и подвижность, обращают внимание на объёмные
образования. В норме длина матки вместе
с шейкой составляет 7–10 см, у нерожавшей
женщины несколько меньше, чем у рожавшей.
Уменьшение матки возможно при инфантильности,
в климактерическом периоде и постменопаузе.
Увеличение матки наблюдают при опухолях
(миома, саркома) и при беременности. Форма
матки в норме грушевидная, несколько
уплощённая спереди назад. При беременности
матка шарообразная, при опухолях? неправильной
формы. Консистенция матки в норме тугоэластичная,
при беременности стенка размягчена, при
фибромиомах? уплотнена. В некоторых
случаях матка может флюктуировать, что
характерно для гемато и пиометры.
Положение
матки
: наклон (versio
),
перегиб (flexio)
,
смещение по
горизонтальной оси (positio)
,
по вертикальной
оси (elevatio, prolapsus, descensus)
- имеет очень
большое значение
В норме
матка расположена в центре
малого таза, дно её находится
на уровне входа в малый таз. Шейка и тело
матки образуют угол, открытый кпереди
(anteflexio)
. Вся матка несколько наклонена
кпереди (anteversio).
Положение матки
меняется при изменении положения
туловища, при переполнении мочевого
пузыря и прямой кишки. При опухолях
в области придатков матка
бывает смещена в противоположную
сторону, при воспалительных процессах? в сторону воспаления.
Болезненность
матки при пальпации отмечают только при
патологических процессах. В норме, особенно
у рожавших женщин, матка обладает достаточной
подвижностью. При опущении и выпадении
матки подвижность её становится чрезмерной
за счёт расслабления связочного аппарата.
Ограниченную подвижность наблюдают при
инфильтратах параметральной клетчатки,
сращении матки с опухолями и др.
После исследования
матки приступают к пальпации
придатков? яичников и маточных труб
(рис. 2). Пальцы наружной и внутренней рук
согласованно перемещают от углов матки
в правую и левую сторону. С этой целью
внутреннюю руку переводят в боковой свод,
а наружную? в соответствующую боковую
сторону таза на уровень дна матки. Между
сходящимися пальцами пальпируют маточные
трубы и яичники. Неизменённые маточные
трубы обычно не определяются.
Рис. 2. Вагинальное
исследование области придатков, матки
и сводов.
Иногда при исследовании обнаруживают тонкий круглый тяж, болезненный при пальпации, или узловатые утолщения в области рогов матки и в перешейке маточной трубы (сальпингит). Сактосальпинкс пальпируют в виде расширяющегося в сторону воронки маточной трубы продолговатого образования, обладающего значительной подвижностью. Пиосальпинкс чаще менее подвижен или фиксирован спайками. Нередко при патологических процессах положение труб изменено, они могут быть подпаянными спайками спереди или сзади матки, иногда даже на противоположной стороне. Яичник пальпируют в виде тела миндалевидной формы величиной 3x4 см, достаточно подвижного и чувствительного. Сдавление яичников при исследовании, как правило, безболезненно. Яичники обычно бывают увеличены перед овуляцией и при беременности. В климактерическом периоде яичники значительно уменьшаются.
Если при гинекологическом осмотре определяют объёмные образования придатков матки, оценивают их положение относительно тела и шейки матки, форму, консистенцию, болезненность и подвижность. При обширных воспалительных процессах пропальпировать яичник и трубу раздельно не удаётся, часто определяют болезненный конгломерат.
После пальпации
придатков матки исследуют связки. Неизменённые
связки матки обычно не определяются.
Круглые связки обычно можно пропальпировать
во время беременности и при развитии
в них миомы. При этом связки пальпируют
в виде тяжей, идущих от краёв матки к внутреннему
отверстию пахового канала. Кретцовоматочные
связки пальпируют после перенесённого
параметрита (инфильтрация, рубцовые изменения).
Связки идут в виде тяжей от задней поверхности
матки на уровне перешейка кзади, к крестцу.
Крестцовоматочные связки лучше выявляются
при исследовании per rectum. Околоматочную
клетчатку (параметрий) и серозную оболочку
пальпируют только при наличии в них инфильтратов
(раковых или воспалительных), спаек или
экссудата.
Вначале производится
умеренное надавливание рукой на
брюшную стенку приблизительно посредине
между пупком и границей лонного,
оволосения, и одновременно палец
другой руки вводится во влагалище
на глубину 2-3 см, с легким давлением
на промежность для расширения входа
во влагалище. Пациентку просят почувствовать
мышцы, которые растягиваются пальцем,
и максимально их расслабить. Затем во
влагалище вводится второй палец и оба
пальца продвигаются вглубь, пока они
не достигнут заднебоковых сводов влагалища,
позади и сбоку шейки матки. Большее пространство
для манипуляций может быть создано давлением
на промежность.
Во время бимануального исследования анатомические структуры малого таза как бы захватываются и пальпируются между «влагалищной» и « абдоминальной» руками. Какая рука должна быть более активной - вопрос личного предпочтения каждого врача. Наиболее частой ошибкой на этом этапе исследования является недостаточно эффектнвное использование наружной руки. Давление снаружи должно выполняться подушечками, но не кончиками пальцев и начинаться на середине расстояния между пупком и лоном, с постепенным продвижением книзу и одновременными движениями вверх со стороны внутренней руки. Круговыми движениями рук исследуются размеры, форма, положение, подвижность шейки матки, наличие или отсутствие уплотнений и дефектов ткани. Положение шейки матки всегда определяется по отношению к положению тела матки. Как правило шейка отклонена кзади при наклоне тела матки кпереди или срединном его положении. Отклонение шейки вперед обычно обусловлено наклоном тела матки кзади. Однако в случае гиперфлексии матки эти взаимоотношения нарушаются.
Матка
Для бимануального исследования матку следует приподнять кверху так, чтобы ее можно было пропальпировать между внутренней рукой и наружной. Определяются размер, форма, консистенция, контуры, подвижность матки, наличие опухолей или уплотнений, а также позиция тела матки (наклон вперед, назад или среднее положение; изгиб кпереди или кзади). Методика исследования зависит от позиции тела матки. При пальпации тела матки, расположенного в передней или срединной позиции, пальцы внутренней руки располагаются глубоко во влагалище сбоку и сзади от шейки матки. Матка аккуратно приподнимается вверх к пальцам наружной руки, и одновременно внутренние пальцы производят легкое «ищущее» движение из стороны в сторону, в сочетании с постоянным встречным пальпирующим давлением наружных пальцев. Исследование матки, находящейся в задней позиции,более затруднено. В ряде случаев пальпация облегчается, если пальцы внутренней руки медленно ввести до уровня дна матки, после чего ими произвести аккуратное давление вглубь и вверх, что изменяет положение матки на более переднее или, по крайней мере, на более приподнятое. Далее пальпация проводится как при нормальном положении матки.
Ректовагинальное исследование
Ректовагинальное исследование является составной частью комплексного исследования органов малого таза при первичном или ежегодном обследовании, а также любом промежуточном обследовании при наличии клинических показаний. Полная оценка состояния анатомических структур задней половины малого таза, структур связочного и поддерживающего аппаратов матки у большинства пациенток возможна только при таком способе исследования. Часто у пациенток уже имеется негативный опыт предыдущих аналогичных исследований, поэтому терпеливое, участливое объяснение важности такой процедуры и убеждение в аккуратности и безболезненности предстоящего исследования являются необходимыми и полезными.
Техника
выполнения:
Для выполнения
ректовагинального
исследования врач
меняет перчатку и использует смазывающее
средство.(рис.3)
Процедура исследования
выполняется легко, если соблюдается естественное
направление ректального канала: 1-2 см
вверх под углом 45°, потом книзу. Положение
пальцев такое же, как и при влагалищном
исследовании, кроме указательного, который
согнут. Средний палец при этом осторожно
продвигается через анальное отверстие
вглубь до изгиба прямой кишки, где она
поворачивает книзу. Затем указательный
палец вводится во влагалище и оба пальца
проводятся вглубь, пока влагалищный палец
не дойдет до заднего свода позади шейки
матки, а ректальный палец просто на максимальную
глубину. Во время введения пальца в прямую
кишку необязательно просить пациентку
натужиться, поскольку это может вызвать
ненужное напряжение. После введения обоих
пальцев проводится пальпация органов
малого таза по тем же принципам, как и
при влагалищном исследовании. Обязательно
пальпируются крестцово-маточные связки,
чтобы оценить их симметричность, гладкость
и ненапряженность (в норме) или же, наоборот,
узловатость, дряблость или утолщенность.
Определяются целостность и тонус сфинктера
анального отверстия. По окончании обследования
пальцы извлекаются в порядке, обратном
их введению. Следует предотвратить контакт
между влагалищем и фекальным материалом.
Фекальный материал с ректального пальца
должен быть исследован.
Рис.3
После полного
окончания гинекологического исследования
пациентку просят переместиться
вверх от края кресла, а затем
сесть. При этом следует ей
помочь, подав руку. Только после того,
как пациентка приведет себя в порядок,
завершив свой туалет, с ней можно обсуждать
результаты исследования и давать дальнейшие
рекомендации.
МЕТОД РЕКТОРОМАНОСКОПИИ
Ректороманоскопия - наиболее распространенный, точный и достоверный метод исследования прямой кишки и нижнего отдела сигмовидной кишки. При помощи ректороманоскопа можно обследовать слизистую оболочку кишки на глубину 30-35 см от заднего прохода. Ректороманоскопия - метод эндоскопического обследования прямой кишки и дистального отдела сигмовидной кишки путем осмотра их внутренней поверхности с помощью ректороманоскопа, введенного через задний проход.
Показаниями
к проведению ректороманоскопии
являются:
-боли в области
заднего прохода,
-выделения из заднего
прохода крови, слизи или гноя,
-нарушения стула
(запоры, диарея),
-подозрение на
заболевание прямой и сигмовидной кишки.
Противопоказания.
Абсолютных противопоказаний
к обследованию
практически нет. Относительными
противопоказаниями
служат сердечная
декомпенсация
- тяжелое общее
состояние
- сужение просвета
анального клапана и прямой кишки
- острые воспалительные
процессы в области заднего прохода (острый
парапроктит, тромбоз геморроидальных
узлов), при которых обследование лучше
производить после стихания острых явлений
- стенозирующие
опухоли анального канала
- химические и термические
ожоги в острой стадии.
Все большее распространение получает ректоскопия осуществляемая с профилактической целью. В качестве профилактической меры по ранней диагностике злокачественных новообразований прямой кишки, людям после 40 лет рекомендуется проводить ректороманоскопию один раз в год. Ректороманоскопия должна предшествовать рентгенологическому обследованию толстой кишки, т.к. незначительные изменения в прямой кишке (маленькие опухоли, инфильтративные процессы или проктит) диагностируются только эндоскопически.
Подготовка
к ректороманоскопии
.
Важным условием
для проведения ректороманоскопии
является тщательное очищение толстой
кишки от содержимого. Накануне ректоскопии
больным дн
и т.д.................
Изобретение относится к хирургии и может быть применимо для радикального лечения геморроя III-IV стадии. Производят круговое рассечение тканей на границе срастания кожи и слизистой прямой кишки электродом А8 или D7 в режиме 1 радиоволновым скальпелем «Сургитрон». Берут края слизистой на зажимы на 12, 6, 3 и 9 часах. Выделяют от окружающих тканей слизистый цилиндр прямой кишки вместе с кавернозными геморроидальными тельцами и варикозными венозными узлами длиной не более 5 см. При помощи электродов А8 или D7 в режиме 2 резецируют выделенный слизистый цилиндр. Оставшуюся проксимальную часть слизистой прямой кишки сшивают с кожей ануса Z-образными узловатыми кетгутовыми швами. Способ позволяет уменьшить зону коагуляционного некроза, уменьшить риск рецидива. 3 пр., 1 ил.
Изобретение относится к медицине и, в частности, к проктологии, и может быть использовано как радикальный метод хирургического лечения геморроя III-IV стадии.
Геморрой относится к распространенным заболеванием, которым страдает от 10 до 25% населения во всем мире, а среди людей старше 50 лет заболеваемость геморроем близка к 50%.
Различают четыре стадии геморроя. Если при I-й и II-й стадиях геморроя применяется консервативная терапия, или мало инвазивные методы лечения, то при хроническом геморрое III и IV стадий многие хирурги испытывают особую трудность в выборе оперативного лечения, если учесть, что для этого заболевания предложено более 250 способов хирургических вмешательств. (Благодарный Л.А. Клинико-патогенетическое обоснование выбора способа лечения геморроя. / Автореферат док. Мед. наук. - М. - 1999 г.)
Вышеизложенные обстоятельства делают эту проблему весьма актуальной.
Существуют хирургические способы лечения геморроя, а одним из аналогов является операция Миллигана-Моргана и, как альтернатива, это - стэпл- геморроидэктомия (Ривкин В.Л., Капулер Л.Л., Дульцев Ю.В. Мон. «Геморрой». - М. Медицина - 1994 г.; Савельев B.C. «Геморрой» 50 лекций по хирургии. - М.: Медиа медика 2003. - 310 с.; Longo A. Treatment of haemorroidal disease by reduction of mucosa and haemorroidal prolapsed with a circular stapling device: a new procedure -6 th World Congress of endoscopic Sugery. / Mundozzi Editore 1988 777-841). Недостатками этих способов является невозможность полностью удалить наружные геморроидальные узлы и частично выпавшую слизистую прямой кишки, в связи с чем они не могут претендовать на роль радикальных операций. Необходимо также отметить, что у вышеперечисленных оперативных вмешательств наблюдаются рецидивы заболевания от 3,5 до 31,8%(Диденко В.В., Петров В.П. и др. // Актуальные вопросы колопроктологии. Материалы V Всероссийской конференции с международным участием. Ростов на-Дону, 2001 г.).
Наиболее близким аналогом - прототипом является операция по способу УАЙТХЕДА, которая заключалась в круговом рассечении слизистой по границе ее срастания с кожей ануса, после чего слизистый цилиндр прямой кишки выделялся от окружающих тканей на протяжении 5-8 см от ануса. Далее, этот участок резецировался, а края оставшейся слизистой подшивались к коже заднего прохода (Whitehead W. The surgical treatment of hemorrhoids. Br Med J I: 148-150, 1982). В зону иссечения попадают не только венозные варикозные узлы, но и кавернозные геморроидальные тельца прямой кишки, что является профилактикой рецидива заболевания. Недостатком прототипа является значительный травматизм, иногда болевой шок, а также появление осложнений, например, недержание кала и газов, а также стриктура анального канала (Жуков Б.Н., Исаев В.Р. и др. Самарский государственный медицинский университет. Научно-исследовательский институт.«Неионизирующие излучения в медицине», г.Самара, 2001 г.).
Возможно хирургическое лечение геморроя III-IV стадии с помощью ультразвука или лазера, но недостатком таких технологий является значительная зона коагуляционного некроза 1,09 или 1,40 мм соответственно.
Задача - предложить способ, который сокращает количество послеоперационных осложнений и повышает качество операционного вмешательства.
Технический результат - достижение поставленных задач путем применения радиоволнового скальпеля «Сургитрон».
Технический результат достигается тем, что радиоволновым скальпелем «Сургитрон» при помощи игольчатого электрода серии А8, или серии D7 в режиме - 1, выполняют разрез и коагуляцию по линии срастания кожи и слизистой прямой кишки, циркулярно рассекая ткани. Края отсеченной слизистой прямой кишки берут на зажимы Алиса в четырех точках соответственно циферблату на 12, 6, 3, 9 часах. После этого выделяют варикозные венозные узлы и кавернозные геморроидальные тельца электродом А8 в режиме 2, одновременно коагулируя кавернозные геморроидальные тельца, так как ректальные кровотечения возникают из этих образований (Peter A. Cataldo, M.D.: Гастроэнтерология, проктология, М. 2005 г.). Мобилизованный цилиндр слизистой прямой кишки не более 5 см длиной иссекают этим же электродом А8 или D7, устанавливая режим 2 - это одновременно разрез, коагуляция и гемостаз. Длина мобилизованного цилиндра слизистой прямой кишки размером не более 5 см была определена эмпирическим путем, так как после такой мобилизации не возникло рецидивов, и, как показали проктологические исследования, кавернозные геморроидальные тельца не возникают. Оставшуюся, проксимальную часть слизистой прямой кишки по всему периметру сшивают с кожей ануса Z-образными узловатыми кетгутовыми швами, применяя для этой цели атравматическую иглу. В прямую кишку вводят газоотводную трубку с марлевой турундой, обработанную мазью, для отхождения газов и катетеризируют мочевой пузырь, с целью профилактики задержки мочи. На швы накладывают пращевидную марлевую повязку. Швы не снимают, т.к. они самостоятельно отторгаются через 3-4 недели после операции.
Преимущества предлагаемого способа:
Минимальная травматизация тканей, что способствует предупреждению болевого шока;
Уменьшение краевой зоны некроза до 0,13 мм, что способствует значительному уменьшению количества осложнений, которые заключаются в недержании кала и газов, стриктуры заднего прохода;
Практическое отсутствие рецидивов.
Пролечено 24 пациента с III и IV стадиями геморроя. В раннем послеоперационном периоде возникло 2 осложнения: у женщин старше 60-ти лет. У больной Г., 62 года, через неделю поле операции возникло осложнение: недержание жидкого кала. Этой пациентке проведена комплексная консервативная терапия, включающая физиопроцедуры, ЛФК, иглорефлексотерапию. Через 10 дней функция сфинктера восстановилась и больная в удовлетворительном состоянии выписана из отделения. Наблюдается в течение последних 4-х лет, жалоб не предъявляет. Стул регулярный оформленный, спокойно удерживает кал и газы. Качество жизни удовлетворительное.
Пациентка С., 70 лет, оперирована по предлагаемому способу. Через 3 недели после операции поступила в отделение с жалобами на задержку отхождения кала в области заднего прохода. При обследовании выявлено, что в области наложения швов образовалась стриктура, создававшая узкий проход, что частично препятствовало опорожнению каловых масс. После всего лишь одного пальцевого исследования прямой кишки выше указанные явления купированы. Тем не менее, больной было дважды проведено бужирование стриктуры ректальным зеркалом, после чего акт дефекации нормализовался. В удовлетворительном состоянии больная выписана из отделения. Наблюдается в течение 3-х лет. Жалоб не предъявляет. Стул оформленный, регулярный, запора не отмечает. Рецидива геморроя не выявлено. Качество жизни удовлетворительное.
У перенесших операцию пациентов, которые наблюдались от года до 5-ти лет, результаты оперативного лечения оценены как удовлетворительные. Жалоб в отдаленном периоде они не предъявляли, нарушения акта дефекации и рецидива заболевания ни у кого не выявлено, все пациенты отметили, что у них значительно улучшилось качество жизни.
Пример 1. Больная Д., 63 года, поступила в хирургическое отделение с жалобами на боли и наличие выпадающих кавернозных геморроидальных телец после акта дефекации, примесь крови в кале. Больной считает себя более 25 лет. Свое заболевание связывает с родами и тяжелой физической работой. Длительное время лечилась в поликлинике, иногда в стационаре, но особого эффекта не отмечала. Более того, последние 2 года отметила увеличение кавернозных геморроидальных телец и постоянное их выпадение из прямой кишки после акта дефекации.
При поступлении состояние удовлетворительное. Правильного телосложения, повышенного питания. Пульс 76 уд/мин, АД 1240/90 мм рт.ст.
При осмотре per rectum в области ануса определяются наружные, а при натуживании, почти по всему периметру - внутренние кавернозные геморроидальные тельца и венозные варикозные узлы размером от 1,5 до 2,0 см вместе с небольшим участком слизистой оболочки прямой кишки. Per rectum: тонус сфинктера ослаблен, слизистая мягкоэластической консистенции. Ампула пустая, на перчатке следы алой крови. Выставлен диагноз: «Хронический геморрой III стадии». В связи с наличием запущенного геморроя, безуспешностью консервативной терапии и низким качеством жизни больной решено выполнить операцию-геморроидэктомию под перидуральной анестезией. После подготовки раствором Фортранса больной произведена операция геморроидэктомия с применением радиоволнового скальпеля «Сургитрон» по предлагаемому способу. В прямую кишку на одни сутки поставлена газоотводная трубка и произведена катетеризация мочевого пузыря. Послеоперационный период без осложнений. На 5-е сутки больной разрешено вставать с постели. Ежедневно производились перевязки, в дальнейшем геморроидальные свечи, марганцовые ванночки, мазевые повязки. На 10-е сутки больная выписана из отделения, рекомендовано лечение и наблюдение у хирурга поликлиники. Осмотрена через полгода. Отмечала незначительные покалывания в прямой кишке после акта дефикации. Выделений из прямой кишки нет. При осмотре ануса в области срастания кожи со слизистой определяется нежный рубец. Задержки стула и выпадения узлов не отмечает. Повторные осмотры через один год и 5 лет после операции: жалоб не предъявляет. Стул оформленный регулярный. Per rectum: тонус сфинктера сохранен. Потери стула и газов не отмечает. Рецидива кавернозных геморроидальных телец и венозных варикозных узлов не выявлено. Отмечает хорошее качество жизни.
Пример 2. Больной Е., 30 лет, поступил в хирургическое отделение с жалобами на наличие опухолевидных образований в области ануса, которые не вправляются в прямую кишку, боли и частые кровотечения из прямой кишки после акта дефикации. Больным считает себя около 7 лет, когда отметил наличие кавернозных геморроидальных телец и венозных варикозных узлов после акта дефекации, боли и незначительные кровянистые выделения. Свое заболевание связывает с тяжелой физической работой. Длительное время лечился в поликлинике, но особого эффекта не отмечал, в связи с чем хирург направил больного на оперативное лечение.
При поступлении состояние удовлетворительное. А/Д 130/80 мм рт.ст, пульс 68 уд/мин. Какой-либо патологии со стороны органов брюшной полости не выявлено. При осмотре ануса выявлено наличие 3-х наружных кавернозных геморроидальных телец, которые слегка отечны. По всему периметру анальной области определяется выпадение небольшого участка слизистой вместе с кавернозными геморроидальными тельцами и внутренними венозными геморроидальными узлами. Ручное вправление эффекта не дает. Per rectum: Тонус сфинктера несколько ослаблен, на перчатке следы крови. Выставлен диагноз: «Хронический геморрой IV стадии». В последующем выполнена фиброколоноскопия.
В показателях крови и мочи патологии не выявлено. После предварительной подготовки с применением Фортранса, под перидуральной анестезией, произведена операция геморроидэктомия с помощью радиоволнового скальпеля «Сургитрон» по предлагаемому способу. В прямую кишку поставлена газоотводная трубка, которая через сутки удалена. Произведена катетеризация мочевого пузыря. Постельный режим в течение 4-х суток. Послеоперационный период без осложнений. На 10-е сутки выписан из отделения с удовлетворительной сократительной функцией сфинктера.
Осмотрен через 1,5 года. В области наружного сфинктера, где были наложены швы, имеется нежный рубец. Тонус сфинктера сохранен, функциональных нарушений не отмечено. Стул регулярный, хорошо оформленный. Качество жизни вполне удовлетворительное.
Пример 3. Больная Ч., 32 года, поступила в хирургический стационар с жалобами на наличие выпавших венозных варикозных узлов и кавернозных геморроидальных телец в области заднего прохода, сильные боли при акте дефекации, примесь крови в кале. Из-за боязни ходить в туалет отмечала наличие запора в течение 3-4-х суток. Из-за выраженного болевого синдрома вынуждена была прекратить половые контакты. Все вместе взятое значительно ухудшало качество жизни.
Из анамнеза заболевания выяснено, что больная страдает геморроем с 1998 года. Свое заболевание связывает с ранее перенесенными родами и выполнением тяжелой физической работы. В 2000 году по поводу хронического геморроя оперирована в одной из хирургических клиник. Длительное время после операции испытывала болевой синдром. Из хирургического отделения выписана на 10-е сутки. По прежнему отмечала боли в области заднего прохода после акта дефекации. Через год в области заднего прохода появились увеличенные болезненные кавернозные геморроидальные тельца и венозные варикозные узлы еще больших размеров, чем до операции. В кале всегда присутствовало незначительное количество алой крови. Из-за боязни, что больной повторно предложат операцию, за врачебной помощью не обращалась. В связи с тем, что узлы не вправлялись в прямую кишку и что имел место выраженный болевой синдром, больная обратилась за врачебной помощью и была направлена в стационар на оперативное лечение.
При поступлении состояние удовлетворительное. Правильного телосложения, повышенного питания. Пульс 68 уд/мин, АД 130/80 мм рт.ст. При осмотре выявлено: в области заднего прохода по всему периметру определяются отечные, увеличенные, резко болезненные как наружные, так и внутренние геморроидальные узлы размером от 0,5 до 1,5 см. Отмечается частичное выпадение слизистой прямой кишки. Выставлен диагноз: «Хронический геморрой IV стадии». После кратковременной предоперационной подготовки 07.07.2010 г. больной произведена операция - геморроидэктомия с применением радиоволнового скальпеля «Сургитрон» по предлагаемому способу. Послеоперационный период без осложнений (чертеж). Через 9 суток после операции в удовлетворительном состоянии выписана из отделения. После операции осмотрена через 6 месяцев. Жалоб не предъявляет. Стул регулярный, оформленный, безболезненный. При осмотре заднего прохода, в области ранее наложенных швов, отмечается нежный рубец. Поверхность ануса ровная. Per rectum: тонус сфинктера сохранен, ампула прямой кишки пуста, каких либо опухолевидных образований не выявлено. Следующий осмотр произведен через 10 месяцев после операции. Каких-либо жалоб не предъявляет. Стул регулярный, безболезненный. Живет полноценной жизнью, качеством которой вполне довольна. При осмотре per rectum патологии не выявлено.
Способ хирургического радикального лечения геморроя III-IV стадии, включающий круговое рассечение тканей на границе срастания кожи и слизистой прямой кишки, отличающийся тем, что рассечение тканей производят электродом А8 или D7 в режиме 1 радиоволновым скальпелем «Сургитрон», затем берут края слизистой на зажимы на 12, 6, 3 и 9 часах, выделяют от окружающих тканей слизистый цилиндр прямой кишки вместе с кавернозными геморроидальными тельцами и варикозными венозными узлами длиной не более 5 см, далее при помощи электродов А8 или D7 в режиме 2 его резецируют, после чего оставшуюся проксимальную часть слизистой прямой кишки сшивают с кожей ануса Z-образными узловатыми кетгутовыми швами.
Похожие патенты:
Изобретение относится к медицине и может быть использовано в офтальмологии для повышения эффективности фотодинамической терапии меланом хориоидеи больших размеров с проминенцией более 8 мм.
Изобретение относится к средствам определения положения объекта, введенного в живой организм. Способ отслеживания местоположения инструмента для исследования внутри тела пациента осуществляется устройством отслеживания и состоит в установке накладных электродов в гальваническом контакте с телом пациента, установке инструмента отображения, содержащего проводящий электрод инструмента отображения, во множестве областей в теле пациента, отслеживании инструмента отображения в разных положениях в каждой из областей, с использованием системы измерения местоположения, генерации для каждой области, соответствующей совокупности калибровочных токов между накладными электродами и проводящим электродом инструмента отображения в разных положениях, выведении посредством процессора для каждой области соответствующей зависимости между соответствующей совокупностью калибровочных токов и разными положениями, установке инструмента для исследования, содержащего проводящий электрод инструмента для исследования, в теле пациента, генерации токов между накладными электродами и проводящим электродом инструмента для исследования и определении местоположения с учетом соответствующих зависимостей и токов инструмента для исследования. Во втором варианте выполнения способа и устройства для каждой области генерируют соответствующие межэлектродные токи между накладными электродами и соответствующие токи инструмента для исследования между проводящим электродом инструмента для исследования и накладными электродами, при этом определяют соответствующий импеданс между каждым из накладных электродов и телом с учетом соответствующих межэлектродных токов и соответствующих токов инструмента для исследования, местоположение инструмента для исследования определяют на основе определенных импедансов. В третьем варианте выполнения способа и устройства подсоединяют инструмент для исследования, содержащий проводящий электрод инструмента для исследования, для генерирования токов в теле пациента в ответ на приложение напряжения возбуждения к проводящему электроду инструмента для исследования, устанавливают абляционный накладной электрод в гальваническом контакте с телом, устанавливают накладные поверхностные электроды в гальваническом контакте с телом, чтобы принимать соответствующие токи на поверхности тела от проводящего электрода инструмента для исследования, и определяют местоположение инструмента для исследования посредством процессора с учетом соответствующих токов на поверхности тела в то время, как компенсируют отклонение соответствующих токов на поверхности тела абляционным накладным электродом. Использование изобретения позволяет улучшить точность отслеживания местоположения объекта, расположенного внутри тела. 6 н. и 44 з.п. ф-лы, 11 ил.
Изобретение относится к медицине, а именно к гинекологии, и может быть использовано для лечения цервикальных неоплазий II-III степени, ассоциированных с папилломавирусной инфекцией. Для этого на 1-м этапе лечения в случае выявления анаэробного дисбиоза вводят нео-пенотран по 1 суппозиторию 1 раз в день 7 дней или нео-пенотран форте L по 1 суппозиторию 1 раз в день 7 дней. При выявлении Atopobium vaginae вводят макмирор-комплекс по 1 свече 2 раза в день 7 дней. При аэробном дисбиозе вводят тержинан по 1 вагинальной таблетке 1 раз в день 7 дней. На 2-м этапе проводят коррекцию местного иммунитета путем воздействия на шейку матки кавитированным низкочастотным ультразвуком раствором гексапептида имунофана 5,0, разведенным в 50 мл физиологического раствора, 1 раз в день в течение 5 дней. На 3-м этапе восстанавливают pH среды путем введения фемилекса 2 раза в день в течение 6 дней. На 4-м этапе проводят деструкцию: при цервикальной интраэпителиальной неоплазии II степени - электроэксцизию, при цервикальной интраэпителиальной неоплазии III - электроконизацию. Способ обеспечивает профилактику рака шейки матки, снижение рецидивирования и осложнений при лечении предраковой патологии шейки матки высокой степени в результате проведения патогенетически обоснованной комплексной терапии. 2 табл.
Группа изобретений относится к медицине, медицинской технике. Предложены адаптерный элемент (3) для приема высокочастотной хирургической рукоятки (5), имеющей по меньшей мере одно электрическое присоединение (23) для подведения электрического тока, выполненный с возможностью образования канала (9) для отвода дыма из области обработки при помещении в адаптерный элемент (3) рукоятки (5). На дистальном конце адаптерного элемента (3) установлен по меньшей мере один электрод (17) в форме стержня, наконечника, кольца, шара или петли или их сочетания. Для соединения электрического присоединения (23) с электродом (17) рукоятка (5) имеет присоединение (31), выполненное с возможностью ввода в него проксимального конца электрода (17) в процессе фиксации рукоятки (5) в адаптерном элементе (3). Высокочастотный хирургический инструмент, содержащий высокочастотную хирургическую рукоятку (5) и адаптерный элемент (3). Насадка (49) адаптера для разъемного соединения с адаптерным элементом (3). Комплект для высокочастотной хирургии. Электрохирургическая система с высокочастотным хирургическим инструментом. Группа изобретений обеспечивает создание канала для отвода дыма при соединении адаптерного инструмента с рукояткой, что позволяет увеличить производительность вытяжной системы для отвода дыма, создает оптимальную эргономику. Использование сменных насадок для электродов разной формы обеспечивает адаптацию устройства для отсасывания дыма для каждого электрода. 5 н. и 18 з.п. ф-лы, 15 ил.
Изобретение относится к хирургии и может быть применимо для радикального лечения геморроя III-IV стадии
Гинекологический осмотр проводят в гинекологическом кресле в следующем порядке:
Осмотр наружных половых органов - осматривают лобок, большие и малые половые губы, задний проход. Отмечают состояние кожи, характер оволосения, наличие объёмных образований, пальпируют подозрительные участки. Раздвигая большие половые губы указательным и средним пальцем одетой в перчатку руки, осматривают следующие анатомические структуры: малые половые губы, клитор, наружное отверстие мочеиспускательного канала, вход во влагалище, девственную плеву, промежность, задний проход. При подозрении на заболевание малых желёз преддверия их пальпируют, надавливая на нижнюю часть мочеиспускательного канала через переднюю стенку влагалища. При наличии выделений показана микроскопия мазков и посев. Если в анамнезе есть указания на объёмные образования больших половых губ, пальпируют большие железы преддверия. Для этого большой палец располагают с внешней стороны большой половой губы ближе к задней спайке, а указательный вводят во влагалище. При пальпации малых половых губ можно обнаружить эпидермальные кисты. Малые половые губы разводят указательным и средним пальцем, затем больной предлагают потужиться. При наличии цистоцеле во входе появляется передняя стенка влагалища, при ректоцеле - задняя, при выпадении влагалища - обе стенки. Состояние тазового дна оценивают во время бимануального исследования.
Специальное гинекологическое исследование разделяют на три вида в зависимости от объёма и результатов осмотра, которые они могут дать. К ним относят влагалищное, ректальное и ректовагинальное обследование. Влагалищное и ректовагинальное исследования по своим возможностям дают значительно больше информации, чем одно ректальное. Чаще ректальное исследование используют у девочек или у женщин, не живущих половой жизнью.
ОСМОТР НАРУЖНЫХ ПОЛОВЫХ ОРГАНОВ
В большинстве случаев одним из признаков нормального строения и ненарушенных функций репродуктивной системы является, как известно, вид наружных половых органов. В этом отношении имеет значение определение характера волосяного покрова на лобке, количество и тип распределения волос. Осмотр наружных и внутренних половых органов даёт значительную информацию, особенно у женщин с нарушениями менструального цикла и бесплодием. Наличие гипоплазии малых и больших губ, бледность и сухость слизистой оболочки влагалища служат клиническими проявлениями гипоэстрогении. «Сочность», цианотичность окраски слизистой оболочки вульвы, обильный прозрачный секрет считают признаками повышенного уровня эстрогенов. Во время беременности вследствие застойного полнокровия цвет слизистых оболочек приобретает цианотичную окраску, интенсивность которой тем более выражена, чем больше срок беременности. Гипоплазия малых губ, увеличение головки клитора, увеличение расстояния между основанием клитора и наружным отверстием мочеиспускательного канала (более 2 см) в сочетании с гипертрихозом указывают на гиперандрогению. Эти признаки характерны для врождённой вирилизации, которую наблюдают только при одной эндокринной патологии ВГКН (адреногенитальный синдром). Подобные изменения строения наружных половых органов при резко выраженной вирилизации (гипертрихоз, огрубение голоса, аменорея, атрофия молочных желёз) позволяют исключить диагноз вирилизирующей опухоли (как яичников, так и надпочечников), поскольку опухоль развивается в постнатальном периоде, а ВГКН врождённая патология, развивающаяся антенатально, в период формирования наружных половых органов.
У рожавших обращают внимание на состояние промежности и половой щели. При нормальных анатомических взаимоотношениях тканей промежности половая щель обычно сомкнута, и только при резком натуживании слегка раскрывается. При различных нарушениях целостности мышц тазового дна, развивающихся, как правило, после родов, даже лёгкое напряжение приводит к заметному зиянию половой щели и опущению стенок влагалища с образованием цисто и ректоцеле. Нередко при натуживании наблюдают выпадение матки, а в других случаях - непроизвольное мочеиспускание.
При оценке состояния кожных покровов и слизистых оболочек наружных гениталий выявляют различные патологические образования, например экзематозные поражения и кондиломы. При наличии воспалительных заболеваний бывает резко изменён вид и цвет слизистых оболочек наружных половых органов. В этих случаях слизистая оболочка может быть интенсивно гиперемирована, иногда с гнойными налетами или язвенными образованиями. Все изменённые участки тщательно пальпируют, определяя их консистенцию, подвижность и болезненность. После осмотра и пальпации наружных половых органов переходят к осмотру влагалища и шейки матки в зеркалах.
ОСМОТР ШЕЙКИ МАТКИ ПРИ ПОМОЩИ ЗЕРКАЛ
При осмотре влагалища отмечают наличие крови, характер выделений, анатомические изменения (врожденные и приобретенные); состояние слизистой оболочки; обращают внимание на наличие воспаления, объемных образований, патологии сосудов, травм, эндометриоза. При осмотре шейки матки обращают внимание на те же изменения, что и при осмотре влагалища. Но при этом нужно иметь в виду следующее: при кровянистых выделениях из наружного маточного зева вне менструации исключают злокачественную опухоль шейки или тела матки; при цервиците наблюдаются слизисто-гнойные выделения изнаружного маточного зева, гиперемия и иногда эрозии шейки матки; рак шейки матки не всегда удается отличить от цервицита или дисплазии, поэтому при малейшем подозрении на злокачественную опухоль показана биопсия.
Женщинам, живущим половой жизнью, подходят для осмотра влагалищные самодержащиеся зеркала Педерсона или Грейва, Куско, а также ложкообразное зеркало и подъёмник. Створчатые самодержащиеся зеркала типа Куско применяют широко, так как при их использовании не нужен помощник и с их помощью можно не только осмотреть стенки влагалища и шейку матки, но и провести некоторые лечебные процедуры и операции (рис. 5-2).
Рис. 5-2. Створчатое зеркало типа Куско. Для осмотра пациентки выбирают наименьшее зеркало, позволяющее произвести полноценный осмотр влагалища и шейки матки. Створчатые зеркала вводят во влагалище в сомкнутом виде косо по отношению к половой щели. Продвинув зеркало до половины, поворачивают его винтовой частью вниз, одновременно продвигают вглубь и раздвигают зеркало так, чтобы влагалищная часть шейки матки оказалась между раздвинутыми концами створок. При помощи винта фиксируют нужную степень расширения влагалища (рис. 5-3).

Рис. 5-3. Осмотр шейки матки при помощи одноразового зеркала Куско.
Ложкообразные и пластинчатые зеркала удобны, когда необходимо выполнить какие-либо операции во влагалище. Сначала вводят ложкообразное нижнее зеркало, оттесняя кзади промежность, затем параллельно ему плоское (переднее) зеркало («подъёмник»), с помощью которого поднимают кверху переднюю стенку влагалища (рис. 5-4).
Рис. 5-4. Осмотр рождающегося субмукозного миоматозного узла при помощи ложкообразного зеркала и пулевых щипцов.
Во время исследования с помощью зеркал определяют состояние стенок влагалища (характер складчатости, цвет слизистой оболочки, изъязвления, разрастания, опухоли, врождённые или приобретённые анатомические изменения), шейки матки (величину и форму: цилиндрическая, коническая; форму наружного зева: круглая у нерожавших, в виде поперечной щели у рожавших; различные патологические состояния: разрывы, эктопии, эрозии, эктропион, опухоли и другое), а также характер выделений.
Осматривая стенки влагалища и шейку матки при обнаружении кровяных выделений из наружного маточного зева вне менструации, следует исключить злокачественную опухоль шейки и тела матки. При цервиците наблюдают слизистогнойные выделения из цервикального канала, гиперемию, эрозии шейки матки. Полипы могут быть расположены как на влагалищной порции шейки матки, так и в её канале. Они могут быть единичными и множественными. Также при визуальной оценке шейки матки невооружённым глазом определяют закрытые железы (ovulae nabothi). Кроме того, при осмотре шейки матки в зеркалах можно обнаружить эндометриоидные гетеротопии в виде «глазков» и линейных структур цианотичной окраски. При дифференциальной диагностике с закрытыми железами отличительной особенностью данных образований считают зависимость их размера от фазы менструального цикла, а также появление кровяных выделений из эндометриоидных гетеротопий незадолго до и во время менструации.
РШМ при гинекологическом осмотре далеко не всегда можно отличить от цервицита или дисплазии, поэтому обязательно необходимо сделать мазки для цитологического исследования, а в некоторых случаях - произвести прицельную биопсию шейки матки. Особое внимание обращают на своды влагалища: осматривать их трудно, однако здесь часто бывают расположены объёмные образования и остроконечные кондиломы. После удаления зеркал проводят бимануальное влагалищное исследование.
БИМАНУАЛЬНОЕ ВЛАГАЛИЩНОЕ ИССЛЕДОВАНИЕ
Указательный и средний пальцы одной руки, одетой в перчатку, вводят во влагалище. Пальцы должны быть обязательно смазаны увлажняющим средством. Другую руку кладут на переднюю брюшную стенку. Правой рукой тщательно пальпируют стенки влагалища, его своды и шейку матки. Отмечают любые объёмные образования и анатомические изменения (рис. 5-5).

Рис. 5-5. Бимануальное вагинальное исследование. Уточнение положения матки.
При наличии выпота или крови в брюшной полости в зависимости от их количества определяют уплощение или нависание сводов. Затем, введя палец в задний свод влагалища, смещают матку вперед и вверх, пальпируя её второй рукой через переднюю брюшную стенку. Определяют размеры, форму, консистенцию и подвижность, обращают внимание на объёмные образования. В норме длина матки вместе с шейкой составляет 7–10 см, у нерожавшей женщины несколько меньше, чем у рожавшей. Уменьшение матки возможно при инфантильности, в климактерическом периоде и постменопаузе. Увеличение матки наблюдают при опухолях (миома, саркома) и при беременности. Форма матки в норме грушевидная, несколько уплощённая спереди назад. При беременности матка шарообразная, при опухолях неправильной формы. Консистенция матки в норме тугоэластичная, при беременности стенка размягчена, при фибромиомах уплотнена. В некоторых случаях матка может флюктуировать, что характерно для гемато и пиометры.
Положение матки: наклон (versio), перегиб (flexio), смещение по горизонтальной оси (positio), по вертикальной оси (elevatio, prolapsus, descensus) - имеет очень большое значение (рис. 5-5). В норме матка расположена в центре малого таза, дно её находится на уровне входа в малый таз. Шейка и тело матки образуют угол, открытый кпереди (anteflexio). Вся матка несколько наклонена кпереди (anteversio). Положение матки меняется при изменении положения туловища, при переполнении мочевого пузыря и прямой кишки. При опухолях в области придатков матка бывает смещена в противоположную сторону, при воспалительных процессах в сторону воспаления.
Болезненность матки при пальпации отмечают только при патологических процессах. В норме, особенно у рожавших женщин, матка обладает достаточной подвижностью. При опущении и выпадении матки подвижность её становится чрезмерной за счёт расслабления связочного аппарата. Ограниченную подвижность наблюдают при инфильтратах параметральной клетчатки, сращении матки с опухолями и др. После исследования матки приступают к пальпации придатков яичников и маточных труб (рис. 5-6). Пальцы наружной и внутренней рук согласованно перемещают от углов матки в правую и левую сторону. С этой целью внутреннюю руку переводят в боковой свод, а наружную в соответствующую боковую сторону таза на уровень дна матки. Между сходящимися пальцами пальпируют маточные трубы и яичники. Неизменённые маточные трубы обычно не определяются.

Рис. 5-6. Вагинальное исследование области придатков, матки и сводов.
Иногда при исследовании обнаруживают тонкий круглый тяж, болезненный при пальпации, или узловатые утолщения в области рогов матки и в перешейке маточной трубы (сальпингит). Сактосальпинкс пальпируют в виде расширяющегося в сторону воронки маточной трубы продолговатого образования, обладающего значительной подвижностью. Пиосальпинкс чаще менее подвижен или фиксирован спайками. Нередко при патологических процессах положение труб изменено, они могут быть подпаянными спайками спереди или сзади матки, иногда даже на противоположной стороне. Яичник пальпируют в виде тела миндалевидной формы величиной 3x4 см, достаточно подвижного и чувствительного. Сдавление яичников при исследовании, как правило, безболезненно. Яичники обычно бывают увеличены перед овуляцией и при беременности. В климактерическом периоде яичники значительно уменьшаются.
Если при гинекологическом осмотре определяют объёмные образования придатков матки, оценивают их положение относительно тела и шейки матки, форму, консистенцию, болезненность и подвижность. При обширных воспалительных процессах пропальпировать яичник и трубу раздельно не удаётся, часто определяют болезненный конгломерат.
После пальпации придатков матки исследуют связки. Неизменённые связки матки обычно не определяются. Круглые связки обычно можно пропальпировать во время беременности и при развитии в них миомы. При этом связки пальпируют в виде тяжей, идущих от краёв матки к внутреннему отверстию пахового канала. Кретцовоматочные связки пальпируют после перенесённого параметрита (инфильтрация, рубцовые изменения). Связки идут в виде тяжей от задней поверхности матки на уровне перешейка кзади, к крестцу. Крестцовоматочные связки лучше выявляются при исследовании per rectum. Околоматочную клетчатку (параметрий) и серозную оболочку пальпируют только при наличии в них инфильтратов (раковых или воспалительных), спаек или экссудата.
РЕКТОВАГИНАЛЬНОЕ ИССЛЕДОВАНИЕ
Ректовагиналъное исследование проводят обязательно в постменопаузе, а также в тех случаях, когда необходимо уточнить состояние придатков матки. Иногда этот метод более информативен, чем стандартное бимануальное исследование.
Исследование проводят при подозрении на развитие патологических процессов в стенке влагалища, прямой кишки или прямокишечновлагалищной перегородки. Указательный палец вводят во влагалище, а средний - в прямую кишку (в некоторых случаях для изучения пузырноматочного пространства в передний свод вводят большой палец, а в прямую кишку указательный) (рис. 5-7). Между введенными пальцами определяется подвижность или спаенность слизистых оболочек, локализация инфильтратов, опухолей и другие изменения в стенке влагалища, прямой кишке в виде «шипов», а также в клетчатке прямокишечновлагалищной перегородки.

Рис. 5-7. Ректовагинальное исследование.
Ректальное исследование. Осматривают задний проход и окружающую кожу, промежность, крестцово-копчиковую область. Обращают внимание на наличие следов расчесов на промежности и в перианальной области, анальные трещины, хронический парапроктит, наружные геморроидальные узлы. Определяют тонус сфинктеров заднего прохода и состояние мышц тазового дна, исключают объемные образования, внутренние геморроидальные узлы, опухоли. Определяют также болезненность или объемные образования прямокишечно-маточного углубления. У девственниц через переднюю стенку прямой кишки пальпируют все внутренние половые органы. После извлечения пальца отмечают наличие крови, гноя или слизи на перчатке.
В тех случаях, когда необходимо определить связь опухоли брюшной полости с половыми органами, наряду с бимануальным исследованием показано исследование с помощью пулевых щипцов. Необходимые инструменты - ложкообразные зеркала, подъёмник и пулевые щипцы. Шейку матки обнажают зеркалами, обрабатывают спиртом, на переднюю губу накладывают пулевые щипцы (можно вторые пулевые щипцы наложить на заднюю губу). Зеркала удаляют. После этого указательный и средний пальцы (или только один указательный) вводят во влагалище или в прямую кишку, а пальцами левой руки через брюшную стенку отодвигают кверху нижний полюс опухоли. Одновременно помощник подтягивает за пулевые щипцы, смещая матку книзу. При этом ножка опухоли, исходящая из половых органов, сильно натягивается и становится более доступной для пальпации. Можно применить другой приём. Рукоятки пулевых щипцов оставляют в спокойном состоянии, а наружными приёмами опухоль смещают кверху, вправо, влево. Если опухоль исходит из половых органов, то рукоятки щипцов при перемещении опухоли втягиваются во влагалище, причём при опухолях матки (ММ с субсерозным расположением узла) перемещение щипцов выражено больше, чем при опухолях придатков матки. Если опухоль исходит из других органов брюшной полости (почка, кишечник), щипцы не изменяют своего положения.
Это простейшее исследование, не требующее наличия какой-либо аппаратуры, позволяет выявить 70% всех ректальных карцином и определить степень их местного распространения. Самая большая и, к сожалению, весьма частая ошибка в скрининге- игнорирование этого метода исследования при профилактических осмотрах. Исследование прямой кишки пальцем производят при положении больного на спине или на боку с подтянутыми к животу коленями или же в коленно-локтевом положении. При невозможности достичь опухоли пальцем больного исследуют в положении на корточках - в момент натуживания опухоль несколько смещается вниз и становится доступной ощупыванию.
Гемоккульт-тест (анализ кала на скрытую кровь).
В начале 60-х годов был разработан, а с 1977 года введен в широкую клиническую практику метод выявления скрытой крови в кале пациента. Данный метод основан на известной гваяковой реакции Вебера, модернизирован Грегором и назван «гемоккульт-тест». Гемоккульт-тест содержит фильтровальную бумагу пропитанную раствором гваяковой смолы. На одну сторону этой бумаги пациент наносит каловые массы, на обратную сторону фильтровальной бумаги наносится реактив. При наличии в каловых массах свободного гемоглобина, фильтровальная бумага окрашивается в синий цвет, поскольку гемоглобин катализирует окисление гваяковой смолы перекисью водорода. Гваяковая смола меняет свой цвет в присутствии пероксидазы гемма, однако это свойство смолы приводит к тому, что она вступает в реакцию и с другими пероксидазами, которые могут присутствовать в каловых массах - такими как пероксидазы овощей, фруктов и красного мяса. Вследствие этого необходимо соблюдение определенной диеты перед исследованием во избежание ложноположительных результатов.
Маркёры колоректального рака.
Опухолевые маркеры представляют собой группу белков, гормонов, ферментов, рецепторов и других продуктов клеточного метаболизма, которые могут вырабатываться клетками опухоли в повышенном количестве. Большинство опухолевых маркёров также вырабатываются в организме человека в норме, но в значительно меньших количествах.
Среди определяемых в плазме крови маркёров РЭА является единственным рекомендованным к использованию. Его следует определять с целью мониторинга эффективности лечения и ранней диагностики рецидивов каждые 2-3 месяца в течение 3 лет после постановки диагноза (Duffy et al. 2007). Степень его повышения также имеет прогностическое значение. Кроме того проводится исследование следующих маркеров:
· РЭА (раково-эмбриональный антиген, англ. CEA). Гетерогенная группа гликопротеинов (как минимум 13 генетически регулируемых разновидностей), в небольшом количестве синтезируемых многими клетками взрослого организма. В больших количествах синтезируется клетками плода и клетками некоторых злокачественных опухолей. При злокачественных опухолях повышение уровня РЭА коррелирует с объемом опухолевой массы (распространенностью процесса). Специфичность РЭА для колоректального рака варьирует от 30% до 80%, чувствительность - около 40%. РЭА редко бывает повышен при ранних формах КРР, но при наличии диссеминированного заболевания его повышение отмечается у 85% пациентов (Fletcher. 1986 ). Имеются наблюдения, что высокодифференцированные аденокарциномы и опухоли восходящего отдела ободочной кишки чаще приводят к повышению РЭА. В норме бывает повышен примерно у 5% населения, повышение (обычно не более 200% верхней границы нормы) отмечается у курильщиков. Повышается при ряде доброкачественных заболеваний, однако в значительно меньшей степени, чем при злокачественных: при различных заболеваниях печени (цирроз, гепатит), желудка (язвенная болезнь), кишечника, поджелудочной железы (панкреатит), молочной железы, лёгочных инфекциях, эмфиземе, почечной недостаточности. Описаны случаи повышения РЭА практически при всех формах и локализациях аденокарцином, однако диагностическая ценность и область применения обычно ограничивается колоректальным раком. Во время беременности может повышаться до 200%-300% верхней границы нормы.
· СА 19-9 (карбогидарт-антиген 19-9, сиалированный антиген Льюиса). Онкофетальный антиген, в норме определяется у плода и в низких концентрациях может определяться на слизистой органов ЖКТ и в поджелудочной железе. Выводится только с желчью, поэтому его уровень резко повышается при любых заболеваниях, вызывающих холестаз. При раке ПЖЖ чувствительность и специфичность достигают 80% и 90% соответственно. При раке желудка и колоректальном раке бывает повышен в 20-40% случаев. Бывает значительно повышен при наличии холестаза любой природы, умеренно повышается при остром и хроническом панкреатите, циррозе печени, муковисцидозе. Примерно у 5%-10% населения СА 19-9 не вырабатывается
· CA 242 (карбогидрат-антиген 242). Гликопротеин, аналог СА 19-9, который экспрессируется на другом муциновом апопротеине. При колоректальном раке чувствительность 39%, специфичность - 87%. Бывает повышен при доброкачественных заболеваниях печени, поджелудочной железы и некоторых других, а также при аденокарциномах различных локализациях.
· TIMP-1 (тканевой ингибитор металлопротеиназ-1). Тканевой ингибитор металлопротеиназ-1, белок, экспрессируемый различными тканями организма. Может играть роль в пролиферации клеток и защищать их от апоптоза. При колоректальном раке чувствительность 63%, специфичность - 56%.
· TS (тимидилатсинтетаза). Тканевой маркёр колоректального рака, катализирует превращение дезоксиуридина монофосфата в дезокситимидин монофосфат, который является единственным источником синтеза тимидина. Повышенные уровни TS в исследованиях были связаны с худшим прогнозом течения колоректального рака и с резистентностью к химиотерапии 5-ФУ и его производными
· MSI (микросателлитная нестабильность). MSI - тканевой маркёр колоректального рака. Микросателлиты - повторяющиеся короткие (1-5 нуклеотидов) последовательности ДНК. Микросателлитная нестабильность - потеря или добавление такой последовательности аллеля микросателлита, которая возникает из-за отсутствия гена коррекционной репарации ДНК (MMR). MSI является суррогатным маркёром синдрома Линча, а также может использоваться для определение прогноза и прогноза ответа КРР на адьювантную терапию. MSI является положительным прогностическим маркёром, при её наличии результаты лечения КРР улучшаются на 15% (Popat et al. 2005 ). С другой стороны КРР с MSI реже отвечает на лечение 5-ФУ и его производными.
· p53 - тканевой маркёр колоректального рака, является геном-супрессором опухоли и кодирует фактор транскрипции, участвующий в регуляции апоптоза, ангиогенеза, клеточного цикла. Мутации гена р53 определяются примерно у половины больных КРР, и, по-видимому, возникают сравнительно поздно в процессе онкогенеза, на этапе перерождения диспластических полипов в инвазивный рак. р53 является значимым негативным прогностическим фактором, а также играет роль в резистентности опухоли к лучевой терапии (Munro et al 2005 ).
· К-RAS - тканевой маркёр колоректального рака, онкоген, гуанин-связывающий белок, участвующий в передаче сигналов, влияющих на клеточную пролиферацию и индукцию апоптоза. Мутация K-RAS определяется у 40-50% больных КРР и связаны с худшим прогнозом (Andreyev et al.1998) и резистентностью к таргетным препаратам - антителам к рецептору эпидермального фактора роста (EGFR). Прогностическую роль мутации K-RAS нельзя считать до конца установленной, так как имеются данные, что только специфический её тип, встречающийся только у 10% пациентов, связан с худшим прогнозом (Andreyev et al. 2001).
· DCC (Deleted in Colorectal Carcinoma). DCC - тканевой маркёр колоректального рака, белок, кодируемый геном DCC. По данным предварительных исследований, экспрессия DCC может быть весомым положительным прогностическим фактором (Shibata et al. 1996 ). Встречается примерно у половины больных КРР.
· DPD (дигидропиримидин дегидрогеназа). DPD - один из основных ферментов, участвующих в катаболизме 5-ФУ, под его воздействием последний превращается во фтор-5,6-дигидроурацил, а затем во фтор-уреидопропионат, и, в конце концов, во фтор-b-аланин. DPD находится в основном в печени, где происходит 80% катаболизма 5-ФУ. Низкая экспрессия DPD определяет больную эффективность терапии препаратами 5-ФУ, но, в то же время, является негативным прогностическим фактором (Tsuji et al. 2004 ). Снижение концентрации DPD под воздействием тегафура или энилурацила даже предлагалось в качестве метода повышения эффективности 5-ФУ химиотерапии. С другой стороны, полное отсутствие DPD - опасный наследственный аутосомно-рецессивный синдром, который может быть связан с развитием потенциально летальных осложнений терапии 5-ФУ (в первую очередь, в результате нейтропении). Однако частота встречаемости DPD-синдрома недостаточно высока, чтобы рекомендовать рутинное определение данного фермента.
· TP (тимидилат фосфорилаза). TP - тканевой маркёр КРР, фермент, ответственный за превращение ФУ в активное действующее вещество. TP, как и TS, является белком S-фазы, который играет одну из ключевых ролей в регуляции пролиферации клеток и их прохождении через S-фазу. Высокие уровни TP блокируют действие ФУ (Metzger et al. 1998 ), а также способствуют стимуляции ангиогенеза аналогично действию VEGF (Takebayashi et al. 1995 ).




