Рентгеновская диагностика травм грудной клетки. Методы исследования грудной клетки Методы рентгенологических исследований легких
3021 0
Рентгенологическое исследование пострадавших при малейшем подозрении на травму груди следует считать обязательным. Практически нет противопоказаний к применению этого метода. Даже шок не может явиться основанием для отказа от неотложного рентгенологического исследования, проводимого одновременно с противошоковыми мероприятиями .
Основным методом, который определяет тактику лечения и дальнейшего обследования пострадавшего, является рентгенография грудной клетки. В случаях, требующих неотложного хирургического вмешательства, исследование, как правило, ограничивается выполнением рентгенограмм в двух проекциях. В реанимационном отделении с этой целью используют передвижной аппарат, в рентгенодиагностическом кабинете — установку стационарного типа. Значительно облегчает производство рентгенограмм использование специальной каталки, дека которой состоит из рентгено-контрастного материала и поролонового матрасика, приподнимающего тело больного.
Обзорные снимки на такой каталке выполняются без изменения положения больного, перемещаются лишь трубка рентгеновского аппарата и кассета. Большое диагностическое значение при этом могут иметь рентгенограммы, выполненные в латеропозиции, которые следует обязательно делать, если позволяет состояние больного.
При массивных плевральных выпотах, гематомах, средостения, разрывах бронхов показано применение суперэкспонированных снимков грудной клетки, которые производятся при одновременном повышении напряжения до 80—90 кВ и экспозиции, примерно вдвое большей по сравнению с обычными обзорными снимками. На таких рентгенограммах, как правило, удается проследить просвет трахеи и главных бронхов. В условиях неотложного рентгенологического исследования суперэкспонированные снимки позволяют отчасти заменить томографию.
Рентгеноскопия
Произвести просвечивание грудной клетки при тяжелой травме груди в условиях реанимационного отделения, не оснащенного передвижной рентгенотелевизионной приставкой, не представляется возможным. Зато просвечивание органов грудной клетки и брюшной полости больного, находящегося в сравнительно удовлетворительном состоянии, значительно дополняет данные, полученные при анализе рентгенограмм.Просвечивание должно быть полипозиционным, так как чем больше осей вращения и изменений положения больного использует рентгенолог, тем больше анатомических и функциональных особенностей обнаруживает он в исследуемом органе. Для выявления малых дефектов в диафрагме рациональнее просвечивать больного в положении Тренделенбурга. Прием нескольких глотков водорастворимого контрастного вещества позволяет выявить рельеф перемещенного органа.
Использование во время просвечивания электронно-оптического усилителя изображения не только расширяет диагностические возможности метода, но и снижает лучевую нагрузку. Весьма перспективны в неотложной рентгенодиагностике применяемые в настоящее время рентгенотелевидение, рентгенокинематография и видеомагнитофонная запись.
Электрорентгенография отличается от обычной рентгенографии устройством приемника рентгеновского излучения и способа выявления скрытого изображения. Время получения электрорентгенограммы на бумаге занимает 2—3 мин.
Такая быстрота получения информации является несомненным достоинством метода, особенно в случаях, требующих неотложного хирургического вмешательства. К тому же на электрорентгенограммах грудной клетки больных, получивших травму груди, изменения в мягких тканях грудной стенки, переломы ребер, структура легочного рисунка выявляются значительно лучше, чем на обзорных рентгенограммах. Нужно надеяться, что этот весьма перспективный метод в ближайшее время найдет широкое применение в неотложной торакальной хирургии.
Томография легких в неотложной рентгенодиагностике не нашла широкого распространения. Поставленные перед рентгенологом задачи при экстренном исследовании с успехом можно решить с помощью суперэкспонируемого снимка грудной клетки. Однако это не исключает применения томографии для исследования структуры легочных образований в процессе динамического наблюдения за больным с повреждением легких. Особенно ценен метод послойной рентгенографии в диагностике внутрилегочных гематом, гематом средостения.
Для определения структуры патологической тени применяют томографию в двух стандартных проекциях. При изучении крупных бронхов проекцию томографирования выбирают исходя из анатомического их расположения. При использовании томографической приставки к отечественному рентгеновскому аппарату РУМ-10 томограммы легочной ткани производят с углом размазывания в 30%.
Бронхография для неотложной рентгенодиагностики разрывов крупных бронхов не может быть рекомендована как метод обременительный и небезопасный для больного.
Поскольку при травматическом повреждении легких нарушаются вентиляция и гемодинамика, весьма перспективным является использование, помимо рентгенограмм, перфузионного радиоизотопного сканирования, позволяющего полнее раскрыть степень и сущность сосудистых расстройств в легком.
Метод перфузионного сканирования основан на временной обтурацин капиллярного русла легкого макроагрегатом альбумина человеческой сыворотки, меченного 13Ч. Частицы радионуклида, задерживаясь в капиллярах, дают возможность воспроизвести графическое, плоскостное изображение легких. Ценность метода заключается в его простоте, наглядности. По получаемой информации сканирование можно сравнить с ангиографией.
Сканирование выполняют вслед за внутривенным введением 250— 300 мкКи макроагрегата альбумина, меченного 131I в 4—5 мл изотонического стерильного раствора хлорида натрия. Радионуклид чаще вводят в локтевую вену больного, находящегося в положении лежа, в момент глубокого вдоха. Горизонтальное положение исследуемого обеспечивает более равномерное распределение вещества в легких. Сканограммы производят на любом из имеющихся сканеров, либо на сцинтилляционной гамма-камере.
Сканограммы должны быть получены в передней, задней, правой и левой боковых проекциях, что дает возможность уточнить локализацию и распространенность патологического процесса. К моменту радиоизотопного исследования легкое должно быть полностью расправлено (если был пневмоторакс), плевральная полость высушена, т. е. практически сканирование легких при травме возможно только на 5—6-й день после поступления больного в стационар.
Весьма перспективно использование в диагностике травматических повреждений груди ультразвуковой эхолокации, на целесообразность сочетания которой с рентгенологическими методами обследования указывают А. П. Кузьмичев и М. К. Щербатенко (1975). Определенный опыт применения ультразвуковой эхолокации (аппарат УДА-724 с одномерным датчиком импульсного ультразвука частотой 1,76 мГц) для диагностики повреждения груди был накоплен еще в начале 70-х годов [Дурок Д. И. и др., 1972; Шеляховский М. В. и др., 1972]. Однако, к сожалению, широкого признания у практических хирургов он пока не получил.
Ультразвуковое исследование необременительно для больного — его проводят непосредственно у постели или в приемном покое. Оно позволяет отдифференцировать наличие крови в плевральной полости от пневмонии, ателектаза, а также от плевральных наложений воспалительного характера. Если с помощью рентгенологического исследования нельзя выявить в плевральной полости наличие жидкости объемом до 200 мл (а при отсутствии воздуха даже и до 500 мл), то при помощи ультразвука можно обнаружить жидкость при толщине ее слоя 5 мм. Размеры свободной от эхоимпульсов зоны соответствуют толщине слоя жидкости в плевральной полости.
В диагностике торакальных повреждений большую роль играют диагностические пункции. При помощи этого несложного и всегда доступного метода удается обнаружить скопление крови в плевральных полостях, выявить наличие пневмоторакса и пр. Этот метод практически безопасен, конечно, при соблюдении общеизвестных правил. В частности, не следует местом прокола грудной стенки избирать нижние межреберные промежутки. Это чревато опасностью повреждения печени, желудка или селезенки. Пунктируя даже по верхнему уровню жидкости и создавая путем аспирации разрежение в плевральной полости, можно уточнить характер пневмоторакса и хилоторакса.
Пункция полости Перикарда позволяет подтвердить наличие гемоперикарда и предотвращает тампонаду сердца, предоставляя хирургу драгоценные минуты для выполнения операции.
Для распознавания повреждений магистральных дыхательных путей большую ценность имеет бронхоскопия. Она не только дает возможность установить локализацию и характер разрыва трахеи и бронхов, но и в ряде случаев позволяет определить, с какой стороны нарушена целость легкого, выявить причину обтурации дыхательных путей и т. д. Однако, по достоинству оценивая все преимущества этого метода, никогда не следует забывать об опасностях, связанных с его применением при тяжелых закрытых травмах груди.
В случаях напряженного пневмоторакса и эмфиземы средостения бронхоскопия может быть произведена только после устранения дыхательной недостаточности хорошим дренированием плевральной полости н средостения.
Определенную информацию при травме груди дает торакоскопия. При закрытой травме груди показания к торакоскопии возникают в случае гемопневмоторакса с поджатием легкого более чем на одну треть, а в случае проникающих ранений — при подозрении на ранение сердца, магистральных сосудов, диафрагмы, а также для выяснения тяжести повреждения легкого [Кутепов С. М., 1977]. Торакоскопы имеют прямую и боковую оптику. Если предполагается осмотр средостения или корня легкого, удобнее использовать прямую оптику, при тотальном пневмотораксе целесообразнее применять боковую оптику [Червинский А. А., Селиванов В. П., 1968].
Исследование проводят под местной анестезией в перевязочной или операционной, строго соблюдая правила асептики. Гильзу торакоскопа вводят в четвертом—шестом: межреберном промежутке по передней или средней подмышечной линии; через боковой отвод гильзы можно аспирировать кровь и воздух из плевральной полости, что особенно важно в случае напряженного пневмоторакса. При ранениях груди торакоскоп обычно вводят через рану. Г. И. Лукомский и Ю. Е. Березов (1967) рекомендуют следующую методику осмотра.
После введения торакоскопа в плевральную полость поворачивают его вокруг оси в вертикальном положении, что позволяет осмотреть окружающее пространство, выяснив причину возникновения газового пузыря, установив наличие или отсутствие по соседству с торакоскопом патологических образований. При обширном пневмотораксе можно осмотреть почти всю плевральную полость и находящиеся в ней органы. Сначала осматривают верхний отдел плевральной полости.
С этой целью торакоскоп под большим углом в грудной стенке продвигают к верхушке легкого, все время описывая полуокружности, причем оптика должна быть направлена кверху. Затем осматривают передние, нижнее и заднее пространства между легкими и грудной стенкой, а также устанавливают положение легкого по отношению к диафрагме. Потом, направляя оптику книзу и медиально, начинают осмотр сверху вниз по направлению к диафрагме. После этого осматривают нижний край легкого у диафрагмы и саму диафрагму. Затем следуют вверх по другому краю легкого по направлению к верхушке.
Само собой разумеется, что в условиях специализированного) торакального отделения при обследовании пострадавшего с тяжелой травмой груди, кроме перечисленных основных методов и средств экспресс-диагностики, может быть использован и ряд других, более сложных методов и средств, число которых непрерывно увеличивается. Однако как мы уже неоднократно отмечали, далеко не всегда этот арсенал средств удается использовать даже частично. Тяжесть состояния пострадавшего заставляет хирурга, не теряя ни минуты, устанавливать топический диагноз повреждения уже на операционном столе.
Е.А. Вагнер
Благополучный исход любого заболевания во многом зависит от того, как быстро было начато лечение. Все методы исследования грудной клетки можно разделить на две большие группы: общие клинические и лабораторно — инструментальные способы обследования.
Иногда для постановки диагноза врачу достаточно лишь провести аускультацию легких, или, проще говоря, «послушать» больного. В некоторых случаях требуется более серьезное обследование органов с помощью компьютерной или магнитно-резонансной томографии.
Методы клинического исследования органов грудной клетки
Перед началом осмотра больного врачу необходимо собрать анамнез. Доктор выясняет, на что жалуется пациент, спрашивает, когда появились первые симптомы заболевания, изучает медицинскую карту больного для уточнения информации о перенесенных или хронических болезнях.
К способам общего обследования грудной клетки относят: осмотр больного, пальпацию, перкуссию и аускультацию.
Осмотр и пальпация грудной клетки
При осмотре грудной клетки врач определяет ее величину, форму и симметричность, степень участия в дыхательных движениях ее обеих половин, частоту, глубину и тип дыхания, соотношение и продолжительность вдоха и выдоха, участие вспомогательной мускулатуры в процессе дыхания.
Во время пальпации выясняется состояние подкожной клетчатки, возможные повреждения ребер, болезненные участки. Также проводится проверка на так называемое голосовое дрожание. Пациента просят произнести определенные фразы. В это время врач проверяет симметричность вибрации за грудиной.
Перкуссия
Метод перкуссии основан на простукивании органов грудной клетки, в результате чего возникают колебательные движения тканей. По характеру получившегося звука врач может определить плотность органов, их воздушность, эластичность и объем.
Перкуссию можно проводить посредственным и непосредственным способом. Посредственный метод предусматривает постукивание пальцем одной руки по пальцу другой, приложенной к телу больного, а при непосредственной перкуссии врач напрямую стучит пальцам по разным точкам на грудной клетке. В зависимости от интенсивности удара можно приблизительно определить глубину локализации патологического процесса: от 7 см при сильной перкуссии до 1,5 – 2 при тишайшей. За исключением случаев двустороннего воспаления легких, перкуссия проводится симметрично с обеих сторон.
Аускультация
Этот метод обследования основан на прослушивании физиологических звуков органов грудной клетки во время дыхания. Аускультацию выполняют при помощи стетоскопа или фонендоскопа.
Все возникающие шумы делят на основные и дополнительные. Основные связаны с физиологией процесса дыхания. А дополнительные, такие как сухие или влажные хрипы, появляются только при воспалительных процессах в органах грудной клетки или вследствие их травматического повреждения при переломах ребер.
Методы лучевой диагностики

Лучевая диагностика является неотъемлемой частью комплексного обследования грудной клетки. Сначала делают обзорный рентгеновский снимок органов, а затем, при необходимости проводят дальнейшее исследования.
Методы лучевой диагностики включают:
- Рентгенографию.
- Флюорографию.
- Рентгеноскопию, но с развитием более современных способов лучевой диагностики ее применяют все реже из-за достаточно сильной лучевой нагрузки на организм пациента.
- Компьютерную и магнитно-резонансную томографию.
- Контрастные методы исследования.
- Радионуклидные обследования.
Флюорография
Широко применяется при профилактических обследованиях в целях раннего обнаружения туберкулеза. Для диагностики других заболеваний органов грудной клетки ее практически не используют.
При проведении рентгенографии снимки делают в двух проекциях – боковой и передней. Для улучшения контрастности легких исследование делается на глубоком вдохе и задержке дыхания.
На рентгеновском снимке достаточно четко видны все органы и костный скелет грудной клетки, крупные кровеносные сосуды. Отклонениями от нормы считаются очаги затемнения или осветления на легких, изменение их формы и легочного рисунка. В зависимости от величины и места расположения подобных отклонений можно диагностировать пневмонии, плеврит, пневмоторакс, скопления жидкости, опухоли. Также на снимке видны повреждения ребер.
Контрастные и радионуклидные методы лучевой диагностики
Проведение рентгеновского обследования с одновременным введением рентгеноконтрастного препарата требуется для получения более четкого изображения. Дело в том, что такое средство постепенно заполняет все участки органов грудной клетки и позволяет получить серию детальных снимков. К способам контрастной лучевой диагностики относят:
- Ангиографию. При проведении этой процедуры обследуют малый круг кровообращения. Для этого с помощью катетера в организм пациента вводится водорастворимый йодосодержащий препарат. Далее делают серию снимков, на которых определяется сначала артериальная фаза кровотока, а затем венозная. Данная методика позволяет определить наличие тромбов, аневризм, сужений или анатомических нарушений строения сосудов.
- Пневмомедиастинографию. Этот метод применяется в онкологической практике для определения точной локализации опухолей.
- Плеврографию, при которой контрастный препарат через дренаж вводится непосредственно в плевральную полость.
- Фистулографию проводят при наружных свищах грудной клетки для определения их вида, размера, а также для обнаружения источника гнойного процесса.
Радионуклидное исследование органов, расположенных в грудной клетке в некоторой степени похоже на обследование с использованием контраста. Суть этого метода заключается во введении в организм пациента радиоактивных изотопов. На первом этапе их вдыхают в составе смеси газов, а во втором они вводятся внутривенно. Распределение изотопов отслеживается на УЗИ. Подобное обследование проводится в основном для оценки эффективности проведенного лечения злокачественных новообразований в легких.
Компьютерная и магнитно-резонансная томография, УЗИ
Ультразвуковое обследование для диагностики заболеваний органов дыхания применяется нечасто. В основном УЗИ проводят для контроля введения пункционной иглы.
КТ и МРТ появились сравнительно недавно, но получили очень широкое распространение благодаря относительной безопасности и высокому качеству получаемых снимков по сравнению с рентгеном и контрастными исследованиями.
При компьютерной томографии получают серию послойных рентгеновских снимков органов грудной клетки, которые анализируются компьютером и выводятся на экран монитора. Иногда, для повышения качества изображения также вводят рентгеноконтрастные препараты.
Метод МРТ основан на том, что ткани организма способны излучать электромагнитное поле под воздействием радиочастотных импульсов. Полученные сигналы с помощью компьютера преобразуются в высококачественные изображения срезов органов.
Инструментальные методы исследования органов грудной клетки

Подобные обследования проводятся в тех случаях, когда необходим клинический анализ ткани легких или бронхов, а также скопившейся там жидкости. Кроме того, некоторые такие методики позволяют визуально оценить состояние дыхательных путей.
- Бронхоскопия проводится с помощью специального инструмента – бронхоскопа. Таким образом врач может не только осмотреть гортань и бронхи, но и ввести лекарственные препараты непосредственно в грудную полость, взять на анализ мокроту или провести пункцию. Также во время бронхоскопии удаляют скопления слизи, гноя или попавшие в дыхательные пути инородные предметы.
- Бронхоальвеолярный лаваж делают для анализа мокроты из мелких дыхательных путей. Для этого во время бронхоскопии их наполняют солевым раствором, который затем отсасывают через бронхоскоп. Затем проводят бакпосев и микроскопическое исследование полученной жидкости. Таким образом можно выявить злокачественные опухоли и определить бактериального возбудителя пневмонии.
- Во время проведения биопсии для анализа берут экссудат, скопившийся в плевральной полости, небольшие кусочки ткани плевры или легких. Ее делают под общей или местной анестезией специальной биопсийной иглой, у которой на конце имеется приспособление для захвата ткани органа. В процессе манипуляции при необходимости отсасывают скопившуюся в грудной клетке жидкость.
- Торакоскопия – это визуальное обследование поверхности легких и плевры. Процедуру проводят только под общим наркозом. Врач делает небольшой надрез на грудной клетке и вводит торакоскоп. Во время процедуры также возможно введение лекарственного препарата или удаление экссудата.
- Медиастиноскопия позволят обследовать пространство между двумя легкими и выяснить причину увеличения лимфоузлов или определить степень разрастания опухоли. Манипуляцию делают практически так же, как и торакоскопию.
- Торакотомия – это диагностическая операция на грудной клетке. Она проводится в исключительных случаях, когда все остальные методы исследования не принесли результата.
Сегодня практически каждому врачу доступна масса способов комплексного обследования грудной клетки. Это позволяет максимально быстро и точно провести диагностику и назначить необходимое лечение.
 Методики лучевого исследования органов грудной клетки: ü ü ü ü ü Рентгеноскопия; Рентгенография; Продольная томография; Бронхография; Компьютерная томография; Магнитно-резонансная томография; Ангиопульмонография; Радионуклидное исследование; Ультразвуковое исследование сердца и плевральных полостей.
Методики лучевого исследования органов грудной клетки: ü ü ü ü ü Рентгеноскопия; Рентгенография; Продольная томография; Бронхография; Компьютерная томография; Магнитно-резонансная томография; Ангиопульмонография; Радионуклидное исследование; Ультразвуковое исследование сердца и плевральных полостей.
 Рентгеноскопия Задачи: определить степень смещения теней при дыхании больного; ü оценить изменения прозрачности лёгочного фона на вдохе и выдохе, что позволяет судить об эластичности лёгочной ткани; ü динамический контроль за патологическим процессом и уровнем жидкости в плевральной полости; ü с целью пункционной биопсии образований в грудной полости. ü
Рентгеноскопия Задачи: определить степень смещения теней при дыхании больного; ü оценить изменения прозрачности лёгочного фона на вдохе и выдохе, что позволяет судить об эластичности лёгочной ткани; ü динамический контроль за патологическим процессом и уровнем жидкости в плевральной полости; ü с целью пункционной биопсии образований в грудной полости. ü

 Рентгенография Проекции: Ø Прямая задняя Ø Боковая левая Ø Боковая правая Ø Косые Ø Прямая передняя Ø Прицельные
Рентгенография Проекции: Ø Прямая задняя Ø Боковая левая Ø Боковая правая Ø Косые Ø Прямая передняя Ø Прицельные
 Рентгенография Снимок легких в прямой передней проекции Цель исследования: изучение состояния легких при подозрении на любое их заболевание или повреждение Укладка для выполнения снимка: снимок выполняют в положении больного стоя (или сидя, в зависимости от состояния) у специальной вертикальной стойки; больной плотно прижимается грудью к кассете, слегка согнувшись вперед.
Рентгенография Снимок легких в прямой передней проекции Цель исследования: изучение состояния легких при подозрении на любое их заболевание или повреждение Укладка для выполнения снимка: снимок выполняют в положении больного стоя (или сидя, в зависимости от состояния) у специальной вертикальной стойки; больной плотно прижимается грудью к кассете, слегка согнувшись вперед.



 Рентгенография Снимок легких в боковой проекции Производится в левой или правой проекциях. Больного устанавливают так, чтобы он прижимался к кассете исследуемым боком. Руки подняты вверх и скрещены на голове.
Рентгенография Снимок легких в боковой проекции Производится в левой или правой проекциях. Больного устанавливают так, чтобы он прижимался к кассете исследуемым боком. Руки подняты вверх и скрещены на голове.



 Продольная томография Задачи: 1. Определить характер, точную локализацию и распространенность патологического процесса в легочной паренхиме; 2. Изучить состояние трахеобронхиального дерева, включая в большинстве случаев и сегментарные бронхи; 3. Уточнить характер поражения лимфатических узлов корней и средостения при различных патологических состояниях.
Продольная томография Задачи: 1. Определить характер, точную локализацию и распространенность патологического процесса в легочной паренхиме; 2. Изучить состояние трахеобронхиального дерева, включая в большинстве случаев и сегментарные бронхи; 3. Уточнить характер поражения лимфатических узлов корней и средостения при различных патологических состояниях.


 Бронхография Методика рентгенологического исследования контрастированных крупных и средних бронхов на всем их протяжении после предварительной анестезии
Бронхография Методика рентгенологического исследования контрастированных крупных и средних бронхов на всем их протяжении после предварительной анестезии
 Бронхография План изучения бронхограммы: В отношении каждого бронха учитывают: а) положение, б) форму, в) ширину просвета, г) характер заполнения, д) угол отхождения и характер ветвления, е) контуры, ж) локализацию и характер отклонений от нормальной картины. В отношении бронхов, не заполнившихся контрастным веществом, учитывают положение, форму и очертания их культи, состояние окружающей бронх легочной ткани.
Бронхография План изучения бронхограммы: В отношении каждого бронха учитывают: а) положение, б) форму, в) ширину просвета, г) характер заполнения, д) угол отхождения и характер ветвления, е) контуры, ж) локализацию и характер отклонений от нормальной картины. В отношении бронхов, не заполнившихся контрастным веществом, учитывают положение, форму и очертания их культи, состояние окружающей бронх легочной ткани.


 Рентгеновская компьютерная томография Особенности КТ-изображения: ú Отсутствие суперпозиционности; ú Поперечная ориентация слоя; ú Высокое контрастное разрешение ú Определение коэффициента поглощения; ú Различные виды обработки изображенияю.
Рентгеновская компьютерная томография Особенности КТ-изображения: ú Отсутствие суперпозиционности; ú Поперечная ориентация слоя; ú Высокое контрастное разрешение ú Определение коэффициента поглощения; ú Различные виды обработки изображенияю.

 Магнитно-резонансная томография Метод, основанный на парамагнитных свойствах тканей. Показания: -объемные процессы в средостении; -оценка состояния лимфоузлов; -патологические изменения в крупных сосудах; -определение прорастания опухолей легких в средостение, крупные сосуды и перикард. Ограничения: -кальцинаты; -оценка легочной паренхимы.
Магнитно-резонансная томография Метод, основанный на парамагнитных свойствах тканей. Показания: -объемные процессы в средостении; -оценка состояния лимфоузлов; -патологические изменения в крупных сосудах; -определение прорастания опухолей легких в средостение, крупные сосуды и перикард. Ограничения: -кальцинаты; -оценка легочной паренхимы.
 Ангиография легких – это методика рентгенологического исследования сосудов легких после их контрастирования водорастворимыми йодсодержащими неионными РКС Разновидности методики: üАнгиопульмонография; üСелективная ангиография одного легкого или его доли (сегмента); üАнгиография бронхиальных артерий; üГрудная аортография.
Ангиография легких – это методика рентгенологического исследования сосудов легких после их контрастирования водорастворимыми йодсодержащими неионными РКС Разновидности методики: üАнгиопульмонография; üСелективная ангиография одного легкого или его доли (сегмента); üАнгиография бронхиальных артерий; üГрудная аортография.

 Радионуклидное исследование Показания: ú подозрение на тромбоэмболию легочной артерии; ú подозрение на инфаркт легкого; ú выявляются области со сниженным кровотоком или его отсутствием в виде зон с малоинтенсивным излучением.
Радионуклидное исследование Показания: ú подозрение на тромбоэмболию легочной артерии; ú подозрение на инфаркт легкого; ú выявляются области со сниженным кровотоком или его отсутствием в виде зон с малоинтенсивным излучением.

 Ультразвуковое исследование Показания: ü для изучения сердца и крупных сосудов; ü для оценки жидкостных структур, в первую очередь плеврального выпота; ü для пункционного дренирования осумкованных образований в плевральной полости Ультразвуковое исследование не является методом выбора в оценке количества жидкости в плевральной полости(!), а лишь позволяет точно локализовать ее и дать ее характеристику. Ультразвуковой луч не проникает сквозь заполненные воздухом альвеолы
Ультразвуковое исследование Показания: ü для изучения сердца и крупных сосудов; ü для оценки жидкостных структур, в первую очередь плеврального выпота; ü для пункционного дренирования осумкованных образований в плевральной полости Ультразвуковое исследование не является методом выбора в оценке количества жидкости в плевральной полости(!), а лишь позволяет точно локализовать ее и дать ее характеристику. Ультразвуковой луч не проникает сквозь заполненные воздухом альвеолы
 Нормальная анатомия легких Легкие – парный паренхиматозный орган, покрытый висцеральной плеврой. Выделяют: 3 доли в правом легком; 2 доли в левом легком.
Нормальная анатомия легких Легкие – парный паренхиматозный орган, покрытый висцеральной плеврой. Выделяют: 3 доли в правом легком; 2 доли в левом легком.


 Функциональной единицей легких является АЦИНУС ü Размер ацинуса до 1. 5 мм. ü Включает альвеолярные мешочки, терминальную бронхиолу, артериолу, 2 венозные веточки, лимфатические сосуды и нервы. ü Группа ацинусов составляет дольку.
Функциональной единицей легких является АЦИНУС ü Размер ацинуса до 1. 5 мм. ü Включает альвеолярные мешочки, терминальную бронхиолу, артериолу, 2 венозные веточки, лимфатические сосуды и нервы. ü Группа ацинусов составляет дольку.
 Непаренхиматозный компонент 1. Бронхиальные ветви 2. Легочные вены 3. Лимфатические сосуды 4. Нервы 5. Соединительные прослойки между дольками, вокруг бронхов и кровеносных сосудов 6. Висцеральная плевра
Непаренхиматозный компонент 1. Бронхиальные ветви 2. Легочные вены 3. Лимфатические сосуды 4. Нервы 5. Соединительные прослойки между дольками, вокруг бронхов и кровеносных сосудов 6. Висцеральная плевра
 Рентгенологическая картина органов грудной клетки Это суммация теней: - мягких тканей грудной стенки - костного скелета - легких - средостения - диафрагмы
Рентгенологическая картина органов грудной клетки Это суммация теней: - мягких тканей грудной стенки - костного скелета - легких - средостения - диафрагмы
 Мягкие ткани Мышцы - Большая грудная мышца на уровне 4 м/реберья идет косо кверху и кнаружи и выходит за край легочного поля - Грудино-ключично-сосцевидная мышца, дает понижение прозрачности легочного поля в медиальном отделе над ключицей и переходит в надключичную кожную складку - Молочная железа и тени сосков, дают затемнение легочных полей на уровне 4 -7 ребер у женщин и у мужчин
Мягкие ткани Мышцы - Большая грудная мышца на уровне 4 м/реберья идет косо кверху и кнаружи и выходит за край легочного поля - Грудино-ключично-сосцевидная мышца, дает понижение прозрачности легочного поля в медиальном отделе над ключицей и переходит в надключичную кожную складку - Молочная железа и тени сосков, дают затемнение легочных полей на уровне 4 -7 ребер у женщин и у мужчин
 Костный скелет Ребра ограничивают легочные поля Сверху - нижний край заднего отдела 2 ребра С боков – тени пересекающихся реберных дуг В проекции легочных полей видны 11 пар задних отделов ребер, идут вначале кверху, затем вниз и кнаружи. Передние отрезки стоят снаружи и сверху внутрь и вниз. Хрящевая часть ребра видна при ее обызвествлении
Костный скелет Ребра ограничивают легочные поля Сверху - нижний край заднего отдела 2 ребра С боков – тени пересекающихся реберных дуг В проекции легочных полей видны 11 пар задних отделов ребер, идут вначале кверху, затем вниз и кнаружи. Передние отрезки стоят снаружи и сверху внутрь и вниз. Хрящевая часть ребра видна при ее обызвествлении
 Костный скелет Тень ключицы Проецируется на верхние участки легочных полей. При правильной установке больного внутренние концы симметрично отстоят от тени рукоятки грудины и позвоночника и расположены на уровне 3 межпозвонкового пространства.
Костный скелет Тень ключицы Проецируется на верхние участки легочных полей. При правильной установке больного внутренние концы симметрично отстоят от тени рукоятки грудины и позвоночника и расположены на уровне 3 межпозвонкового пространства.
 Костный скелет Тень грудины Не видна в прямой проекции или частично фасетки рукоятки грудины от срединной тени. Тени лопаток При правильной укладке большей своей массой проецируются вне легочных полей.
Костный скелет Тень грудины Не видна в прямой проекции или частично фасетки рукоятки грудины от срединной тени. Тени лопаток При правильной укладке большей своей массой проецируются вне легочных полей.
 Диафрагма Ограничивает снизу легочные поля В центральной части стоит высоко, к периферии круто спускается книзу и образует ребернодиафрагмальные углы. Правый купол -передний отдел 6 ребра Левый купол- 6 межреберье и зависит от состояния органов брюшной полости
Диафрагма Ограничивает снизу легочные поля В центральной части стоит высоко, к периферии круто спускается книзу и образует ребернодиафрагмальные углы. Правый купол -передний отдел 6 ребра Левый купол- 6 межреберье и зависит от состояния органов брюшной полости

 Сегментарное строение легких Правая главная междолевая борозда начинается сзади от уровня 2 -3 грудного позвонка и проецируется в области первого межреберья выше тени головки правого корня, идет косо кнаружи и вниз в направлении задних частей ребер и доходит до 5 ребра на боковом наружном контуре грудной клетки, кпереди спускается по ходу переднего конца 4 ребра к диафрагме (пересекает почти по середине). От главной косой междолевой борозды справа на уровне 5 ребра у наружного контура грудной клетки начинается средняя борозда, направляется строго горизонтально к срединной тени, пересекая передний конец 4 ребра по средне-ключичной линии и достигает середины тени артериальной части корня.
Сегментарное строение легких Правая главная междолевая борозда начинается сзади от уровня 2 -3 грудного позвонка и проецируется в области первого межреберья выше тени головки правого корня, идет косо кнаружи и вниз в направлении задних частей ребер и доходит до 5 ребра на боковом наружном контуре грудной клетки, кпереди спускается по ходу переднего конца 4 ребра к диафрагме (пересекает почти по середине). От главной косой междолевой борозды справа на уровне 5 ребра у наружного контура грудной клетки начинается средняя борозда, направляется строго горизонтально к срединной тени, пересекая передний конец 4 ребра по средне-ключичной линии и достигает середины тени артериальной части корня.
 Сегментарное строение легких Задняя граница левой косой междолевой борозды находится выше, проецируется под конец 1 ребра, идёт кнаружи более косо вниз и пересекая передний конец 6 ребра подходит к области левого сердечно-диафрагмального угла.
Сегментарное строение легких Задняя граница левой косой междолевой борозды находится выше, проецируется под конец 1 ребра, идёт кнаружи более косо вниз и пересекая передний конец 6 ребра подходит к области левого сердечно-диафрагмального угла.


 Добавочные доли Доля непарной вены (lobus venae azygos) Встречается 3 – 5 % случаев, при аномальном расположении непарной вены. Если плевра доли непарной вены уплотнена, то она хорошо видна на прямой рентгенограмме справа в медиальном отделе верхней доли. Язычковая доля является аналогом средней доли правого легкого.
Добавочные доли Доля непарной вены (lobus venae azygos) Встречается 3 – 5 % случаев, при аномальном расположении непарной вены. Если плевра доли непарной вены уплотнена, то она хорошо видна на прямой рентгенограмме справа в медиальном отделе верхней доли. Язычковая доля является аналогом средней доли правого легкого.
 Добавочные доли Встречаются и другие дополнительные доли: Øоколосердечная Øзадняя доля Добавочные доли вентилируются зональными или сегментарными бронхами, количество которых не увеличено. Т. О. при добавочных междолевых бороздах количество легочной ткани, бронхов и сосудов остается обычным.
Добавочные доли Встречаются и другие дополнительные доли: Øоколосердечная Øзадняя доля Добавочные доли вентилируются зональными или сегментарными бронхами, количество которых не увеличено. Т. О. при добавочных междолевых бороздах количество легочной ткани, бронхов и сосудов остается обычным.





 Тень легких на рентгенограмме называют легочными полями Изображение складывается из нормального легочного фона и нормального легочного рисунка Важно помнить, что легочные поля на рентгенограмме меньше истинных размеров легкого, часть их перекрыта диафрагмой, поддиафрагмальными органами и средостением.
Тень легких на рентгенограмме называют легочными полями Изображение складывается из нормального легочного фона и нормального легочного рисунка Важно помнить, что легочные поля на рентгенограмме меньше истинных размеров легкого, часть их перекрыта диафрагмой, поддиафрагмальными органами и средостением.
 Легочный фон Это степень почернения пленки в пределах легочных полей. Отображает плотность легочной ткани, ее воздухо- и кровенаполнение.
Легочный фон Это степень почернения пленки в пределах легочных полей. Отображает плотность легочной ткани, ее воздухо- и кровенаполнение.
 Легочный рисунок Субстрат – сосуды малого круга кровообращения. В молодом возрасте остальные элементы стромы легкого в норме не видны. После 30 лет появляются парные полоски утолщенных стенок бронхов, количество которых c возрастом увеличивается. Это возрастная норма. Длинные линейные тени сосудов исходят из корня легкого, веерообразно распределяются, истончаются и исчезают не доходя до периферии 2 -2. 5 см ü Короткие линейные или трабекулярные тени – мелкая сосудистая сеть ü Петлистые образования – проекционное наложение трабекулярных теней ü Мелкие интенсивные очаговые тени – это сосуды в поперечном (тангенциальном) сечении. ü
Легочный рисунок Субстрат – сосуды малого круга кровообращения. В молодом возрасте остальные элементы стромы легкого в норме не видны. После 30 лет появляются парные полоски утолщенных стенок бронхов, количество которых c возрастом увеличивается. Это возрастная норма. Длинные линейные тени сосудов исходят из корня легкого, веерообразно распределяются, истончаются и исчезают не доходя до периферии 2 -2. 5 см ü Короткие линейные или трабекулярные тени – мелкая сосудистая сеть ü Петлистые образования – проекционное наложение трабекулярных теней ü Мелкие интенсивные очаговые тени – это сосуды в поперечном (тангенциальном) сечении. ü
 Корни легких Анатомическим субстратом является легочная артерия и крупные бронхи. Изображение нормального корня характеризуется наличием структурности, т. е. возможностью различить отдельные его элементы.
Корни легких Анатомическим субстратом является легочная артерия и крупные бронхи. Изображение нормального корня характеризуется наличием структурности, т. е. возможностью различить отдельные его элементы.
 Характеристики корня 1. 2. 3. 4. Положение корня на уровне 2 -4 межреберья; Размеры поперечник = 2. 5 см (1: 1 легочная артерия: промежуточный бронх); Наружный контур легочной артерии выпуклый, втянутый; Структура – бронх, артерия, венаюю.
Характеристики корня 1. 2. 3. 4. Положение корня на уровне 2 -4 межреберья; Размеры поперечник = 2. 5 см (1: 1 легочная артерия: промежуточный бронх); Наружный контур легочной артерии выпуклый, втянутый; Структура – бронх, артерия, венаюю.
 Корень правого легкого Основанием головки является верхнедолевой бронх. Тело – ствол легочной артерии, промежуточный бронх. Хвостовая часть - бронхо-сосудистые ножки на уровне 4 межреберья.
Корень правого легкого Основанием головки является верхнедолевой бронх. Тело – ствол легочной артерии, промежуточный бронх. Хвостовая часть - бронхо-сосудистые ножки на уровне 4 межреберья.
 Корень левого легкого Располагается выше правого на 1. 5 -1 см на него накладывается тень средостения. Головка - левая легочная артерия и бронхососудистые ножки. Хвост - сосуды идущие к пирамиде.
Корень левого легкого Располагается выше правого на 1. 5 -1 см на него накладывается тень средостения. Головка - левая легочная артерия и бронхососудистые ножки. Хвост - сосуды идущие к пирамиде.
 Средостение Занимает ассиметричное положение: 2/3 - в левой грудной полости, 1/3 - в правой. Правый контур: § дуга правого предсердия; § восходящая часть аорты; § точка пересечения - атриовазальный угол.
Средостение Занимает ассиметричное положение: 2/3 - в левой грудной полости, 1/3 - в правой. Правый контур: § дуга правого предсердия; § восходящая часть аорты; § точка пересечения - атриовазальный угол.
 Средостение Левый контур: 1 дуга - нисходящая часть дуги аорты, верхний контур расположен ниже 1. 5 -2 см от грудиноключичного сочленения; 2 дуга - ствол легочной артерии; 3 дуга - ушко левого предсердия; 4 дуга - левый желудочек.
Средостение Левый контур: 1 дуга - нисходящая часть дуги аорты, верхний контур расположен ниже 1. 5 -2 см от грудиноключичного сочленения; 2 дуга - ствол легочной артерии; 3 дуга - ушко левого предсердия; 4 дуга - левый желудочек.

 Алгоритм изучения рентгенограммы органов груднойснимка. клетки 1. Оценка качества 2. 3. 4. Определение правильности установки больного. Рентген анатомическая ориентировка (форма и размер грудной клетки, топография органов грудной полости). Изучение мягких тканей и костного скелета (симметричность, форма, структура)
Алгоритм изучения рентгенограммы органов груднойснимка. клетки 1. Оценка качества 2. 3. 4. Определение правильности установки больного. Рентген анатомическая ориентировка (форма и размер грудной клетки, топография органов грудной полости). Изучение мягких тканей и костного скелета (симметричность, форма, структура)
 Алгоритм изучения рентгенограммы органов грудной клетки Сравнение прозрачности правого и левого легкого. 6. Анализ легочного рисунка. 7. Оценка корней легких. 8. Положение диафрагмы. 9. Состояние реберно-диафрагмальных синусов. 10. Изучение органов средостения. 5.
Алгоритм изучения рентгенограммы органов грудной клетки Сравнение прозрачности правого и левого легкого. 6. Анализ легочного рисунка. 7. Оценка корней легких. 8. Положение диафрагмы. 9. Состояние реберно-диафрагмальных синусов. 10. Изучение органов средостения. 5.


 В работе использовались иллюстрации и материалы московского гуманитарного медико – стоматологического факультета, а так же материалы, найденные в сети интернет.
В работе использовались иллюстрации и материалы московского гуманитарного медико – стоматологического факультета, а так же материалы, найденные в сети интернет.
ГЛАВА 3 ЛУЧЕВАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ОРГАНОВ ГРУДНОЙ ПОЛОСТИ
ГЛАВА 3 ЛУЧЕВАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ОРГАНОВ ГРУДНОЙ ПОЛОСТИ
ОБОСНОВАНИЕ НЕОБХОДИМОСТИ ИЗУЧЕНИЯ ТЕМЫ
Следует отметить, что одни и те же клинические симптомы заболеваний лёгких (повышение температуры тела, кашель, одышка, боль в груди, кровохарканье и др.) бывают при многих патологических изменениях, что вызывает трудности дифференциальной диагностики.
Для того чтобы правильно поставить диагноз, лечащий врач должен прежде всего назначить рентгенологическое исследование лёгких, которое остаётся основным методом диагностики. Об информативности рентгенологического и других лучевых методов при диагностике того или иного заболевания лёгкого и пойдёт речь в этой главе.
ВСПОМОГАТЕЛЬНЫЙ МАТЕРИАЛ
Нижеследующий материал дан в виде основополагающих вопросов и ответов на них. Они помогут в получении необходимой информации о рентгеноанатомии органов
грудной полости, о лучевых методах и методиках, об их информативности при различных заболеваниях лёгких и средостения, о рентгеносемиотике основных патологических состояний и их дифференциальной диагностике.
Основополагающие вопросы и ответы на них
Вопрос 1. Как выглядят органы грудной полости на рентгенограммах в прямой проекции?
Ответ. В прямой проекции правое и левое лёгкие выглядят в виде просветления за счёт воздуха в альвеолах, а между ними видна тень средостения (это называют естественной контрастностью).
На фоне лёгких, так называемых лёгочных полей, видны тени рёбер, ключиц (над ключицами верхушки лёгких), а также теневые полоски сосудов и бронхов, образующих лёгочный рисунок, веерообразно расходящийся от корней лёгких.
Тени корней лёгких прилежат с обеих сторон к тени среднего средостения. Корни лёгких образованы крупными сосудами и лимфатическими узлами, что и определяет их структурность. Корень имеет головку (проксимальная часть), тело и хвост, длина корня - от II до IV ребра по передним концам, его ширина - 2-2,5 см.
Тень средостения имеет три отдела:
Верхнее (до уровня дуги аорты);
Среднее (на уровне дуги аорты, здесь же у детей расположена вилочковая железа);
Нижнее (сердце).
В норме 1/3 тени нижнего средостения находится справа от позвоночника, а 2/3 - слева (это левый желудочек сердца).
Снизу лёгкие ограничены диафрагмой, каждая её половина имеет куполообразную форму, расположена на уровне VI ребра (слева на 1-2 см ниже).
Плевра образует в прямой проекции правый и левый рёберно-диа- фрагмальные и кардио-диафрагмальные синусы, которые в норме дают треугольной формы просветления.
Вопрос 2. Есть ли особенности в теневой картине органов грудной полости в боковой проекции?
Ответ. В теневой картине органов грудной полости в боковой проекции особенности состоят в том, что оба лёгких наслаиваются друг на друга, поэтому эту проекцию нельзя анализировать самостоятельно,
а следует обязательно сочетать с прямой проекцией, чтобы плоскостное изображение представить как объёмное.
Боковых проекций необходимо делать две (левую и правую): при этом лучше видна та половина грудной клетки, которая прилежит к плёнке.
На фоне лёгочных полей визуализируются тени костных образований: спереди - грудины, сзади - III-IX грудных позвонков и лопатки, рёбра идут в косом направлении сверху вниз.
Лёгочное поле видно в виде просветления, которое подразделяют на два треугольника, разделённые тенью сердца, которое доходит практически до грудины:
Верхний - ретростернальный (за грудиной);
Нижний - ретрокардиальный (за тенью сердца).
Тень корня соответствующей стороны (в правой боковой проекции - правый корень) видна в центре снимка на фоне среднего средостения. Здесь обрывается широкое лентовидное просветление трахеи, идущее с шеи, так как в области корня проходит разделение трахеи на бронхи.
Синусы плевры в виде треугольных просветлений, ограниченных внизу диафрагмой, спереди - грудиной, сзади - позвоночником, это передний и задние:
Кардио-диафрагмальный;
Рёберно-диафрагмальный.
Вопрос 3. Сколько долей и сегментов в правом и левом лёгком? Какие различают междолевые щели на прямой и боковых рентгенограммах лёгких и какова их проекция?
Ответ. Количество долей и сегментов лёгких:
В правом лёгком 3 доли (верхняя, средняя, нижняя) и 10 сегментов;
В левом - 2 доли (верхняя, нижняя) и 9 сегментов (нет VII). Различают косую и горизонтальную междолевые щели.
Косая междолевая щель отделяет:
Верхнюю долю справа от нижней и средней долей;
Слева - от нижней доли;
Ход щели зависит от проекции;
В прямой проекции она идёт от остистого отростка III грудного позвонка к наружной части IV ребра и далее вниз к наивысшей точке диафрагмы (в средней её трети);
В боковой проекции она проходит сверху (от III грудного позвонка) через корень вниз к наивысшей точке диафрагмы.
Горизонтальная щель расположена справа, она отделяет верхнюю долю от средней:
В прямой проекции её ход горизонтальный от наружного края IV ребра к корню;
В боковой проекции - отходит от косой щели на уровне корня и горизонтально направляется к грудине.
Вопрос 4. Каков алгоритм использования лучевых методов и методик при заболеваниях органов грудной полости и каковы цели их применения?
Ответ. При заболеваниях органов грудной полости алгоритм использования лучевых методов и методик следующий.
Рентгенологическое исследование
- Флюорография лёгких - профилактический диагностический метод; применяют 1 раз в год у всего населения, начиная с 15 лет, для выявления туберкулёза, ранних форм рака и других заболеваний.
- Рентгеноскопия органов грудной полости даёт представление об их функциональном состоянии:
Дыхательных движениях рёбер и диафрагмы;
Смещениях и изменении формы патологической тени при дыхании;
Пульсации тени при сосудистых образованиях;
Изменении лёгочного рисунка при дыхании;
Перемещении жидкости в патологических полостях и в полости плевры при перемене положения тела;
Сердечных сокращениях.
Многоосевое полипозиционное исследование обеспечивает выбор оптимальной проекции для рентгенографии, в том числе и для прицельных снимков
Рентгеноскопию используют в интервенционной радиологии, т.е. под её контролем проводят пункции различных образований грудной полости, кардиоангиографию и др.
- Обзорная рентгенография органов грудной полости в прямой и боковых (правой и левой) проекциях позволяет:
Выявить патологические изменения;
Установить их локализацию;
Уточнить различные симптомы заболеваний лёгких, плевры и средостения.
- Томография - послойное продольное исследование, в двух проекциях (прямой и боковых), она способствует:
Получению более чёткого изображения патологических теней, так как избавляет их от наслоения окружающих тканей;
Установлению любого морфологического типа изменений органов грудной полости;
Визуализации просвета бронхов.
Эта методика обязательна и наиболее информативна при всех заболеваниях органов грудной полости. Обычно её проводят после обзорной рентгенографии, при которой измеряют глубину необходимых томографических срезов.
- Бронхография благодаря введению высококонтрастных веществ в бронхи позволяет визуализировать их и судить об их состоянии. Эту методику назначают после томографии, при которой не удалось увидеть просвет интересующего бронха.
- Ангиопульмонография заключается во введении высококонтрастных веществ в сосуды под контролем рентгеноскопии, затем проводят рентгенографию в двух проекциях и анализ полученной картины. Техника исполнения: через артерию локтевого сгиба катетер проводят далее через правое предсердие и правый желудочек сердца в лёгочный ствол, контрастируют сосуды лёгких и сердца, определяют их состояние.
КТ даёт поперечные срезы органов грудной полости (поперечная), при этом оценивают состояние:
Альвеол;
Сосудов;
Бронхов;
Лимфатических узлов корней;
Анатомических структур средостения;
Плотность и другие параметры всех анатомических и патологических структур.
Спиральная компьютерная томография - следующая ступень развития метода, использует три проекции (поперечную, фронтальную, сагиттальную), и поэтому более информативна в оценке состояния вышеперечисленных объектов.
УЗИ лёгких в настоящее время практически не используют из-за того, что исследованию препятствует воздух в альвеолах, поэтому
УЗИ применяют в основном для исследования сердца (см. главу 2). В некоторых случаях позволяет установить невриному из межрё- берных нервов, создающей вдавление по краю ребра. Вопрос 5. Какие типы нарушения бронхиальной проходимости существуют, в чём заключаются и какое отражение находят при рентгенологическом исследовании?
Ответ. Существуют три типа нарушения бронхиальной проходимости: частичный, клапанный и полный.
Частичная непроходимость заключается в сужении бронха, из-за чего в альвеолы, которые вентилируются этим бронхом, поступает недостаточное количество воздуха, при этом альвеолы частично спадаются, объём соответствующего участка лёгкого уменьшается, а плотность его увеличивается. Рентгенологические проявления:
Гиповентиляция лёгких;
Затемнение слабой или средней интенсивности;
Смещение междолевых щелей в сторону затемнения;
Средостение на вдохе смещается в больную сторону.
Клапанная непроходимость наступает в тех случаях, когда бронх сужен, но незначительно, при этом во время вдоха бронх расширяется, и воздух в достаточном количестве поступает в альвеолы, а при выдохе за счёт сужения бронха воздух выходит не полностью, альвеолы переполняются воздухом и возникает обтурационная эмфизема. Рентгенологические проявления клапанной непроходимости.
Повышенная прозрачность лёгочного поля в зоне нарушения вентиляции.
Обеднение лёгочного рисунка.
Увеличение объёма участка лёгкого, о чём свидетельствует:
Смещение междолевых щелей в противоположную сторону;
Выбухание лёгочной ткани через межрёберные промежутки;
Горизонтальное расположение рёбер;
Смещение средостения в противоположную сторону.
Полная непроходимость бронха приводит к уменьшению объёма соответствующего участка лёгкого за счёт спадения, так как воздух в альвеолы не поступает. Это называется ателектазом и при рентгенологическом исследовании имеет следующие проявления:
Интенсивное однородное затемнение;
Смещение междолевых щелей в сторону поражения;
Смещение средостения в сторону затемнения.
Вопрос 6. Каковы основные патологические рентгенологические синдромы, выявляемые при исследовании органов грудной полости, при каких заболеваниях они бывают?
Ответ. Основные патологические рентгенологические синдромы, выявляемые при исследовании органов грудной клетки, и заболевания, при которых они встречаются, таковы.
Обширное затемнение (обусловлено уплотнением лёгочной ткани или лёгочного поля):
Ателектаз всего лёгкого (средостение смещается в сторону поражения);
Состояние после пульмонэктомии, когда наблюдают фиброторакс (средостение смещается в больную сторону);
Воспалительная инфильтрация - пневмония (органы средостения не смещены или незначительно смещены в противоположную сторону);
Туберкулёз (при двухстороннем поражении средостение смещено в сторону более массивных изменений): инфильтративный, фиброзно-кавернозный, гематогенно-диссеминированный, казеозная пневмония;
Отёк лёгких (средостение не смещено);
Гидроторакс, когда жидкость заполняет всю плевральную полость (средостение смещается в противоположную сторону).
Ограниченное затемнение при долевых поражениях (средостение смещено в ту или иную сторону в зависимости от характера изменений):
Долевой или сегментарный ателектаз;
Долевая или сегментарная пневмония;
Туберкулёзный инфильтрат;
Инфаркт лёгкого;
Диафрагмальная грыжа с выходом в грудную полость органов брюшной полости через дефект в диафрагме (средостение смещено в противоположную сторону);
Частичный выпот в плевру (при небольшом его количестве средостение не смещено, при большем смещено в противоположную сторону);
Обызвествление плевры чаще бывает при туберкулёзе (средостение не смещено).
Синдром круглой тени (средостение не смещено):
Шаровидная пневмония;
Эхинококковая невскрывшаяся киста (одиночная или множественные тени);
Туберкулома (одиночная или множественные тени);
Доброкачественная опухоль (одиночная тень);
Периферический рак (одиночная тень);
Метастазы (одиночные или множественные тени).
Синдром кольцевидной тени образуют различные полости в лёгких или в объёмных образованиях при их распаде (опухоли) или вскрытии (кисты), чаще средостение не смещено:
Воздушная киста (одиночная кольцевидная тень);
Поликистоз лёгких (множественные кольцевидные тени);
Эмфизематозные буллы (множественные кольцевидные тени);
Эхинококковая киста в фазе вскрытия (одиночная или множественные кольцевидные тени);
Кавернозный туберкулёз лёгких (одиночные или множественные кольцевидные тени);
Абсцесс в фазе вскрытия (одиночная или множественные кольцевидные тени);
Периферический рак с распадом (одиночная кольцевидная тень).
Синдром просветления лёгочного поля проявляется повышением его прозрачности за счёт появления воздуха в плевре или увеличения его в альвеолах:
Вздутие лёгких (эмфизема);
Пневмоторакс (с различной степенью спадения лёгкого по направлению к корню);
Может быть как состояние после пульмонэктомии.
Синдром диссеминации визуализируется в виде распространённых двухсторонних очаговых (до 1 см) теней. Это может быть:
Гематогенно-диссеминированный туберкулёз;
Очаговая острая пневмония (бронхопневмония);
Отёк лёгких;
Множественные метастазы;
Профессиональные заболевания (силикоз, саркоидоз).
Синдром патологического изменения лёгочного рисунка наблюдают при многих заболеваниях:
Острая и хроническая пневмония;
Нарушение кровообращения в малом круге;
Перибронхиальный рак;
Интерстициальные метастазы;
Туберкулёз;
Профессиональные заболевания и др.
Существует три основных варианта изменения лёгочного рисунка.
- Усиление лёгочного рисунка - увеличение количества линейных теней на единицу площади, например при воспалительной или опухолевой интерстициальной инфильтрации.
- Деформация лёгочного рисунка - изменение расположения (направления) и формы (укорочение, расширение) элементов рисунка. Это бывает, например, при бронхоэктазах (сближение, укорочение и расширение бронхов).
- Ослабление лёгочного рисунка наблюдают реже, при этом отмечают уменьшение количества линейных теней на единицу площади, например при эмфиземе.
Синдром патологического изменения корней лёгких встречается в двух вариантах.
- Расширение корней, что может быть связано:
С застоем крови в крупных сосудах;
С увеличением пульмональных лимфатических узлов, в этом случае в корне появляются круглые тени, а наружная граница корня становится волнистой или полицикличной.
- Отсутствие структурности корня, когда отдельные элементы корня не дифференцируются, что связано с инфильтрацией клетчатки или её фиброзом (например, воспалительной природы).
Вопрос 7. С чем связаны неотложные состояния лёгких и диафрагмы, какие заболевания к ним относятся, чем они проявляются и насколько необходимо при этом рентгенологическое исследование?
Ответ. Неотложные состояния лёгких и диафрагмы связаны:
С закрытой или открытой травмой грудной клетки;
С самопроизвольным вскрытием полости лёгкого (киста, булла и др.) в плевру.
Рентгенологическое исследование проводят незамедлительно в рентгеновском кабинете, реанимационном отделении, операционной и другом месте, так как без этого метода невозможно уточнить характер повреждения.
К неотложным заболеваниям относят состояния, требующие немедленных лечебных мероприятий.
Инородные тела, рентгенологическое исследование проводит определения их параметров:
Характера (металл, контрастное стекло и т.д.);
Количества;
Локализации;
Размеров;
Состояния окружающих тканей.
Переломы рёбер, ключиц, грудины, позвонков. При рентгенологическом исследовании определяется:
Их локализация,
Направление линии перелома
Смещение отломков,
Наличие гематомы и т.д.
Пневмоторакс (воздух в плевре) появляется:
При повреждении лёгкого в случаях закрытой травмы;
При открытой травме с повреждением плевры (например, сломанным ребром);
При спонтанном вскрытии полости лёгкого в плевру. Рентгенологические признаки пневмоторакса:
Воздух в плевре в виде пристеночного просветления той или иной ширины, на фоне которого отсутствует лёгочный рисунок;
Спадение соответствующего лёгкого полностью или частично, по направлению к корню (выглядит в виде затемнения слабой интенсивности, на фоне которого просматривается усиленный лёгочный рисунок);
Смещение средостения в противоположную сторону.
Гидропневмоторакс имеет такие же причины возникновения и рентгенологические проявления, как и пневмоторакс, но в плевральной полости помимо воздуха находится жидкость (кровь или др.). Рентгенологически помимо общих признаков с пневмотораксом появляются дополнительные:
Затемнение высокой интенсивности и однородной структуры, нижняя граница которого сливается с диафрагмой, а верхняя при вертикальном положении образует горизонтальный уровень, который в зависимости от количества жидкости определяется по уровню какого-либо ребра или заполняет собой всю плевральную полость;
Средостение резко смещено в противоположную сторону.
Гемоторакс появляется при повреждении плевры, тогда в ней скапливается кровь или жидкость и отсутствует воздух, поэтому рентгенологически при вертикальном положении образуется не горизонтальный, а косой уровень жидкости, которая в горизонтальном положении растекается и создаёт диффузное затемнение лёгочного поля, как при экссудативном плеврите, средостение смещается в противоположную сторону.
Эмфизема мягких тканей грудной клетки возникает, когда газ, поступивший из плевральной полости, распределяется между мышечными волокнами, создавая рентгенологически так называемый «перистый» рисунок при рентгенологическом исследовании.
Эмфизема средостения связана с проникновением воздуха по интерстициальному пространству лёгкого в медиастинальную клетчатку, тогда на рентгенограмме появляется полоска воздуха, отграничивающее средостение в виде светлого «канта».
Кровоизлияние в лёгочной паренхиме при рентгенологическом исследовании проявляется в виде участков затемнения, различных по интенсивности, размерам и форме.
Ранение диафрагмы. Рентгеноскопические признаки.
Высокое расположение.
Ограничение подвижности.
Появление жидкости в плевральных синусах соответствующей стороны.
Прерванность контура купола диафрагмы.
Проникновение органов брюшной полости в грудную через дефект в диафрагме, тогда отмечают:
Неравномерное затемнение соответствующего лёгочного поля;
В вертикальном положении виден один или несколько патологических уровней за счёт воздуха и жидкости в выпавшем желудке или кишечнике;
При приёме бария сульфата per os или при контрастной клизме можно увидеть контрастированный желудок или кишечник в грудной полости.
Вопрос 8. Какова сущность и рентгенологические проявления поликистоза?
Ответ. Поликистоз - врождённое заболевание, связанное с недоразвитием лёгочной ткани, чаще в пределах доли или сегмента. При этом лёгочная ткань замещается множественными воздушными кистами, объём соответствующего участка лёгкого уменьшен.
Рентгенологические проявления поликистоза:
Множественные кольцевидные тени с тонкими равномерными стенками, что создает симптом «мыльных пузырей»;
На дне полостей появляются горизонтальные уровни жидкости, если на этом фоне возникает воспалительный процесс;
Междолевые щели смещены в сторону поражения, что говорит об уменьшении объёма участка поражения;
Тень средостения по той же причине также смещена в сторону патологических изменений;
На томограммах и бронхограммах видно, что бронхи деформированы за счёт их недоразвития, анатомически полноценно сформированных бронхов в зоне изменений не определяется.
Вопрос 9. Различают две основные формы острой бактериальной (пневмококковой) пневмонии в зависимости от объёма и характера поражения паренхимы лёгкого. Что это за формы, какова их рентгеносемиотика и каково время проведения рентгенологического исследования при диагностике этих состояний?
Ответ. В зависимости от объёма и характера поражения паренхимы лёгкого различают следующие формы острой бактериальной (пневмококковой) пневмонии:
Паренхиматозная пневмония занимает часть сегмента, сегмент, долю или даже всё лёгкое.
Патологоанатомически происходит гиперемия, пропотевание жидкой части крови в альвеолы, из-за чего их воздушность становится меньше.
Рентгеносемиотика:
Затемнение соответствующего участка лёгкого;
Объём поражения лёгкого несколько увеличивается, о чём говорит смещение междолевых щелей, а иногда и смещение средостения в противоположную сторону;
Затемнение, если оно ограничено плеврой (сегментарное или долевое), имеет чёткие контуры, а субсегментарное затемнение имеет нечёткие контуры;
Интенсивность затемнения средняя, возрастает по направлению к периферии;
Неоднородная структура, на фоне затемнения видны светлые полоски неизменённых бронхов;
Корень на стороне поражения расширен и неструктурен («смазан») за счёт воспалительной инфильтрации;
В корне видны увеличенные за счёт гиперплазии лимфатические узлы в виде круглых теней;
В плевре может появляться косой уровень жидкости, обычно мало выходящий за пределы наружного рёберно-диафрагмаль- ного синуса (при осложнении экссудативным плевритом).
Дольковая пневмония (бронхопневмония) отличается от паренхиматозной тем, что поражаются отдельные дольки лёгкого. Рентгенологические симптомы:
Множественные очаговые или круглые тени, размерами в среднем 1-1,5 см, что соответствует размерам долек;
Затемнения средней интенсивности;
Структура неоднородная;
Контуры нечёткие;
Тени могут сливаться.
Трудности возникают при дифференциальной диагностике с тубер- кулёзом, отличительные признаки следующие:
Количество очагов при туберкулёзе нарастает по направлению к верхушке лёгкого, а при пневмонии - к диафрагме (верхушки не поражаются);
При динамическом наблюдении при туберкулёзе очаги исчезают через 12 мес, а при пневмонии - через 2 нед.
Время проведения рентгенологического исследования при диагностике пневмонии складывается из следующих этапов.
При первичном обращении к врачу, но если при этом клинически - пневмония, а рентгенологически она не выявлена, то обязательно повторное исследование через 2-3 дня от начала заболевания, так как в первый день инфильтрата в лёгких ещё нет (нет затемнения), а имеется только гиперемия (усиление лёгочного рисунка за счёт сосудистого компонента), что часто просматривают.
Исследование через 2 нед для динамического контроля и решения вопроса о характере течения заболевания:
Если острое течение заболевания, то инфильтрат исчезает;
Если подострое - инфильтрат не исчезает, но фрагментируется, интенсивность и неоднородность его возрастают;
Если осложнённое течение, то появляется абсцедирование, плеврит и т.д.
Если через 2 нед нет изменений инфильтрата (затемнения) в сторону его уменьшения, то это служит показанием к проведению томографии,
которая позволит установить первичный или вторичный характер воспалительных изменений.
Исследование через 1 мес проводят при подостром или затяжном течении заболевания. К этому времени инфильтрат (затемнение) должен исчезнуть, если нет, то повторно выполняют томографию, а при необходимости - бронхографию и КТ.
Через 2 мес рентгенологическое исследование проводят при затяжном течении и если инфильтрат не исчезает через 1 мес, то можно заподозрить переход заболевания в хроническое течение или вторичность процесса, для уточнения могут быть назначены томограммы, бронхограммы, КТ.
Вопрос 10. В результате какого патологического процесса в лёгких формируются бронхоэктазы, каков объём участка поражения лёгкого, рентгенологические признаки и наиболее рациональный алгоритм использования рентгенологических методик для выявления указанных изменений в бронхах и паренхиме лёгкого?
Ответ. Бронхоэктазы формируются в результате развития в лёгочной паренхиме соединительной и фиброзной ткани вследствие неоднократно перенесённых острых пневмоний, т.е. хронического воспаления. Соответствующий участок поражения лёгкого при этом уменьшается в объёме за счёт фиброателектаза.
Рентгенологические признаки.
Затемнение интенсивное.
Структура затемнения неоднородная, объём участка затемнения уменьшен, о чём свидетельствует смещение междолевых щелей и средостения в сторону фиброателектаза.
Бронхи на томограммах и бронхограммах сближены, укорочены, деформированы в виде «бисерного шнура», что отражает картину деформирующего бронхита, затем они всё больше расширяются и возникают бронхоэктазы двух видов:
Цилиндрические (расширение по протяжению бронхов);
Мешотчатые (расширения на концах бронхов).
Корень обычно фибротизирован, т.е. уплотнён и его структурные единицы отчётливо видны.
В смежных сегментах также отмечают деформацию бронхов. Рациональный алгоритм рентгенологических методик для выявления бронхоэктазов.
Вначале делают обзорные рентгенограммы в прямой и соответствующей боковой проекциях, на них выявляется затемнение доли или
сегмента с уменьшением их размера и другими вышеперечисленными признаками ателектаза.
Прямая суперэкспонированная рентгенограмма (с помощью лучей повышенной жёсткости) позволяет определить структуру затемнения и, возможно, увидеть просвет бронхов.
Томограммы в прямой и боковой проекциях более информативны для визуализации просвета бронхов, при этом можно заподозрить наличие бронхоэктазов.
Бронхография (введение контраста в просвет бронхов) в двух проекциях позволяет наиболее точно установить наличие, характер и распространённость бронхоэктазов.
КТ проводят после бронхографии или вместо неё в сомнительных случаях для окончательного установления характера и распро- странённости патологического процесса.
Вопрос 11. Что собой представляет абсцесс лёгких, каковы его рентгенологические признаки, от чего они зависят?
Ответ. Абсцесс лёгких - ограниченный очаг гнойного воспаления, патологоанатомически представляет полость, заполненную гнойной жидкостью. Рентгенологические признаки абсцесса зависят от того, в какой он фазе находится: невскрывшейся, вскрывшейся или обратного развития после противовоспалительной терапии.
Рентгенологические признаки невскрывшегося абсцесса:
Симптом «круглой тени»;
Размеры тени 3-8 см;
Контуры тени нечёткие;
Интенсивность средняя;
Структура однородная;
В корне на стороне поражения видны увеличенные лимфатические узлы за счёт гиперплазии, корень неструктурен из-за инфильтрации клетчатки.
Рентгенологические признаки вскрывшегося абсцесса:
Симптом «кольцевидной тени»;
Полость распада в виде центрально расположенного просветления;
Стенки полости толстые, неравномерные из-за пристеночных теней («секвестров»);
Внутри полости вверху находится воздух в виде просветления, так как вскрытие абсцесса чаще происходит в бронх, а внизу
(на дне полости) - горизонтальный уровень жидкости в виде затемнения;
Наружные и внутренние контуры стенки полости нечёткие;
При бронхографии отмечают попадание контраста в полость абсцесса, окружающие бронхи деформированы вплоть до бронхоэктазов;
В корне видны гиперплазированные лимфатические узлы, структурность корня не определяется из-за инфильтрации.
Рентгенологические признаки абсцесса в фазе обратного развития после противовоспалительной терапии:
При остром течении через 2 нед размеры тени уменьшаются, стенка полости становится более тонкой, количество жидкости уменьшается;
Через 3-4 нед - полное исчезновение полости и нормализация корня;
При затяжном и хроническом течении процесс затягивается, свыше 4-8 нед.
Вопрос 12. Кто из отечественных рентгенологов внёс существенный вклад в описание рентгенологической картины эхинококка лёгких, как происходит заражение, образование эхинококковой кисты и её осложнений? Каковы фазы развития кисты и рентгеносемиотика в каждой из этих фаз при обычном рентгенологическом исследовании?
Ответ. Существенный вклад в мировые знания о рентгенологической картине эхинококка лёгких внесли Н.Е. Штерн и В.Н. Штерн - доктора медицинских наук, заведующие кафедрой рентгенологии Саратовского медицинского университета в период соответственно 1935-1952 гг. и 1952-1972 гг. В.Н. Штерном написана монография по эхинококкозу, которая известна и в нашей стране, и за рубежом.
сдавливает эти сосуды и бронхи, вызывая собственную гибель и пропитываясь солями извести. Осложнения кисты:
В плевру с образованием гидропневмоторакса (редко),
В бронх (часто) с вторичным обсеменением,
В лёгкие (бронхогенное обсеменение),
В сосуды с гематогенным обсеменением в печень, кости, почки и др.;
В рентгенологической картине выделены две фазы развития эхинококковой кисты лёгких, которые при обычном рентгенологическом исследовании проявляются следующими признаками.
Фаза невскрывшейся кисты, полностью заполненной жидкостью. Рентгеносемиотика:
Симптом «круглой тени», которая на самом деле всегда овальная;
Форма тени меняется при глубоком дыхании, что говорит о жидкостном содержимом;
Одиночная или множественная (в количестве 2-3), в последнем случае одностороннее или двустороннее поражение;
Контуры чёткие, ровные или неровные за счёт дивертикулоподобных выпячиваний и выемок;
Размеры от 1 до 20 см;
Структура однородная;
Интенсивность средняя;
Вокруг тени определяется ободок просветления за счёт оттеснения окружающих тканей;
Рост кисты медленный, но скачкообразный.
При небольшом количестве воздуха в перикистозной щели наступает надрыв кисты, при этом по периферии тени кисты
(между фиброзной капсулой и хитиновой оболочкой) выявляются пузырьки или полоски просветления (воздух). Клинически надрыв себя не проявляет и единственный метод диагностики - рентгенологический. До наступления следующего этапа - разрыва кисты необходима операция (удаление кисты), чтобы не наступило обсеменения.
В процессе дальнейшего накопления воздуха в перикистозной щели возникает симптом «серповидного просветления» у верхнего полюса кисты. Это уже признак разрыва кисты. Тогда внезапно появляется кашель с выделением большого количества жидкой мокроты и боли в боку. В этой фазе дифференциальную диагностику проводят с туберкуломой в фазе распада, но в последнем случае серповидное просветление будет связано с устьем дренирующего бронха (в нижнем полюсе тени), будут также дорожка к корню и очаги отсева в окружающей ткани.
Затем, при ещё большем накоплении воздуха в перикистозной щели визуализируется так называемый симптом «двойной арки», которую создают: сверху - фиброзная капсула, ниже - хитиновая оболочка в виде купола (за счёт отрицательного давления в кисте), частично воздух поступает и в полость кисты.
На последнем этапе возникает симптом «гидропневмокисты», когда в кисте имеется воздух (вверху) и горизонтальный уровень жидкости (внизу), над которым видна неправильной формы тень за счёт плавающей сморщенной хитиновой оболочки (симптом «плавающей лилии»), которая перемещается при перемене положения тела (симптом «калейдоскопа»).
Вопрос 13. Каковы томографические и бронхографические признаки эхинококковой кисты и в какой фазе развития их можно выявить?
Ответ. Томографические и бронхографические признаки эхинококковой кисты.
Симптом «хватающей руки» за счёт оттеснения и раздвижения бронхов кистой выявляется в любой фазе развития кисты, хотя наибольшее дифференциально-диагностическое значение имеет при невскрывшейся кисте.
руживают как в фазе невскрывшейся, так и в фазе вскрывшейся кисты.
Затекание контраста из бронхов в перикистозную щель при бронхографии в фазе невскрывшейся кисты - патогномоничный признак эхинококка.
Поступление через бронхи в полость кисты контраста при бронхографии в фазе вскрывшейся кисты, при этом на фоне высококонтрастного вещества в полости часто видна сморщенная хитиновая оболочка в виде неправильной формы дефектов наполнения.
Вопрос 14. Что собой представляет гамартома? В чём заключаются её рентгенологические признаки?
Ответ. Гамартома - доброкачественная опухоль, которую наиболее часто наблюдают в лёгких.
Рентгенологические признаки гамартомы:
Симптом «круглой тени»;
Форма тени округлая, овальная или грушевидная;
Размеры до 5 см;
Контуры чёткие ровные;
На фоне тени (в центре) видны крупные глыбки извести;
Распада в опухоли не бывает;
Вокруг тени ободок просветления за счёт оттеснения соседних тканей;
Бронхи не изменены;
Рост медленный.
Вопрос 15. Из каких элементов лёгких исходит центральный рак? Какие разновидности центрального рака различаются в зависимости от направления роста опухоли по отношению к стенке бронха, какими рентгенологическими симптомами они проявляются?
Ответ. Центральный рак исходит из крупных бронхов:
Главных;
Долевых;
Сегментарных.
Разновидности центрального рака в зависимости от направления роста его по отношению к стенке бронха.
Экзобронхиальный рак растёт кнаружи от стенки бронха, поэтому основной его рентгенологический симптом - узел опухоли в области соответствующего корня, состоящего из крупных бронхов:
Затемнение полусферической формы;
Наружный контур неровный, нечёткий, лучистый;
Внутренний контур тени прилежит и сливается со средостением;
На томограммах и бронхограммах видно, что бронхи, проходящие сквозь тень, вначале не изменены.
Эндобронхиальный рак растёт в просвет бронха достаточно быстро, поэтому в большинстве случаев проявляется симптомом полной обтурации бронха с развитием ателектаза. На рентгенограммах:
Ателектаз виден в виде затемнения всего лёгкого, доли или сегмента высокой интенсивности;
Структура его однородная;
Междолевые щели и средостение смещены в сторону поражения за счёт уменьшения объёма соответствующего участка лёгкого;
На томограммах и бронхограммах - культя бронха за счёт его обтурации опухолью.
Перибронхиальный или разветвлённый рак стелется вдоль стенки бронха. Рентгенологически определяются:
Основной патологический симптом на обзорных рентгенограммах - диффузное усиление лёгочного рисунка с веерообразным отхождением линейных теней от корня в лёгочную ткань;
Утолщение стенок бронхов на большом протяжении, что видно на томограммах;
Частое сочетание с экзобронхиальным раком.
Вопрос 16. Из каких анатомических структур лёгких исходит периферический рак и чем проявляется рентгенологически? Ответ. Периферический рак исходит из мелких бронхов. Рентгенологические симптомы периферического рака.
Симптом «круглой тени».
Размеры зависят от времени выявления и составляют от 0,5 см до 4-5 см и больше.
Форма тени неправильно-округлая, звёздчатая, амёбовидная или в виде гантелей.
Контуры неровные, бугристые, нечёткие, характерна их лучистость.
Интенсивность тени слабая, с увеличением размеров возрастает.
Структура неоднородная, что может быть связано со следующими причинами.
Многоузловатость за счёт роста опухоли из нескольких центров, в результате опухоль состоит как бы из нескольких слившихся круглых теней.
Распад, который бывает часто, тогда тень становится кольцевидной, при этом появляется полость распада, её характеристика:
Расположение эксцентричное, реже - центральное;
Форма неправильная;
Стенки полости неравномерные, толстые;
Жидкость в полости отсутствует или количество её небольшое;
Внутренний контур стенки чёткий;
В полости могут быть перегородки.
Мелкоглыбчатое обызвествление (редко).
Междолевая щель, прилежащая к опухоли, либо втянута, либо выбухает.
Вопрос 17. Чем может осложняться рак лёгких, независимо от характера его роста?
Ответ. Рак лёгких, независимо от характера его роста, может иметь следующие осложнения.
Нарушение бронхиальной проходимости различной степени за счёт сдавления или прорастания главных, долевых или сегментарных бронхов с образованием в лёгких явлений:
Гиповентиляции (при неполной обтурации бронха);
Ателектаза (при полной обтурации).
Распад в опухоли (эксцентрический или центральный при полостной форме периферического рака).
Пневмония, которая имеет название параканкрозной или пневмонита.
Плеврит, причинами которого могут быть:
Сдавление лимфатических сосудов;
Блокирование лимфатических узлов;
Метастазы в плевру.
Метастазы в лимфатические узлы корня.
Метастазы в лимфатические узлы средостения.
Прорастание опухолью соседних органов и тканей:
Средостения;
Грудной стенки.
Отдалённые метастазы чаще всего:
В печень;
В головной мозг;
В кости.
Вопрос 18. В какие органы и ткани происходит метастазирование рака лёгких и какими рентгенологическими симптомами это проявляется?
Ответ. Рак лёгких метастазирует в следующие органы и ткани, проявляясь рентгенологически нижеописанными симптомами.
В лимфатические узлы корней:
Увеличение корней;
Появление круглых теней в соответствующем корне;
Отсутствие потери структурности корней, так как нет их инфильтрации.
В лимфатические узлы средостения:
Расширение тени средостения преимущественно в верхнем и среднем его отделах;
Волнистость и полицикличность наружного контура средостения;
Увеличение бифуркационного угла трахеи, что видно на томограммах.
В лёгочную ткань:
Одиночные или множественные круглые тени;
Контуры теней чёткие и ровные;
Структура однородная;
Тени не сливаются;
Количество теней возрастает по направлению к диафрагме;
Тени не исчезают после противовоспалительной терапии.
В рёбра, при этом возможно прорастание, а не метастазирование, что бывает преимущественно при периферическом раке. На рентгенограмме это проявляется отсутствием части ребра и в случаях метастазирования, и в случаях прорастания.
В плевру с плевритом, который может быть:
Метастатическим в результате обсеменения плевры;
Реактивным.
Рентгенологическая картина не отличается от плеврита любой другой этиологии:
Жидкость в плевре в виде затемнения;
Верхний уровень жидкости косой, располагается в пределах синуса (рёберно-диафрагмального) и выше, вплоть до тотального затемнения всего лёгочного поля, что зависит от количества жидкости;
Нижняя граница затемнения всегда сливается с диафрагмой;
Затемнение имеет однородную структуру;
Интенсивность затемнения высокая;
Средостение в той или иной степени смещается в противоположную сторону.
Вопрос 19. Каков алгоритм рентгенологических методов, направленных на выявление рака лёгких, уточнение характера его роста и распро- странённости? В чём состоит необходимость использования каждого из методов?
Ответ. Алгоритм рентгенологических методов, направленных на выявление рака лёгких, уточнение характера его роста и распростра- нённости представляется таким.
Для выявления рака лёгких на ранних стадиях необходима флюорография, которую проводят ежегодно, начиная с 15 лет, особое внимание обращают на группы повышенного риска, где имеют значение следующие факторы:
Наследственность;
Курение;
Повторные односторонние пневмонии;
Кровохарканье и т.д.
После выявления на флюорограммах признаков, подозрительных на рак лёгких, необходимы обзорные рентгенограммы в прямой и боковой проекциях, которые позволяют выявить:
Гиповентиляцию или ателектаз;
Тень в корне или паренхиме лёгкого;
Расширение корней и средостения;
Деструкцию рёбер и др.
Рентгеноскопия.
Уточнение локализации опухоли благодаря полипозиционному исследованию.
Выявление функциональных симптомов.
Выявление жидкости в полостях (по её перемещению).
Определение подвижности диафрагмы (неподвижность её отмечают при сдавлении или прорастании диафрагмального нерва).
Проведение дифференциальной диагностики:
С сосудистыми образованиями, которые пульсируют;
С жидкостными образованиями, которые меняют свою форму при дыхании.
Томография позволяет уточнить следующие параметры.
Параметры затемнения:
Контуры;
Структуры, в том числе с выявлением и установлением характера распада.
Состояние окружающих тканей.
Метастазирование в лимфатические узлы корня и средостения.
Состояние бронхов:
Культя бронха при эндобронхиальном раке;
Сужение бронха при экзобронхиальном и периферическом раке;
Множественные сужения при перибронхиальном раке.
Увеличение бифуркационного угла трахеи.
Бронхографию производят после томографии, когда не удалось увидеть просвета бронхов, при этом выявляют или уточняют перечисленные выше изменения бронхов.
КТ осуществляют после проведения предыдущих методов, если остаются сомнения в характере и распространённости патологического процесса.
Уточняют наличие рака.
Проводят дифференциальную диагностику с жидкостными объёмными образованиями по плотности с помощью шкалы Хаунсфилда:
С абсцессом;
С кистами;
Определяют направление роста опухоли.
Выявляют метастазирование в лимфатические узлы корня и средостения.
Определяют прорастание рёбер и плевры.
Выявляют отдалённые метастазы (в печень, головной мозг и др.).
Вопрос 20. Опухоли каких локализаций наиболее часто метастазируют в лёгкие, с какими метастазами грудной полости они могут сочетаться и как проявляются рентгенологически?
Ответ. Наиболее часто в лёгкие метастазируют опухоли следующих локализаций:
Молочной железы;
Желудка;
Кишечника;
Предстательной железы и др.
Метастазы в лёгких могут сочетаться с другими метастазами грудной полости:
В лимфатические узлы корня;
В лимфатические узлы средостения;
В рёбра;
В позвонки.
Рентгенологические проявления метастазов в лёгкие.
Милиарные метастазы (множественные, двусторонние), рентгенологически выглядят:
В виде очаговых теней;
Контуры чёткие и ровные;
Очаги не сливаются;
Количество теней нарастает по направлению к диафрагме, и верхушки лёгких не поражаются (в отличие от туберкулёза);
Метастазы в виде круглых теней:
Одиночные или множественные;
Односторонние или двухсторонние;
Размеры теней до 1-2 см;
Контуры чёткие и ровные;
Структура однородная;
Интерстициальные метастазы (стелятся вдоль бронхов).
Диффузное усиление лёгочного рисунка;
Утолщение стенок бронхов (на томограммах).
Такие же признаки отмечают и при первичном перибронхиальном раке, но помогают диагностике метастазов клинические сведения:
Операция по поводу рака в анамнезе;
Наличие первичной опухоли и т.д.
СИТУАЦИОННЫЕ ЗАДАЧИ
Задача 1. У пациента Д., 44 лет, при флюорографии выявлен симптом круглой тени.
Каков должен быть алгоритм методов и методик лучевого исследования для установления характера этой тени?
Задача 2. На рентгенограммах и томограммах органов грудной полости пациентки Т., 67 лет, выявляются множественные двухсторонние круглые тени, количество которых нарастает по направлению к диафрагме, контуры их ровные, диаметр до 1 см, не сливаются, структура однородная. Корни с обеих сторон расширены за счёт увеличенных лимфатических узлов, структурны, полицикличны.
Заключение: туберкулёз лёгких.
Согласны ли вы с этим заключением, на каком основании вы его подтверждаете или опровергаете?
Задача 3. На рентгенограммах и томограммах органов грудной полости пациента З., 48 лет, обнаружен ателектаз средней доли в виде затемнения неоднородной структуры. В соседних сегментах виден усиленный и деформированный лёгочный рисунок. На бронхограммах справа видны контрастированные на всём протяжении бронхи S IV-V сегментов, они сближены, укорочены, имеют вид «бисерного шнура».
Каким должно быть заключение по вышеописанной картине?
Задача 4. На рентгенограммах органов грудной полости у пациентки Ж., 25 лет, определяются патологические симптомы, вызывающие подозрение на увеличение лимфатических узлов средостения.
Предложите методики и методы лучевой диагностики, которые позволили бы уточнить вышеуказанное подозрение.
Задача 5. На рентгенограммах органов грудной полости пациента Л., 44 лет, определяется справа тотальное затемнение, которое имеет высокую интенсивность, однородную структуру, тень средостения смещена влево.
Чем, по-вашему, обусловлена описанная картина?
Задача 6. У пациента А., 24 лет, при рентгенологическом исследовании органов грудной полости в левой плевральной полости обнаружена жидкость в виде высокоинтенсивного однородного затемнения, нижний контур которого сливается с диафрагмой, средостение смещено в противоположную сторону.
В каких случаях верхняя граница жидкости будет иметь косой уровень, а в каких - горизонтальный?
Задача 7. При рентгеноскопии органов грудной полости у пациентки Д., 36 лет, справа обнаруживается тень округлой формы, средней интенсивности, неоднородной структуры, диаметром до 2 см, контуры её чёткие, но неровные. Отмечается связь тени с хвостовой частью корня. Возникает подозрение о сосудистом характере этого образования (ангиоме).
Назначьте методику рентгенологического исследования, которая поможет дать правильное заключение на основании полученных дополнительных симптомов (каких?).
Задача 8. На рентгенограммах органов грудной полости в прямой и боковых проекциях пациента У., 69 лет, в правом корне определяется патологическая тень полусферической формы с наружным неровным лучистым контуром. На дополнительно произведённых томограммах видно, что бронхи, проходящие сквозь тень, не изменены.
Чем обусловлена тень в корне: центральным экзобронхиальным раком или увеличенными лимфатическими узлами?
Задача 9. При первоначальном рентгенологическом исследовании пациента Д., 57 лет, в левом лёгком в S VI обнаруживается симптом «круглой тени», диаметром до 5 см, контуры нечёткие. Создаётся впечатление о периферическом раке, осложнённом параканкрозной пневмонией, так как есть клинические признаки воспаления (повышение температуры, кашель, лейкоцитоз). После противовоспалительной терапии через 1 нед при контрольной рентгенографии круглая тень превратилась в кольцевидную, т.е. наступил распад в виде полости просветления, имеющей центральное расположение, стенки полости неравномерные, нечёткие, полость содержит большое количество жидкости, на томограммах бугристости контуров и перегородок в полости не определяется.
Изменил ли характер распада ваше первоначальное впечатление о патологическом процессе?
Задача 10. Пациенту М., 43 лет, приехавшему из деревни, где он имеет собственное хозяйство (собаки, куры, корова и др.), сделаны рентгенограммы органов грудной полости в двух проекциях в связи с субфебрильной температурой и кашлем. Справа в S VIII обнаружена кольцевидная тень овальной формы, размерами 3x4,5 см, контуры чёт- кие, ровные, стенка полости тонкая, равномерная, содержит горизонтальный уровень жидкости, под которым определяется дополнительная тень неправильной формы, перемещающаяся при перемене положения тела.
Заключение: вскрывшийся абсцесс.
Согласны ли вы с заключением?
ТЕМЫ РЕФЕРАТОВ ДЛЯ САМОСТОЯТЕЛЬНОЙ РАБОТЫ,
НИРС И УИРС
1. Разновидности аномалий развития лёгких и их рентгенологические проявления.
2. Особенности рентгенодиагностики острой пневмонии у детей.
3. Теневая картина при различных формах острой пневмонии у взрослых, алгоритм использования лучевых методов и методик и их информативность при выявлении патологических изменений.
4. Особенности рентгенологической картины в различные фазы развития эхинококковой кисты лёгкого.
5. Рентгенодиагностика деструктивных пневмоний у детей.
6. Некоторые диагностические аспекты при рентгенологическом выявлении абсцесса и абсцедирующей пневмонии.
7. Компьютерная и рентгеновская томография в диагностике центрального рака лёгкого и его регионарных метастазов.
8. Дифференциальная рентгенодиагностика круглых теней в лёгких.
9. Рентгенологические проявления хронической пневмонии.
10. Лучевая диагностика при выявлении и оценке характера внутрибронхиальных и внебронхиальных доброкачественных опухолей.
11. Дифференциальная рентгенодиагностика лёгочных диссеминаций.
12. Флюорография и томография в оценке различных форм тубер- кулёза лёгких.
13. Информативность лучевых методов в диагностике опухолей и кист средостения.
14. Рентгенодиагностика заболеваний плевры.
СХЕМА ОПИСАНИЯ РЕНТГЕНОГРАММ И РЕНТГЕНОСКОПИИ ОРГАНОВ ГРУДНОЙ ПОЛОСТИ
I. ФИО и возраст пациента.
II. Общая оценка рентгенограммы.
Методика.
Рентгеноскопия.
Рентгенография:
Обзорная рентгенограмма;
Прицельная рентгенограмма;
Суперэкспонированная рентгенограмма.
Томограмма.
Бронхограмма.
Компьютерная томограмма.
Ангиограмма.
Указание исследуемых органов (органы грудной полости).
Проекция исследования:
Боковая;
Латеропозиция.
Качество снимка:
Контрастность;
Резкость;
Жёсткость лучей;
Правильность укладки и т.д.
III. Изучение лёгких.
Определение формы грудной клетки:
Обычная;
В виде колокола
Бочкообразная и др.
Оценка объёма лёгких:
Не изменен;
Лёгкое или его часть увеличена;
Уменьшена.
Установление состояния лёгочных полей:
Прозрачны;
Затемнение;
Просветление.
Анализ лёгочного рисунка:
Не изменён;
Ослаблен;
Деформирован.
Анализ корней лёгких:
Структурность;
Расположение;
Увеличение лимфатических узлов;
Диаметр сосудов.
Дыхательные движения рёбер, диафрагмы;
Изменение лёгочного рисунка при дыхании.
Выявление и описание патологических синдромов:
Теневая картина:
Затемнение;
Просветление.
Локализация:
По долям;
По сегментам.
Размеры в сантиметрах (указывается не менее двух размеров).
Округлая;
Овальная;
Неправильная;
Треугольная и т.д.
Контуры:
Ровные или неровные;
Чёткие или нечёткие.
Интенсивность:
Средняя;
Высокая;
Известковой плотности;
Металлической плотности.
Структура тени:
Однородная;
Неоднородная за счёт распада или известковых включений и др.
Функциональные признаки при рентгеноскопии:
Изменения формы круглой тени при дыхании - при жидкостных образованиях (кистах);
Пульсация тени при сосудистых образованиях (аневризмах, ангиомах) и др.
Соотношение патологических изменений с окружающими тканями:
Усиление лёгочного рисунка в окружающих тканях;
Ободок просветления вокруг круглой тени за счёт оттеснения соседних тканей;
Оттеснение или раздвигание бронхов или сосудов и т.д.
Очаги отсева и т.д.
IV. Изучение органов средостения.
Расположение:
Не смещено;
Смещено (в сторону патологических изменений в лёгких или в противоположную сторону).
Размеры:
Не увеличены;
Расширены за счёт левого желудочка или других отделов сердца;
Расширено вправо или влево в верхнем, среднем или нижнем отделах.
Конфигурация:
Не изменена;
Если изменена, то это может быть за счёт объёмных образований сердца, сосудов, лимфатических узлов и др.
Контуры:
Неровные.
Функциональное состояние при рентгеноскопии:
Ритм сердечных сокращений;
Толчкообразное смещение средостения при выдохе в сторону ателектаза и т.д.
V. Изучение стенок грудной полости.
Состояние синусов плевры:
Свободны;
Имеют плевро-диафрагмальные спайки.
Состояние мягких тканей:
Не изменены;
Увеличены;
Имеется подкожная эмфизема;
Инородные тела и др.
Состояние скелета грудной клетки и плечевого пояса:
Расположение костей;
Их форма;
Контуры;
Структура;
Наличие сросшихся или несросшихся переломов.
Состояние диафрагмы:
Расположение обычное;
Смещение проксимально на одно межреберье и т.д.;
Куполы имеют ровные контуры или деформированы плевродиафрагмальными спайками;
Подвижность диафрагмы при рентгеноскопии.
VI. Заключение о состоянии органов грудной полости.
При отсутствии патологических изменений можно ограничиться описательной картиной без заключения.
Суперэкспонированные рентгенограммы;
Томограммы;
Бронхограммы;
Ангиограммы;
VIII. Описание дополнительных методик и методов, подтверждение или уточнение описанной прежде картины, описание вновь выявленных патологических признаков.
IX. Окончательное заключение о характере заболевания, например:
Пневмоторакс;
Паренхиматозная пневмония;
Центральный экзобронхиальный рак без метастазов;
Периферический рак;
Эхинококк в невскрывшейся фазе или др.
Можно использовать альтернативный вариант в трудных для диагностики случаях. Следует отметить, что при выявлении любого патоло-
гического синдрома в лёгких, плевре, средостении, грудной клетке, его описывают всегда в первую очередь, а затем уже описывают состояние окружающих тканей по вышеуказанной схеме.
ОБРАЗЦЫ ПРОТОКОЛОВ ОПИСАНИЯ НЕКОТОРЫХ РЕНТГЕНОГРАММ ОРГАНОВ ГРУДНОЙ ПОЛОСТИ
Протокол? 21
Пациент Ш., 15 лет. Рентгенограмма органов грудной полости в прямой проекции (рис. 3.1).
Правое лёгкое находится в спавшемся состоянии (примерно на 1/3 объёма), левое лёгкое - в расправленном состоянии. С обеих сторон отмечается диффузное усиление лёгочного рисунка и деформация его преимущественно по ячеистому типу. Корни лёг- ких фибротизированы. Синусы плевры свободны. Тень средостения смещена влево, не расширена. Диафрагма расположена на уровне VI ребра, форма её куполообразная.
Заключение: правосторонний пневмоторакс, по-видимому, за счёт разрыва альвеол вследствие фиброзирующего альвеолита.
Рис. 3.1. Пациент Ш., 15 лет. Рентгенограмма органов грудной полости в прямой проекции.
Правосторонний пневмоторакс, по-видимому, за счёт разрыва альвеол вследствие фиброзирующего альвеолита
Протокол? 22
Пациентка К., 30 лет (рис. 3.2).
(рис. 3.2 а) и правой боковой проекциях (рис. 3.2 б).
Правая нижняя доля затемнена, обычного объёма. Затемнение средней интенсивности, которая нарастает к периферии, неоднородной
 Рис. 3.2.
Пациентка К., 30 лет. Правосторонняя нижнедолевая паренхиматозная пневмония:
Рис. 3.2.
Пациентка К., 30 лет. Правосторонняя нижнедолевая паренхиматозная пневмония:
а - рентгенограмма органов грудной полости в прямой проекции; б - рентгенограмма органов грудной полости в правой боковой проекции. Исчезновение патологических изменений через 10 дней, что говорит о благоприятном, остром течении правосторонней нижнедолевой паренхиматозной пневмонии: в - рентгенограмма органов грудной полости в прямой проекции; г - рентгенограмма органов грудной полости в правой боковой проекции
структуры, на его фоне видны светлые полоски бронхов (в медиальных отделах). Правый корень расширен, не структурен. В других отделах справа и слева лёгочные поля прозрачны, лёгочный рисунок не изменён, левый корень не расширен, структурен. Тень средостения не смещена, не расширена, аорта имеет обычное расположение и диаметр. Синусы плевры свободны. Диафрагма расположена на уровне VI ребра, форма её куполообразная.
Заключение: правосторонняя нижнедолевая паренхиматозная пневмония.
Рентгенограммы органов грудной полости в прямой (рис. 3.2 в) и правой боковой проекциях (рис. 3.2 г) через 10 дней.
Описанного ранее затемнения не определяется. Лёгочные поля прозрачны. Лёгочный рисунок не изменен. Корни лёгких не расширены, структурны. Тень средостения обычных расположения, размеров и конфигурации. Синусы плевры свободны. Диафрагма, костный остов и мягкие ткани не изменены.
Заключение: исчезновение вышеописанных изменений через 10 дней свидетельствует о благоприятном остром течении правосторонней нижнедолевой паренхиматозной пневмонии.
Протокол? 23
Пациент Д., 58 лет (рис. 3.3).
Рентгенограммы органов грудной полости в прямой (рис. 3.3 а), правой (рис. 3.3 б) и левой боковой (рис. 3.3 в) проекциях.
С обеих сторон, больше слева, преимущественно в S IV-V обнаруживаются затемнения средней интенсивности, неоднородной структуры, на его фоне видны светлые полоски бронхов, объём поражённых сегментов не изменён. Оба корня расширены, не структурны, в них видны увеличенные лимфатические узлы. В других отделах справа и слева лёгочные поля прозрачны, лёгочный рисунок не изменён. Тень средостения не смещена, несколько расширена за счёт левого желудочка сердца, аорта имеет обычное расположение и диаметр, уплотнена. Синусы плевры свободны. Диафрагма расположена на уровне VI ребра, форма её куполообразная.
Заключение: двухсторонняя паренхиматозная пневмония преимущественно в язычковых сегментах, возрастные изменения сердца и аорты.
Рентгенограммы органов грудной полости в прямой, правой и левой боковой проекциях через 10 дней.
 Рис. 3.3.
Пациент
Д., 58 лет. Двухсторонняя паренхиматозная пневмония, преимущественно в
язычковых сегментах, возрастные изменения сердца и аорты:
Рис. 3.3.
Пациент
Д., 58 лет. Двухсторонняя паренхиматозная пневмония, преимущественно в
язычковых сегментах, возрастные изменения сердца и аорты:
а - рентгенограмма органов грудной полости в прямой проекции; б - рентгенограмма органов грудной полости в правой боковой проекции; в - рентгенограмма органов грудной полости в левой боковой проекции. Спиральная компьютерная томография через 10 дней (г) - подтверждение рентгенологического заключения, данных за наличие злокачественного характера патологического процесса не получено
Рентгенологическая картина вышеописанных изменений без динамических сдвигов. Для исключения злокачественного характера патологического процесса рекомендована спиральная компьютерная томография.
Спиральная компьютерная томография (рис. 3.3 г).
Обнаруженные изменения полностью соответствуют рентгенологическим данным. С обеих сторон, больше слева, в S IV-V обнаруживаются инфильтративные изменения средней плотности, неоднородной структуры, на их фоне видны неизменённые просветы бронхов, объём поражённых сегментов не изменён. Оба корня расширены, не структурны, в них видны увеличенные лимфатические узлы. В других отделах справа и слева патологических изменений в лёгких не визуализируется. Тень средостения не смещена, несколько расширена за счёт левого желудочка сердца, аорта имеет обычное расположение и диаметр, уплотнена. В плевральной полости жидкости не определяется. Диафрагма расположена на уровне VI ребра, форма её куполообразная.
Заключение: двухсторонняя паренхиматозная пневмония преимущественно в язычковых сегментах, переход в затяжное течение. Возрастные изменения сердца и аорты. Данных за злокачественный характер патологического процесса не получено.
Протокол? 24
Пациент Б., 66 лет (рис. 3.4).
Рентгенограммы органов грудной полости в прямой (рис. 3.4 а) и левой боковой (рис. 3.4 б) проекциях.
Слева в базальных сегментах нижней доли отмечается слабо интенсивное затемнение, на фоне которого визуализируется усиленный, сближенный и деформированный по тяжистому типу лёгочный рисунок неравномерного диаметра. На остальном протяжении слева, а также в правом лёгком, лёгочные поля прозрачны, лёгочный рисунок не изменён. Корни не расширены, структурны. Тень средостения смещена влево. Синусы плевры свободны. Диафрагма расположена на уровне VI ребра, форма её не изменена.
Заключение: ателектаз S VII-IX-X слева, для уточнения его характера рекомендуется рентгеновская томография в прямой и левой боковой проекциях.
Рентгеновские томограммы в прямой и левой боковой проекциях.
На томограммах затемнение S VII-IX-X слева выглядит неоднородным, просвет бронхов не визуализируется, поэтому необходима бронхография для решения вопроса о наличии фиброателектаза или обтурационного ателектаза.
 Рис. 3.4.
Пациент Б., 66 лет. Ателектаз S VIII-IX-X
слева при рентгенографии: а - рентгенограмма органов грудной полости в
прямой проекции; б - рентгенограмма органов грудной полости в левой
боковой проекции. Установление фиброателектаза и смешанных бронхоэктазов
в S VIII-IX-X при бронхографии: в - бронхограмма в прямой проекции; г - бронхограмма в левой боковой проекции
Рис. 3.4.
Пациент Б., 66 лет. Ателектаз S VIII-IX-X
слева при рентгенографии: а - рентгенограмма органов грудной полости в
прямой проекции; б - рентгенограмма органов грудной полости в левой
боковой проекции. Установление фиброателектаза и смешанных бронхоэктазов
в S VIII-IX-X при бронхографии: в - бронхограмма в прямой проекции; г - бронхограмма в левой боковой проекции
Бронхограммы левого лёгкого в прямой (рис. 3.4 в) и левой боковой (рис. 3.4 г) проекциях.
Слева выявляется сближение и укорочение бронхов S VII-IX-X , неравномерное расширение их по протяжению и в виде мешочков на концах
(цилиндрические и мешотчатые бронхоэктазы), на остальном протяжении бронхи не изменены.
Заключение: фиброателектаз нижней доли левого лёгкого, смешанные бронхоэктазы S VII-IX-X .
Протокол? 25
Пациент Ф., 45 лет (рис. 3.5).
Рентгенограммы органов грудной полости в прямой (рис. 3.5 а) и правой боковой проекциях.
Справа верхняя доля затемнена, уменьшена в размерах. Затемнение интенсивное, возрастает к корню, однородное. Левое лёгочное поле прозрачно, лёгочный рисунок обычный. Правый корень подтянут вверх, его тень сливается с вышеописанным затемнением, левый корень не изменен. Синусы плевры свободны. Тень средостения не смещена, обычных размеров и конфигурации. Диафрагма расположена на уровне VI ребра, форма её куполообразная.
Заключение: ателектаз верхней доли правого лёгкого, рекомендуется рентгеновская томография в двух проекциях для уточнения характера ателектаза.
Рентгеновские томограммы в прямой проекции на 9,5 см от спины (рис. 3.5 б) и в правой боковой проекции на 5 см от остистых отростков (рис. 3.5 в).
Обнаруживается культя верхнедолевого бронха справа, что свидетельствует об обтурационном ателектазе. В правом корне определяются увеличенные лимфатические узлы.
Заключение: центральный, преимущественно эндобронхиальный, рак правого верхнедолевого бронха, осложнённый ателектазом доли и метастазами в лимфатические узлы правого корня.
Рентгенограммы органов грудной полости в прямой (рис. 3.5 г) и правой боковой проекциях через 2 мес (после химиотерапии).
Отмечается почти полное исчезновение ателектаза с расправлением верхней доли правого лёгкого. Лимфатические узлы правого корня несколько уменьшились.
Рентгенограммы органов грудной полости в прямой и правой боковой проекциях. Рентгеновские томограммы в прямой проекции на 9,5 см от спины (рис. 3.5 д) и в правой боковой проекции на 5 см от остистых отростков через 1 мес от предыдущего рентгенологического исследования.
 Рис. 3.5.
Пациент
Ф., 45. Ателектаз верхней доли правого легкого при рентгенографии (а -
рентгенограмма органов грудной полости в прямой проекции). Центральный,
преимущественно эндобронхиальный рак, осложнённый обтурационным
ателектазом и метастазами в лимфатические узлы правого корня при
томографии (б - рентгеновская томограмма в прямой проекции на 9,5 см от
спины; в - рентгеновская томограмма в правой боковой проекции на 5 см от
остистых отростков). После химиотерапии - почти полное исчезновение
ателектаза, уменьшение лимфатических узлов правого корня (г -
рентгенограмма органов грудной полости в прямой проекции). Через 1 мес
от предыдущего рентгенологического исследования - прогрессирование
процесса: тотальный ателектаз правого лёгкого, видна культя правого
главного бронха (д - рентгеновская томограмма в прямой проекции на 9,5
см от спины)
Рис. 3.5.
Пациент
Ф., 45. Ателектаз верхней доли правого легкого при рентгенографии (а -
рентгенограмма органов грудной полости в прямой проекции). Центральный,
преимущественно эндобронхиальный рак, осложнённый обтурационным
ателектазом и метастазами в лимфатические узлы правого корня при
томографии (б - рентгеновская томограмма в прямой проекции на 9,5 см от
спины; в - рентгеновская томограмма в правой боковой проекции на 5 см от
остистых отростков). После химиотерапии - почти полное исчезновение
ателектаза, уменьшение лимфатических узлов правого корня (г -
рентгенограмма органов грудной полости в прямой проекции). Через 1 мес
от предыдущего рентгенологического исследования - прогрессирование
процесса: тотальный ателектаз правого лёгкого, видна культя правого
главного бронха (д - рентгеновская томограмма в прямой проекции на 9,5
см от спины)
Визуализируется тотальное интенсивное и однородное затемнение правого лёгкого с резким смещением средостения в сторону поражения, видна культя правого главного бронха.
Заключение: прогрессирование центрального, преимущественно эндобронхиального, рака с развитием тотального ателектаза правого лёгкого.
Протокол? 26
Пациент М., 37 лет (рис. 3.6).
Рентгенограммы органов грудной полости в прямой (рис. 3.6 а) и левой боковой (рис. 3.6 б) проекциях.
Слева в S IV обнаруживается кольцевидная тень округлой формы, диаметром 5 см с нечёткими наружным и внутренним контуром. Стенка полости неравномерной толщины (от 0,5 до 1,0 см) за счёт секвестра по верхней стенке, содержит горизонтальный уровень жидкости, занимающий 2/3 объёма. В окружности полости отмечается усиление, нечёт- кость и деформация лёгочного рисунка. Левый корень расширен,
 Рис. 3.6.
Пациент
М., 37 лет. Рентгенограммы органов грудной полости в прямой (а) и левой
боковой (б) проекциях. Абсцесс левого лёгкого в S IV .
Рис. 3.6.
Пациент
М., 37 лет. Рентгенограммы органов грудной полости в прямой (а) и левой
боковой (б) проекциях. Абсцесс левого лёгкого в S IV .
неструктурен. Правое лёгочное поле прозрачно, лёгочный рисунок и корень не изменены. Тень средостения не смещена, обычных размеров и конфигурации. Синусы плевры свободны. Диафрагма расположена на уровне VI ребра, форма её куполообразна.
Заключение: абсцесс левого лёгкого в S IV . Необходим динамический контроль в процессе лечения.
Протокол? 27
Пациентка С., 18 лет. Рентгенограммы органов грудной полости в прямой (рис. 3.7) проекции.
Справа в S III обнаруживается кольцевидная тень округлой формы, диаметром 6 см, с тонкими, толщиной 0,1 см, ровными, равномерными стенками, чёткими наружным и внутренним контурами. Жидкости в полости не определяется, окружающая ткань не изменена. Левое лёгочное поле прозрачно.
Заключение: одиночная воздушная киста левого лёгкого в S III .
 Рис. 3.7.
Пациентка
С., 18 лет. Рентгенограмма правой половины органов грудной полости в
прямой проекции. Одиночная воздушная киста левого лёгкого в S TTT
Рис. 3.7.
Пациентка
С., 18 лет. Рентгенограмма правой половины органов грудной полости в
прямой проекции. Одиночная воздушная киста левого лёгкого в S TTT
Протокол? 28
Пациент М., 9 лет. Рентгенограмма органов грудной полости в прямой (рис. 3.8) проекции.
Слева, занимая практически всё лёгочное поле, обнаруживается тень овальной формы, размерами 15x4 см с местами чёткими, местами нечёткими контурами однородной структуры. В окружности тени отмечается затемнение средней интенсивности неоднородной структуры, сливающееся с описанной тенью. Левый корень расширен, не структурен. Правое лёгкое прозрачно, лёгочный рисунок и корень не изменены. Тень средостения не смещена, обычных размеров и
 Рис. 3.8.
Пациент
М., 9 лет. Рентгенограмма органов грудной полости в прямой проекции.
Невскрывшаяся эхинококковая киста левого лёгкого, осложнённая
перифокальной пневмонией
Рис. 3.8.
Пациент
М., 9 лет. Рентгенограмма органов грудной полости в прямой проекции.
Невскрывшаяся эхинококковая киста левого лёгкого, осложнённая
перифокальной пневмонией
конфигурации. Синусы плевры свободны. Диафрагма расположена на уровне VI ребра, форма её куполообразна.
Заключение: невскрывшаяся эхинококковая киста левого лёгкого, осложнённая перифокальной пневмонией.
Протокол? 29
Пациент З., 24 лет (рис. 3.9).
Рентгенограммы органов грудной полости в прямой (рис. 3.9 а) и левой боковой (рис. 3.9 б) проекциях.
Слева в S III обнаруживается тень округлой формы, диаметром до 3 см с чёткими ровными контурами, средней интенсивности, создаётся впечатление неоднородности структуры за счёт центрально расположенных нескольких крупноглыбчатых обызвествлений. В окружности тени лёгочные поля прозрачны, как и в правом лёгком. Лёгочный рисунок с обеих сторон не изменён. Корни не расширены, структурны. Синусы плевры свободны. Тень средостения не смещена, обычных размеров и конфигурации. Диафрагма расположена на уровне VI ребра, форма её куполообразна.
Заключение: гамартома левого лёгкого в S III , однако для уточнения структуры тени необходима рентгеновская томография.
Рентгеновские томограммы в прямой проекции на 9,5 см от спины (рис. 3.9 в) и в левой боковой проекции на 5 см от остистых отростков (рис. 3.9 г).
Подтверждается вышеописанная характеристика патологической тени с наличием в ней центрально расположенных нескольких крупноглыбчатых обызвествлений.
Заключение:
Рентгенограмма удалённого во время операции препарата (рис. 3.9 д).
Рентгенологическая картина препарата полностью соответствует дооперационным рентгенологическим данным.
Заключение: гамартома левого лёгкого в S III с обызвествлением.
 Рис. 3.9.
Пациент З., 24 лет. Гамартома левого лёгкого в S III
при рентгенографии: а - рентгенограмма органов грудной полости в прямой
проекции; б - рентгенограмма органов грудной полости в левой боковой
проекции. Гамартома левого лёгкого в S III с обызвествлением
при томографии: в - рентгеновская томограмма органов грудной полости в
прямой проекции на 9,5 см от спины; г - рентгеновская томограмма в левой
боковой проекции на 5 см от остистых отростков. Гамартома левого лёг-
кого в S III с обызвествлением на рентгенограмме удалённого во время операции препарата (д)
Рис. 3.9.
Пациент З., 24 лет. Гамартома левого лёгкого в S III
при рентгенографии: а - рентгенограмма органов грудной полости в прямой
проекции; б - рентгенограмма органов грудной полости в левой боковой
проекции. Гамартома левого лёгкого в S III с обызвествлением
при томографии: в - рентгеновская томограмма органов грудной полости в
прямой проекции на 9,5 см от спины; г - рентгеновская томограмма в левой
боковой проекции на 5 см от остистых отростков. Гамартома левого лёг-
кого в S III с обызвествлением на рентгенограмме удалённого во время операции препарата (д)
Протокол? 30
Пациент Б., 61 год.
Рентгенограммы органов грудной полости в прямой и левой боковой проекциях.
Слева в обнаруживается тень неправильной гантелеобразной формы, размерами 4x6 см, состоящая как бы из нескольких слившихся узлов, с неровными бугристыми и лучистыми контурами. От тени к корню видна «дорожка». Левый корень структурен, расширен за счёт двух круглых теней, диаметром 1,5 см, которые образуют полицикличность наружного контура корня. На остальном протяжении левое и правое лёгкие прозрачны, лёгочный рисунок не изменён. Правый корень не расширен, структурен. Тень средостения обычного расположения, несколько расширена за счёт левого желудочка сердца, аорта имеет обычное расположение и диаметр, уплотнена. В плевральной полости жидкость не определяется. Диафрагма расположена на уровне VI ребра, форма её куполообразная.
Заключение: периферический рак левого лёгкого в S, осложнённый метастазами в лимфатические узлы корня. Для уточнения параметров опухоли рекомендуется рентгеновская томография органов грудной полости.
Рентгеновские томограммы органов грудной полости в прямой левого лёгкого на глубине 6 см (рис. 3.10) и левой боковой (на 5 см) проекциях.
Подтверждается вышеописанная характеристика опухоли, более отчёт- ливо выявляются: симптом многоузловатости патологической тени, бугристость и лучистость контуров, отсутствие распада, втяжение междолевой щели.
Заключение: периферический рак левого лёгкого в S, осложнённый метастазами в лимфатические узлы корня.
 Рис. 3.10.
Пациент Б., 61 год. Рентгеновская томограмма органов грудной полости в прямой проекции левого лёгкого на глубине 6 см.
Рис. 3.10.
Пациент Б., 61 год. Рентгеновская томограмма органов грудной полости в прямой проекции левого лёгкого на глубине 6 см.
Периферический рак левого лёг- кого в S VI
Протокол? 31
Пациент Б., 61 год. КТ органов грудной полости (рис. 3.11).
Проведено исследование срезами, толщиной 8 мм, шагом томографа 1,6 см от уровня I грудного до XII грудного позвонков.
Слева в S VI обнаруживается гиперденсивное образование неправильной формы, размерами 3x4 см, неоднородной структуры с бугристыми и лучистыми контурами, имеется эксцентрически расположенный гиподенсивный очаг неправильной формы, размерами 1,5x2 см, без уровня жидкости. Отмечается интимная связь заднего контура образования с париетальной плеврой, последняя в этой зоне утолщена, но жидкость в плевре отсутствует. Другие отделы правого лёгкого и левого лёгкого не изменены. От описанного образования к правому корню имеется «дорожка», в корне видны увеличенные лимфатические узлы. В средостении увеличенных лимфатических узлов не обнаружено, как и других патологических изменений.
Заключение: периферический рак правого лёгкого в S, осложнён- ный распадом, прорастанием париетальной плевры и метастазами в лимфатические узлы левого корня
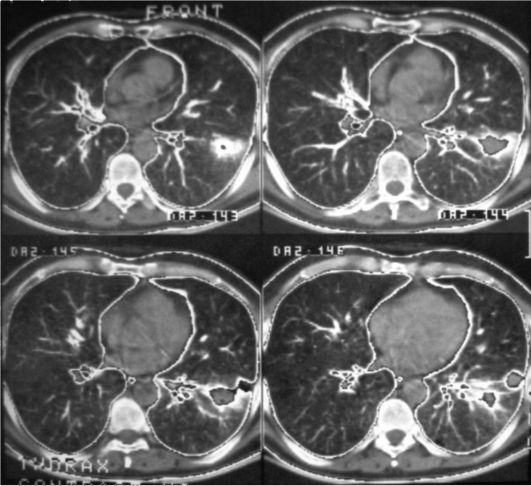 Рис. 3.11.
Пациент Б., 61 год. КТ органов грудной полости.
Рис. 3.11.
Пациент Б., 61 год. КТ органов грудной полости.
Периферический рак левого лёгкого в S VI , осложнённый распадом, прорастанием париетальной плевры и метастазами в лимфатические узлы левого корня
Протокол? 32
Пациентка М., 56 лет (рис. 3.12).
Рентгенограммы органов грудной полости в прямой (левого лёгкого, рис. 3.12 а) и левой боковой (рис. 3.12 б) проекциях.
 Рис. 3.12.
Пациентка
М., 56 лет. Центральный, преимущественно экзобронхиальный рак левого
лёгкого без нарушения бронхиальной проходимости при рентгенографии:
Рис. 3.12.
Пациентка
М., 56 лет. Центральный, преимущественно экзобронхиальный рак левого
лёгкого без нарушения бронхиальной проходимости при рентгенографии:
а - рентгенограмма органов грудной полости в прямой проекции; б - рентгенограмма органов грудной полости в левой боковой проекции. Центральный, преимущественно экзобронхиальный рак левого лёгкого без нарушения бронхиальной проходимости с метастазами в лимфатические узлы корня при томографии: в - рентгеновская томограмма органов грудной полости в прямой проекции на 9,5 см от спины; г - рентгеновская томограмма в левой боковой проекции на 9 см от остистых отростков
В левом корне обнаруживается тень неправильной полусферической формы, размерами 4x6 см, с неровными бугристыми и лучистыми контурами. На остальном протяжении левое и правое лёгкие прозрачны, лёгочный рисунок не изменён. Левый корень сливается с вышеописанным затемнением. Правый корень не расширен, структурен. Тень средостения обычного расположения, несколько расширена за счёт левого желудочка сердца, аорта имеет обычное расположение и диаметр, уплотнена. В плевральной полости жидкости не определяется. Диафрагма расположена на уровне VI ребра, форма её куполообразная.
Заключение: центральный, преимущественно экзобронхиальный, рак левого лёгкого без нарушения бронхиальной проходимости. Для уточнения параметров опухоли рекомендуется рентгеновская томография органов грудной полости.
Рентгеновские томограммы органов грудной полости в прямой (на глубине 9,5 см, рис. 3.12 в) и левой боковой (на 9 см, рис. 3.12 г) проекциях.
Подтверждается вышеописанная характеристика опухоли, более отчётливо выявляется бугристость и лучистость её контуров. Кроме того, выявляется увеличение лимфатических узлов в левом корне.
Заключение: центральный, преимущественно экзобронхиальный, рак левого лёгкого без нарушения бронхиальной проходимости, осложнённый метастазами в лимфатические узлы корня.
Протокол? 33
Пациентка Х., 32 года (рис. 3.13).
Рентгенограммы органов грудной полости в прямой (рис. 3.13 а) и правой боковой (рис. 3.13 б) проекциях.
Справа нижняя половина лёгочного поля затемнена. Затемнение интенсивное, однородное, нижняя граница его сливается с диафрагмой, верхняя - вогнутая, косовосходящая от переднего конца III ребра до боковой поверхности I ребра (линия Дамуазо). В правой боковой проекции отмечается, что затемнение занимает периферические отделы лёгочного поля. Левое лёгочное поле прозрачно, лёгочный рисунок не изменён. Синусы плевры свободны. Тень средостения смещена влево, обычных размеров и конфигурации. Правый купол диафрагмы не дифференцируется, левый расположен на уровне VI ребра, форма его куполообразная.
Заключение: правосторонний экссудативный плеврит.
 Рис. 3.13.
Пациентка
Х., 32 года. Правосторонний экссудативный плеврит: а - рентгенограмма
органов грудной полости в прямой проекции; б - рентгенограмма органов
грудной полости в левой боковой проекции
Рис. 3.13.
Пациентка
Х., 32 года. Правосторонний экссудативный плеврит: а - рентгенограмма
органов грудной полости в прямой проекции; б - рентгенограмма органов
грудной полости в левой боковой проекции
Протокол? 34
Пациентка М., 56 лет. Рентгенограммы органов грудной полости в прямой (рис. 3.14) и левой боковой проекциях.
Слева обнаруживается затемнение лёгочного поля на всём протяжении. Затемнение интенсивное, однородное, нижняя граница его сливается с диафрагмой, верхняя - с апикальной плеврой. Правое лё- гочное поле прозрачно, лёгочный рисунок не изменён. Синусы плевры свободны. Тень средостения смещена вправо, судить о его размерах и конфигурации не представляется возможным. Левый купол диафрагмы не дифференцируется, правый расположен на уровне VI ребра, форма его куполообразная.
Заключение: левосторонний тотальный экссудативный плеврит.
 Рис. 3.14.
Пациентка М., 56 лет. Рентгенограмма органов грудной полости в прямой проекции. Левосторонний тотальный экссудативный плеврит
Рис. 3.14.
Пациентка М., 56 лет. Рентгенограмма органов грудной полости в прямой проекции. Левосторонний тотальный экссудативный плеврит
Основная
Глыбочко П.В., Кочанов С.В., Приезжева В.Н. Лучевая диагностика и лучевая терапия: Учебник. - М.: Эксмо, 2005. - Т. 1. - 240 с.
Медицинская рентгенология: 2-е изд., перераб. и доп. - М.: Медицина, 1984. - 384 с.
Медицинская радиология и рентгенология (основы лучевой диагностики и лучевой терапии): Учебник. - М.: Медицина, 1993. - 560 с.
Линденбратен Л.Д., Королюк И.П. Медицинская радиология (основы лучевой диагностики и лучевой терапии): Учебник. - М.: Медицина,
Приезжева В.Н., Юдина Т.В., Кочанов С.В. и др. Практические занятия по медицинской рентгенологии: Учебно-методическое пособие. - Саратов: Изд-во СГМУ, 1990. - 48 с.
Приезжева В.Н., Кочанов С.В. Тестовая программа курса лучевой диагностики. - Саратов: Изд-во СГМУ, 1996. - 33 с.
Приезжева В.Н., Глыбочко П.В., Кочанов С.В., Илясова Е.Б. Основы рентгенологии: Учебно-методическое пособие для преподавателей медицинских вузов. - Саратов: Изд-во СГМУ, 2003. - 77 с.
Дополнительная
Винер М.Г., Шулутко М.Л. Шаровидные образования лёгких (клиника, диагностика, лечение). - Свердловск: Средне-Уральское книжное изд., 1971. - 307 с.
Зедгенидзе Г.А., Линденбратен Л.Д. Неотложная рентгенодиагностика. - Л.: Медгиз, 1957. - 395 с.
Клиническая рентгенорадиология / Под ред. Г.А. Зедгенидзе. - М.: Медицина, 1987. - Т. I. - 436 с.
Линденбратен Д.С., Линденбратен Л.Д. Рентгенодиагностика заболеваний органов дыхания у детей. - Л.: Медгиз, 1957. - 409 с.
Линденбратен Л.Д., Наумов Л.Б. Рентгенологические синдромы и диагностика заболеваний лёгких. - М.: Медицина, 1972. - 390 с.
Существующие методы исследования грудной клетки позволяют врачу вовремя поставить диагноз и назначить соответствующее лечение.
Рентгенологическое исследование грудной клетки во фронтальной плоскости обычно делают всем страдающим заболеваниями органов дыхания, но иногда его дополняют боковым снимком. Рентгеновский снимок грудной клетки обеспечивает хорошее изображение контуров сердца и главных кровеносных сосудов, помогая выявить заболевания легких, смежных органов и стенки грудной клетки, в том числе ребер. С помощью этого исследования можно диагностировать пневмонии, опухоли легких, спадение легких при пневмотораксе, жидкость в плевральной полости и эмфизему. Хотя рентгенологическое исследование грудной клетки редко помогает установить точную причину болезни, оно позволяет врачу определить, какие дополнительные исследования необходимы для уточнения диагноза.
Компьютерная томография (КТ) грудной клетки обеспечивает более точные данные. При проведении КТ делают серию рентгеновских снимков, которые анализирует компьютер. Иногда во время КТ внутривенно или через рот вводят контрастное вещество, что помогает уточнить строение некоторых структур в грудной клетке.
Магнитно-резонансная томография (МРТ) также обеспечивает детальные изображения, что особенно ценно, когда врач подозревает заболевание кровеносного сосуда в грудной клетке, например, аневризму аорты. В отличие от КТ, при МРТ не используют рентгеновские лучи - прибор регистрирует магнитные характеристики атомов.
Ультразвуковое исследование (УЗИ) создает изображение внутренних органов на мониторе благодаря отражению от них ультразвуковых волн. К этому исследованию часто прибегают, чтобы обнаружить жидкость в плевральной полости (пространстве между двумя слоями плевры). Ультразвук можно использовать как средство контроля при введении иглы для отсасывания жидкости.
Радионуклидное исследование легких с применением микроколичества короткоживущих радионуклидов позволяет проанализировать газообмен и кровоток в легких. Исследование состоит из двух стадий. На первой человек вдыхает газ, содержащий радионуклидный маркер. УЗИ дает возможность увидеть, как газ распределяется в дыхательных путях и альвеолах. На второй стадии радионуклидное вещество вводят в вену. С помощью УЗИ врач определяет, как это вещество распределяется в кровеносных сосудах легких. Такое исследование позволяет обнаружить тромбы в легких (тромбоэмболию легочной артерии). Радионуклидное исследование также используется во время предоперационного обследования больных со злокачественной опухолью легких.
Ангиография дает возможность точно оценить кровоснабжение в легких. В кровеносный сосуд вводят контрастное вещество, которое видно на рентгеновских снимках. Таким образом получают изображения артерий и вен легких. Ангиографию чаще всего используют при подозрении на эмболию легочной артерии. Это исследование считают эталонным для диагностики или исключения эмболии легочной артерии.
Пункция плевральной полости
При пункции плевральной полости шприцем отсасывают плевральный выпот - патологическую жидкость, которая скопилась в плевральной полости, и отправляют его на анализ. Пункцию плевральной полости выполняют в двух случаях: когда необходимо уменьшить одышку, вызванную сдавливанием легких скопившейся жидкостью или воздухом, или если нужно взять жидкость для диагностического исследования.
Во время пункции пациент удобно сидит, наклонившись вперед и положив руки на подлокотники. Небольшой участок кожи (чаще всего на боковой поверхности груди) дезинфицируют и обезболивают местным анестезирующим средством. Затем врач вводит иглу между двумя ребрами и забирает небольшое количество жидкости в шприц. Иногда для контроля при введении иглы используют УЗИ. Собранную жидкость отправляют на анализ, чтобы определить ее химический состав и проверить на наличие бактерий или злокачественных клеток.
Если накопился большой объем жидкости, и это вызывает одышку, жидкость отсасывают, что позволяет легкому расправиться и облегчает дыхание. Во время пункции в плевральную полость могут быть введены вещества, которые предотвращают избыточное накопление жидкости.
После процедуры делают рентгеновский снимок грудной клетки, чтобы видеть ту часть легких, которая прежде была затенена жидкостью, и убедиться, что пункция не вызвала каких-либо осложнений.
Риск осложнений во время и после пункции плевральной полости незначителен. Иногда пациент может чувствовать небольшую боль, поскольку легкие заполняются воздухом, расширяются, и листки плевры трутся друг о друга. Возможны также кратковременное головокружение и одышка, спадение легких, внутреннее кровотечение в плевральную полость или наружное кровотечение, обморок, воспаление, прокол селезенки или печени и (очень редко) случайное попадание в кровоток воздушных пузырьков (воздушная эмболия).
Пункционная биопсия плевры
Если пункция плевральной полости не позволяет выяснить причину плеврального выпота, или необходимо микроскопическое исследование ткани опухоли, врач проводит пункционную биопсию. Сначала делают местную анестезию, как при пункции плевральной полости. Затем, используя иглу большего диаметра, врач берет маленький кусочек плевры. В лаборатории его исследуют на наличие признаков злокачественной опухоли или туберкулеза. В 85-90% случаев плевральная биопсия позволяет точно диагностировать эти болезни. Возможные осложнения - те же, что при пункции плевральной полости.
Бронхоскопия
Бронхоскопия - прямое визуальное исследование гортани и дыхательных путей с помощью волоконно-оптического инструмента (бронхоскопа). Бронхоскоп имеет на конце источник света, который позволяет врачу рассмотреть бронхи.
Бронхоскопия используется в диагностических и лечебных целях. С помощью бронхоскопа можно удалять слизь, кровь, гной и инородные тела, вводить лекарства в определенные области легких, искать источник кровотечения.
Если врач подозревает злокачественную опухоль легких, бронхоскопия дает возможность исследовать дыхательные пути и брать образцы ткани из любых подозрительных областей. С помощью бронхоскопа можно взять на анализ мокроту и исследовать ее на наличие микроорганизмов, которые вызывают пневмонию. Их трудно получить и идентифицировать другими способами. Бронхоскопия особенно необходима при обследовании больных СПИДом и пациентов с другими расстройствами иммунитета. Она помогает оценить состояние гортани и дыхательных путей после ожогов или вдыхания дыма.
Не менее 4 часов до начала процедуры человек не должен есть и пить. Часто назначают успокаивающее средство, чтобы уменьшить беспокойство, и атропин для снижения риска развития спазма гортани и замедления частоты сердечных сокращений, которые возможны во время исследования. Горло и носовой проход обезболивают аэрозолем анестезирующего средства, а затем гибкий бронхоскоп проводят через ноздрю в дыхательные пути.
Бронхоальвеолярный лаваж - это процедура, которую проводят, чтобы забрать для анализа материал из мелких дыхательных путей, не доступных при бронхоскопии. После введения бронхоскопа в мелкий бронх врач через трубку вводит солевой раствор. Затем жидкость вместе с клетками и бактериями отсасывается обратно в бронхоскоп. Исследование материала под микроскопом помогает при диагностике инфекций и злокачественных опухолей. Посев этой жидкости - лучший способ идентифицировать микроорганизмы. Бронхоальвеолярный лаваж также применяют при лечении легочного альвеолярного протеиноза и других состояний.
Трансбронхиальная биопсия легких позволяет получить кусочек ткани легких через бронхиальную стенку. Врач забирает часть ткани из подозрительной области, проводя инструмент для биопсии через канал в бронхоскопе, а затем через стенку мелких дыхательных путей - в подозрительную область легких. Для более точной локализации иногда прибегают к рентгенологическому контролю. Это позволяет уменьшить риск случайного повреждения и спадения легких при попадании воздуха в плевральную полость (пневмоторакс). Хотя трансбронхиальная биопсия легких сопровождается риском развития осложнений, она обеспечивает дополнительную диагностическую информацию и часто помогает избежать операции.
После бронхоскопии человек находится под наблюдением в течение нескольких часов. Если была произведена биопсия, делают рентгеновский снимок грудной клетки, чтобы убедиться в отсутствии осложнений.
Торакоскопия
Торакоскопия - визуальное исследование поверхности легких и плевральной полости через специальный инструмент (торакоскоп). Торакоскоп также используют для удаления жидкости из плевральной полости.
Процедуру обычно проводят под наркозом. Хирург делает три маленьких разреза в стенке грудной клетки и проводит торакоскоп в плевральную полость, в результате чего туда попадает воздух и легкое спадается. Это дает врачу возможность рассмотреть поверхность легких и плевру, а также взять образцы ткани для микроскопического исследования и ввести через торакоскоп лекарственные препараты, которые предотвращают накопление жидкости в плевральной полости. После удаления торакоскопа вводят плевральную дренажную трубку, чтобы вывести воздух, который поступал во время исследования в плевральную полость. В результате спавшееся легкое вновь расправляется.
После такого вмешательства возможны те же осложнения, что и при пункции плевральной полости и пункционной биопсии плевры. Для проведения торакоскопии требуется госпитализация.
Медиастиноскопия
Медиастиноскопия - прямое визуальное исследование области грудной клетки между двумя легкими (средостения) через специальный инструмент (медиастиноскоп). В средостении находятся сердце, трахея, пищевод, вилочковая железа (тимус) и лимфатические узлы. Медиастиноскопию применяют почти всегда, когда нужно установить причину увеличения лимфатических узлов или оценить, насколько распространилась опухоль легких, перед операцией на грудной полости (торакотомией).
Медиастиноскопию проводят в операционной под наркозом. Над грудиной делают маленький разрез, затем в грудную клетку вводят инструмент, что позволяет врачу видеть все органы средостения и в случае необходимости взять образцы ткани для диагностического исследования.
Торакотомия
Торакотомия - операция, при которой производят разрез грудной стенки. Торакотомия позволяет врачу видеть внутренние органы, брать кусочки ткани для лабораторного исследования и выполнять лечебные вмешательства при болезнях легких, сердца или крупных артерий.
Торакотомия - наиболее точный метод диагностики болезней легких, однако, это серьезная операция, поэтому к ней прибегают в тех случаях, когда другие диагностические методы - пункция плевральной полости, бронхоскопия или медиастиноскопия - не обеспечивают достаточной информации. Больше чем у 90% пациентов она позволяет диагностировать заболевание легких, потому что во время операции можно увидеть и рассмотреть пораженную область и взять на анализ большое количество ткани.
Торакотомия требует общего обезболивания, выполняют ее в операционной. В стенке грудной клетки делают разрез, вскрывают плевральную полость, осматривают легкие и берут для микроскопического исследования образцы ткани легких. Если ткань нужно взять из обоих легких, часто приходится делать разрез грудины. При необходимости удаляют сегмент легкого, долю или все легкое.
В конце операции в плевральную полость вводят дренажную трубку, которую удаляют через 24-48 часов.
Отсасывание
Отсасывание производят, когда нужно получить слизь и клетки из трахеи и больших бронхов для микроскопического исследования или определить наличие болезнетворных микробов в мокроте, а также удалить ее из дыхательных путей.
Один конец длинной гибкой пластиковой трубки присоединяют к откачивающему насосу, другой проводят через ноздрю или рот в трахею. Когда трубка находится в требуемом положении, начинают отсасывание короткими сериями, продолжающимися от 2 до 5 секунд. Людям, имеющим искусственное отверстие в трахее (трахеостому), трубку вводят непосредственно в трахею.
Спирометр состоит из наконечника, трубки и регистрирующего устройства. Человек делает глубокий вдох, а затем энергичный и максимально быстрый выдох через трубку. Регистрирующее устройство измеряет объем воздуха, который вдыхается или выдыхается за определенный отрезок времени при каждом дыхательном цикле.




