Anzeichen einer Parenchymblutung und Methoden zum Stoppen. Blutung: Symptome und Klassifizierung, Erste Hilfe, Behandlung
Der Bauch ist der ungeschützteste Bereich des menschlichen Körpers; Verletzungen in diesem Bereich kommen vor allem im Kindesalter häufig vor.
Die meisten davon sind ungefährlich und erfordern keine ärztliche Behandlung. Aber einige Verletzungen führen zu Blutungen. Parenchymblutungen sind einer der häufigsten Gründe für einen Krankenhausaufenthalt. Wenn es nicht rechtzeitig erkannt und gestoppt wird, kann es zu Komplikationen und sogar zum Tod kommen.
Gründe
- Die Hauptgründe für die Entstehung innerer Blutungen:
- Verletzung von Blutgefäßen und Organen.
- Viruserkrankungen, die die Integrität des Gewebes beeinträchtigen, beispielsweise Tuberkulose.
- Bösartige Tumoren im letzten Stadium des Fortschreitens verursachen Blutungen parenchymaler Organe während des Zerfalls des Neoplasmas.
Gutartige Tumoren, wenn sie platzen.

Zusätzlich zu diesen Faktoren hat jedes einzelne Organ seine eigenen, häufigsten Ursachen:
Wie es sich manifestiert
- Trotz des hohen Risikos für die menschliche Gesundheit werden Blutungen nicht immer sofort erkannt. Es kommt häufig vor, dass der Blutverlust den Allgemeinzustand des Patienten für einige Zeit nicht beeinträchtigt. Anzeichen einer Parenchymblutung in einem frühen Stadium des Fortschreitens:
- Schwäche.
- Schläfrigkeit.
- Häufiger Schwindel.
- Intensiver Durst.
- Verdunkelung in den Augen.
- Schwitzen.
Ohnmacht.
- Der Schweregrad einer Blutung kann anhand von Kriterien wie Puls, Blutdruck bestimmt werden:
- Bei geringem Blutverlust werden ein leichter Blutdruckabfall und eine erhöhte Herzfrequenz beobachtet. In seltenen Fällen verläuft sie symptomlos, was eine große Gefahr für den Patienten darstellt, da innere Blutungen nicht von alleine aufhören.
- Bei starkem Blutverlust sinkt der systolische Druck unter 80 mmHg. Art. und die Pulsfrequenz überschreitet 115 Schläge/Minute. Das Opfer leidet außerdem unter pathologischer Schläfrigkeit, Zittern der Gliedmaßen, Marmorierung der Haut, schneller Atmung, schwächendem Durst, Zyanose und Akrozyanose.
- Eine massive Parenchymblutung ist durch einen Blutdruckabfall auf 60 mmHg gekennzeichnet. Kunst. und erhöhte Herzfrequenz bis zu 160 Schläge/Minute. Der Mensch beginnt schwer zu atmen, seine Haut wird blass, in seltenen Fällen mit einem gräulichen Schimmer. Die Gesichtszüge werden schärfer, die Augen fallen ein.
- Der tödliche Blutverlust geht mit dem Auftreten eines Komas einher. In einem solchen Fall sinkt der Druck unter 60 mmHg. Kunst. oder nicht erkannt, der Puls sinkt auf 10 Schläge/min, es treten Gliederkrämpfe, qualvolle Atmung, erweiterte Pupillen und trockene Haut auf. Grundsätzlich ist dieser Zustand irreversibel – nach einiger Zeit beginnt der Patient Qualen zu verspüren, nach denen er stirbt.

So stoppen Sie Blutungen
Es gibt verschiedene Möglichkeiten, Blutungen aus Parenchymorganen zu stoppen:
- Verwendung eines speziellen blutstillenden Schwamms.
- Durch Nähen des Omentums oder Entfernen des beschädigten Teils des Organs.
- Elektrische Koagulation.
- Die Verwendung von blutstillenden Medikamenten (Vikasol, Etamzilat).
Erste Hilfe
Wenn eine Person Symptome aufweist, die auf eine Parenchymblutung hinweisen, muss sie sofort ins Krankenhaus gebracht werden. Standardmethoden zur Blutstillung, zu denen das Anlegen eines Verbandes oder eines Tourniquets gehört, sind in diesem Fall nutzlos. Nur ein Chirurg kann einer Person helfen, da es zu Hause keine Möglichkeit gibt, Parenchymblutungen zu stoppen. Gleichzeitig gibt es jedoch mehrere Empfehlungen, was zu tun ist, wenn bei einer Person innere Blutungen auftreten. Erste Hilfe wird in der folgenden Reihenfolge geleistet:
- Zuerst müssen Sie einen Krankenwagen rufen und den Zustand der Person so genau wie möglich beschreiben.
- Es ist notwendig, den Patienten mit angehobenen Beinen auf eine horizontale Fläche, beispielsweise den Boden, zu stellen.
- Auf die vermutete Blutungsstelle sollte Eis aufgetragen werden.

Chirurgische Behandlung
Eine Operation ist die wichtigste Möglichkeit, innere Blutungen zu stoppen. Nach der Untersuchung des Patienten (Röntgen, Ultraschall der Bauchhöhle) wird eine dringende Operation durchgeführt. Bei fragwürdigen Testergebnissen kann der Chirurg mit der laparoskopischen Diagnose beginnen. Methoden zur Blutstillung:
- Nähen des Omentums.
- Verwendung von blutstillenden Schwämmen.
- Anbringen komplexer Nähte an beschädigtem Gewebe.
- Embolisation des Ernährungsgefäßes.
- Entfernung des betroffenen Organteils.
- Elektrokoagulation von Blutgefäßen.
Gleichzeitig mit dem chirurgischen Eingriff erhält der Patient eine Transfusion von Spenderblut und die Verabreichung von Kochsalzlösungen. Die Hauptaufgabe des Chirurgen besteht darin, das Fortschreiten des Multiorganversagens und des disseminierten intravaskulären Gerinnungssyndroms, bei dem die Blutgerinnung beeinträchtigt ist, zu verhindern.
Warum ist es gefährlich?
Wenn Blut in die Hohlräume innerer Organe gelangt, wird deren Funktion gestört. Wenn die Blutgefäße komprimiert werden, beginnt das Absterben des Gewebes. Blut, das lange Zeit in Organhöhlen verbleibt, ist ein günstiges Umfeld für die Vermehrung von Bakterien und die Entwicklung von Mikroorganismen.
Wenn dem Opfer nicht umgehend medizinische Hilfe geleistet wird und der Blutverlust nicht wiederhergestellt wird, besteht ein hohes Todesrisiko. Dem Körper wird Blut entzogen, wodurch die Funktion von Herz und Gehirn beeinträchtigt wird.
- Dies ist das Ausströmen von Blut in die äußere Umgebung, in natürliche Körperhöhlen, Organe und Gewebe. Die klinische Bedeutung der Pathologie hängt vom Ausmaß und der Geschwindigkeit des Blutverlusts ab. Symptome: Schwäche, Schwindel, Blässe, Tachykardie, verminderter Blutdruck, Ohnmacht. Der Nachweis äußerer Blutungen ist nicht schwierig, da die Quelle mit bloßem Auge sichtbar ist. Zur Diagnose innerer Blutungen können je nach Lokalisation verschiedene instrumentelle Techniken eingesetzt werden: Punktion, Laparoskopie, Röntgenkontrastuntersuchung, Endoskopie usw. Die Behandlung erfolgt in der Regel chirurgisch.
ICD-10
R58 Blutungen, die nicht anderweitig klassifiziert sind

allgemeine Informationen
Blutungen sind ein pathologischer Zustand, bei dem Blut aus Gefäßen in die äußere Umgebung oder in innere Organe, Gewebe und natürliche Hohlräume des Körpers fließt. Ist ein Zustand, der dringend ärztliche Hilfe erfordert. Der Verlust einer erheblichen Blutmenge, insbesondere innerhalb kurzer Zeit, stellt eine unmittelbare Gefahr für das Leben des Patienten dar und kann zum Tod führen. Die Behandlung von Blutungen kann je nach Ursache ihres Auftretens von orthopädischen Traumatologen, Bauchchirurgen, Thoraxchirurgen, Neurochirurgen, Urologen, Hämatologen und einigen anderen Spezialisten durchgeführt werden.
Einstufung
Unter Berücksichtigung der Stelle, an der das Blut fließt, werden folgende Blutungsarten unterschieden:
- Äußere Blutung – in die äußere Umgebung. Es gibt eine sichtbare Quelle in Form einer Wunde, eines offenen Bruchs oder einer Quetschung von Weichgewebe.
- Innere Blutung – in einen der natürlichen Hohlräume des Körpers, der mit der äußeren Umgebung kommuniziert: Blase, Lunge, Magen, Darm.
- Versteckte Blutung– in Geweben oder Körperhöhlen, die nicht mit der äußeren Umgebung kommunizieren: im interfaszialen Raum, in den Ventrikeln des Gehirns, in der Gelenkhöhle, in der Bauch-, Herzbeutel- oder Pleurahöhle.
In der klinischen Praxis werden versteckte Blutungen in der Regel auch als intern bezeichnet, sie werden jedoch unter Berücksichtigung der Merkmale der Pathogenese, der Symptome, der Diagnose und der Behandlung in eine eigene Untergruppe eingeteilt.
Abhängig von der Art des beschädigten Gefäßes werden folgende Blutungsarten unterschieden:
- Arterielle Blutung. Tritt auf, wenn die Arterienwand beschädigt ist. Es kommt zu einem hohen Blutverlust und ist lebensbedrohlich. Das Blut ist leuchtend scharlachrot und fließt in einem gespannten, pulsierenden Strom heraus.
- Venöse Blutung. Entsteht, wenn die Venenwand beschädigt ist. Die Blutverlustrate ist geringer als bei der Beschädigung einer Arterie mit ähnlichem Durchmesser. Das Blut ist dunkel, kirschrot, fließt in einem gleichmäßigen Strahl und pulsiert normalerweise nicht. Wenn große Venenstämme beschädigt sind, kann es zu Pulsationen im Atemrhythmus kommen.
- Kapillare Blutung. Tritt auf, wenn Kapillaren beschädigt sind. Blut wird in einzelnen Tropfen freigesetzt, die Tau oder Kondensation ähneln (Symptom von „Bluttau“).
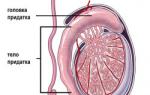
- Parenchymblutung. Entsteht, wenn parenchymale Organe (Milz, Leber, Nieren, Lunge, Bauchspeicheldrüse), Schwellkörpergewebe und Spongiosa geschädigt werden. Aufgrund der Strukturmerkmale dieser Organe und Gewebe werden beschädigte Gefäße nicht durch das umgebende Gewebe komprimiert und ziehen sich nicht zusammen, was zu erheblichen Schwierigkeiten bei der Blutstillung führt.
- Mischblutung. Tritt auf, wenn Venen und Arterien gleichzeitig geschädigt werden. Die Ursache liegt in der Regel in einer Verletzung parenchymaler Organe, die über ein ausgeprägtes arteriell-venöses Netzwerk verfügen.
Je nach Schweregrad kann es zu Blutungen kommen:
- Lunge (Verlust von nicht mehr als 500 ml Blut oder 10–15 % des Blutvolumens).
- Durchschnittlich (Verlust von 500–1000 ml oder 16–20 % des bcc).
- Schwerwiegend (Verlust von 1–1,5 Litern oder 21–30 % des bcc).
- Massiv (Verlust von mehr als 1,5 Litern oder mehr als 30 % des bcc).
- Tödlich (Verlust von 2,5–3 Litern oder 50–60 % des Blutvolumens).
- Absolut tödlich (Verlust von 3-3,5 Litern oder mehr als 60 % des Blutvolumens).
Unter Berücksichtigung des Ursprungs werden traumatische Blutungen unterschieden, die als Folge einer Verletzung unveränderter Organe und Gewebe entstehen, und pathologische Blutungen, die als Folge eines pathologischen Prozesses in einem beliebigen Organ auftreten oder eine Folge einer erhöhten Durchlässigkeit des Gefäßes sind Wand.
Abhängig vom Zeitpunkt des Auftretens unterscheiden Fachärzte für Traumatologie und Orthopädie zwischen primärer, früher sekundärer und später sekundärer Blutung. Primäre Blutungen treten unmittelbar nach der Verletzung auf, frühe sekundäre Blutungen treten während oder nach einer Operation auf (z. B. als Folge des Abrutschens einer Ligatur von der Gefäßwand) und späte sekundäre Blutungen treten nach mehreren Tagen oder Wochen auf. Die Ursache einer späten Nachblutung ist eine Eiterung mit anschließender Schmelzung der Gefäßwand.
Blutungssymptome
Häufige Anzeichen einer Pathologie sind Schwindel, Schwäche, Kurzatmigkeit, extremer Durst, blasse Haut und Schleimhäute, verminderter Blutdruck, erhöhte Herzfrequenz (Tachykardie), Präsynkope und Ohnmacht. Die Schwere und Geschwindigkeit der Entwicklung dieser Symptome wird durch die Blutungsrate bestimmt. Akuter Blutverlust ist schwieriger zu tolerieren als chronischer Blutverlust, da der Körper im letzteren Fall Zeit hat, sich teilweise an die stattfindenden Veränderungen anzupassen.
Lokale Veränderungen hängen von den Merkmalen der Verletzung oder des pathologischen Prozesses und der Art der Blutung ab. Bei äußeren Blutungen liegt eine Verletzung der Hautintegrität vor. Wenn Blutungen aus dem Magen auftreten, kommt es zu Melena (teeriger, schwarzer, weicher Stuhl) und Erbrechen von verändertem dunklem Blut. Bei Speiseröhrenblutungen ist auch blutiges Erbrechen möglich, allerdings ist das Blut heller, rot und nicht dunkel. Blutungen aus dem Darm gehen mit Meläna einher, das charakteristische dunkle Erbrechen fehlt jedoch. Bei einer Lungenschädigung wird hell scharlachrotes, leicht schäumendes Blut ausgehustet. Blutungen aus dem Nierenbecken oder der Blase sind durch Hämaturie gekennzeichnet.
Versteckte Blutungen sind am gefährlichsten und am schwierigsten zu diagnostizieren; sie können nur durch indirekte Anzeichen identifiziert werden. Gleichzeitig komprimiert das in den Hohlräumen angesammelte Blut die inneren Organe und stört deren Funktion, was in manchen Fällen zur Entwicklung gefährlicher Komplikationen und zum Tod des Patienten führen kann. Der Hämothorax geht mit Atembeschwerden, Kurzatmigkeit und einer Abschwächung des Schlaggeräuschs im unteren Teil der Brust einher (bei Verwachsungen in der Pleurahöhle ist eine Dumpfheit im oberen oder mittleren Teil möglich). Beim Hämoperikard kommt es aufgrund der Kompression des Myokards zu einer Störung der Herzaktivität und es kann zu einem Herzstillstand kommen. Blutungen in die Bauchhöhle äußern sich in einer Aufblähung des Bauches und einem dumpfen Schlaggeräusch in den abfallenden Abschnitten. Bei Blutungen in die Schädelhöhle kommt es zu neurologischen Störungen.
Der Blutfluss über das Gefäßbett hinaus hat ausgeprägte negative Auswirkungen auf den gesamten Körper. Durch Blutungen nimmt das Blutvolumen ab. Dadurch lässt die Herztätigkeit nach, Organe und Gewebe erhalten weniger Sauerstoff. Bei längerem oder starkem Blutverlust entwickelt sich eine Anämie. Der Verlust eines erheblichen BCC-Volumens über einen kurzen Zeitraum führt zu einem traumatischen und hypovolämischen Schock. Es entwickelt sich eine Schocklunge, das Volumen der Nierenfiltration nimmt ab und es kommt zu Oligurie oder Anurie. In der Leber bilden sich Nekroseherde, es kann zu parenchymaler Gelbsucht kommen.
Arten von Blutungen
Blutungen aus Wunden
Erste Hilfe besteht aus Narkose und Ruhigstellung mit einer Schiene. Bei offenen Frakturen legen Sie einen sterilen Verband auf die Wunde an. Der Patient wird in die Notaufnahme oder Traumaabteilung gebracht. Zur Klärung der Diagnose wird eine Röntgenaufnahme des beschädigten Segments verordnet. Bei offenen Frakturen wird eine PSO durchgeführt; ansonsten hängt die Behandlungstaktik von der Art und dem Ort der Verletzung ab. Bei intraartikulären Frakturen mit Hämarthrose wird eine Gelenkpunktion durchgeführt. Im Falle eines traumatischen Schocks werden entsprechende Anti-Schock-Maßnahmen ergriffen.
Blutungen aus anderen Verletzungen
TBI kann durch versteckte Blutungen und Hämatombildung in der Schädelhöhle kompliziert werden. Gleichzeitig wird ein Bruch der Schädelknochen nicht immer beobachtet und Patienten fühlen sich in den ersten Stunden nach der Verletzung möglicherweise zufrieden, was die Diagnose erschwert. Bei geschlossenen Rippenfrakturen wird manchmal eine Schädigung der Pleura beobachtet, die mit inneren Blutungen und der Bildung eines Hämothorax einhergeht. Bei einem stumpfen Trauma der Bauchhöhle sind Blutungen aus der geschädigten Leber, Milz oder Hohlorganen (Magen, Darm) möglich. Blutungen aus parenchymalen Organen sind aufgrund des massiven Blutverlusts besonders gefährlich. Solche Verletzungen sind durch die schnelle Entwicklung eines Schocks gekennzeichnet; ohne sofortige qualifizierte Hilfe kommt es normalerweise zum Tod.
Verletzungen der Lendengegend können zu Blutergüssen oder einem Nierenriss führen. Im ersten Fall ist der Blutverlust unbedeutend, im zweiten Fall zeigt sich ein rasch zunehmender Blutverlust, begleitet von Schmerzen im Lendenbereich. Bei Prellungen im Unterbauch kann es zum Bruch der Harnröhre und Blase kommen.
Erste Hilfe bei allen inneren Blutungen traumatischer Natur besteht in der Schmerzlinderung, der Gewährleistung von Ruhe und der sofortigen Einlieferung des Patienten in eine spezialisierte medizinische Einrichtung. Institution. Der Patient wird mit angehobenen Beinen in eine horizontale Position gebracht. Tragen Sie Kälte (eine Blase oder ein Heizkissen mit Eis oder kaltem Wasser) auf den Bereich der vermuteten Blutung auf. Bei Verdacht auf eine Speiseröhren- oder Magenblutung darf der Patient weder essen noch trinken.
Wenn möglich, werden im präklinischen Stadium Anti-Schock-Maßnahmen durchgeführt und das Blutvolumen wieder aufgefüllt. Bei der Zulassung zum Medizinstudium. Die Einrichtung setzt die Infusionstherapie fort. Die Liste der diagnostischen Maßnahmen hängt von der Art der Verletzung ab. Bei TBI werden eine Konsultation mit einem Neurochirurgen, Schädelröntgen und EchoEG verordnet, bei Hämothorax eine Röntgenaufnahme des Brustkorbs
Parenchymblutung ist der Prozess einer Blutung in die Körperhöhle, also ins Innere. Dieses Phänomen kann mechanische Schäden oder bestimmte Formen von Krankheiten hervorrufen. Dieser Zustand kann für das Leben und die Gesundheit des Menschen gefährlich sein. Kommt es zu schweren inneren Blutungen, beispielsweise nach einem Autounfall, muss ein Patient operiert werden, um sein Leben zu retten.
Allgemeine Merkmale innerer Blutungen
Solche Blutungen treten auf, wenn das Gewebe innerer Organe verletzt wird. Die Diagnose dieser Erkrankung ist in der Regel sehr schwierig.
Am häufigsten treten Blutungen auf:
- aufgrund mechanischer Beschädigung;
- als Folge von Neoplasien;
- aufgrund einer schweren Erkrankung.
 Die Symptome können versteckt oder mild sein. Wenn Sie also die Entwicklung eines solchen Prozesses vermuten, sollten Sie sich sofort an einen Spezialisten wenden. Die medizinische Einrichtung führt eine umfassende Untersuchung durch, bei der die Ursache ermittelt und Vorhersagen getroffen werden.
Die Symptome können versteckt oder mild sein. Wenn Sie also die Entwicklung eines solchen Prozesses vermuten, sollten Sie sich sofort an einen Spezialisten wenden. Die medizinische Einrichtung führt eine umfassende Untersuchung durch, bei der die Ursache ermittelt und Vorhersagen getroffen werden.
Der tödliche Blutverlust beträgt bei einem Erwachsenen etwa 2,5 Liter. In diesem Fall wird eine Bluttransfusion durchgeführt, um das Leben der Person zu retten. Transfusionen werden während der Operation und einige Tage danach durchgeführt. Als Folge eines großen Blutverlusts werden ein langsamer Herzschlag, eine Abnahme der roten Blutkörperchen und anderer wichtiger Substanzen, aus denen das Blut besteht, beobachtet.
Der Allgemeinzustand der Person verschlechtert sich, es treten starke Schmerzen auf. Der Stoffwechselprozess wird gestört, der Körper beginnt zu leiden und starkem Stress ausgesetzt zu sein. Wenn Sie ein solches Problem haben, sollten Sie sofort einen Arzt aufsuchen.
Welche Organe können von diesem Problem betroffen sein?
Parenchymblutungen treten meist in folgenden Organen auf:
- Leber;
- Nieren;
- Lunge;
- Milz.
 Die Besonderheit dieser Organe besteht darin, dass sie aus dickem und durchblutetem Parenchym bestehen. Dies liegt daran, dass die Hauptfunktion der Organe darin besteht, Stoffe zu filtern, die der Körper nicht benötigt.
Die Besonderheit dieser Organe besteht darin, dass sie aus dickem und durchblutetem Parenchym bestehen. Dies liegt daran, dass die Hauptfunktion der Organe darin besteht, Stoffe zu filtern, die der Körper nicht benötigt.
Diese Art von Blutung kann auftreten:
- aufgrund mechanischer Schäden, bei denen es zu Geweberissen kam;
- aufgrund einer Organerkrankung, insbesondere aufgrund des Auftretens von Tumoren;
- aufgrund infektiöser Läsionen;
- als Folge einer Krebserkrankung.
Eine schlechte Blutgerinnung kann die Situation verschlimmern. Gefährdet sind Patienten, die unter einer schlechten Blutgerinnung leiden, da Blutungen nicht nur durch mechanische Schäden, sondern jederzeit auftreten können.
In diesem Fall kann der Blutverlust unbedeutend sein und der Gesundheit des Patienten keinen besonderen Schaden zufügen, in einem anderen Fall kann die Blutung so stark sein, dass sie ohne eine Notoperation nicht gestillt werden kann. Als Folge dieses Phänomens kommt es zu einem starken Rückgang des Gehalts an roten Blutkörperchen und Eisen im Blut, was zu Sauerstoffmangel führt.
Bei starken Blutungen kann es beim Patienten zu einem hämorrhagischen Schock kommen. Ein schneller Blutverlust führt zu Herzstillstand und Tod.
Zustandsgefahr
Parenchymblutungen sind eine lebensbedrohliche und gesundheitsgefährdende Erkrankung. Bei diesem Phänomen fließt Blut in das umliegende Gewebe, die Organhöhle und die Körperhöhle.
Basierend auf der Art der Blutung werden sie in folgende Typen unterteilt:
- venös;
- kapillar;
- arteriell
Der erste Typ entsteht bei einer Leberschädigung und zeichnet sich durch charakteristische klinische Manifestationen aus, die sich recht schnell zu entwickeln beginnen. Bei dieser Art von Blutung besteht eine hohe Wahrscheinlichkeit, einen hämorrhagischen Schock zu entwickeln.
 Der Kapillartyp entwickelt sich eher langsam, sodass sein Beginn oft übersehen wird. Das Blut fließt in kleinen Portionen ab, was zu einem starken Rückgang von Eisen und roten Blutkörperchen im Körper führt. Darüber hinaus entwickelt sich ein entzündlicher Prozess in der Bauchhöhle.
Der Kapillartyp entwickelt sich eher langsam, sodass sein Beginn oft übersehen wird. Das Blut fließt in kleinen Portionen ab, was zu einem starken Rückgang von Eisen und roten Blutkörperchen im Körper führt. Darüber hinaus entwickelt sich ein entzündlicher Prozess in der Bauchhöhle.
Die Gefahr der Erkrankung liegt darin, dass die Parenchymorgane nicht in der Lage sind, die Blutung selbstständig zu stoppen, was einen chirurgischen Eingriff erfordert. Die Unfähigkeit der Organe, den Prozess der Blutstillung sicherzustellen, ist auf ihre Struktur und das Fehlen von Krämpfen der Blutgefäße zurückzuführen, die in ihrem Gewebe verlaufen.
Dieser Zustand hat irreversible Folgen im Körper des Patienten. Die Person fühlt sich unwohl, schwach und schwindelig. Wenn der Blutverlust nicht rechtzeitig gestoppt wird, stirbt der Körper.
Klinische Manifestationen der Krankheit
Eine solche Blutung, die sich recht schnell entwickelt, macht sich sofort bemerkbar. Wenn die Blutung jedoch langsam verläuft, können klinische Manifestationen fehlen oder völlig unsichtbar sein.
Zu den Symptomen dieser Erkrankung gehören:
- schwere und schnelle Müdigkeit;
- Schwindel;
- ständiges Verlangen zu trinken;
- blasse Haut;
- Schüttelfrost;
- Druckabfall.
 Darüber hinaus gibt es je nach betroffenem Organ besondere klinische Manifestationen.
Darüber hinaus gibt es je nach betroffenem Organ besondere klinische Manifestationen.
Auf folgende Bedingungen ist besonders zu achten:
- Auswurf von Blut;
- akute Schmerzen in der Bauchhöhle;
- Veränderung der Urinfarbe;
- das Auftreten von Druck im Brustbereich;
- Dyspnoe.
Das Auftreten von Blutungen in der Lunge tritt häufig bei Rippenbrüchen auf, wenn scharfe Knochen das Gewebe der Atmungsorgane durchdringen. Und auch die Läsion kann durch Tuberkulose oder Onkologie verursacht werden.
Die Milz reißt am häufigsten aufgrund eines mechanischen Traumas (z. B. infolge eines Unfalls). In diesem Fall ist ein sofortiger chirurgischer Eingriff erforderlich; jede Verzögerung kann das Leben des Patienten kosten.
Die Nieren sind anfällig für Verletzungen, wenn Tumore komprimiert oder gerissen werden. In diesem Zustand verfärbt sich der Urin stark und es treten starke Schmerzen auf.
In jedem Fall erfordert die Erkrankung ein sofortiges Eingreifen durch Spezialisten. Wenn Symptome einer inneren Blutung beobachtet werden, sollten Sie sofort einen Krankenwagen rufen.
Erste Hilfe und Chirurgie

Zunächst sollten Sie auf folgende Erscheinungsformen achten:
- Vorhandensein von Bauchverletzungen;
- mechanische Beschädigung der Brust;
- Bildung von Hämatomen und Blutergüssen;
- stechender Schmerz im Bereich des geschädigten Organs;
- Schweiß;
- Schüttelfrost und Fieber;
- schneller Herzschlag;
- ein starker Druckabfall.
Wenn Sie die Entwicklung einer solchen Erkrankung vermuten, sollte der Patient so schnell wie möglich ins Krankenhaus gebracht werden, da ein solcher Prozess außerhalb des Krankenhauses nicht gestoppt werden kann.
Bevor die Ärzte eintreffen, müssen Sie:
- Legen Sie den Patienten hin und heben Sie die Beine an.
- Kühlen Sie den vermuteten Schadensbereich ab.
Wenn der Krankenwagen eintrifft, transportieren Spezialisten das Opfer ins Krankenhaus und verabreichen ihm Medikamente wie:
- Etamsylat;
- Vikasol;
- Aminocapronsäure.
 Medikamente stoppen die Blutung nicht, verbessern aber den Zustand des Patienten. Um den Druck aufrechtzuerhalten, werden Spezialisten damit beginnen, eine spezielle Lösung intravenös zu verabreichen.
Medikamente stoppen die Blutung nicht, verbessern aber den Zustand des Patienten. Um den Druck aufrechtzuerhalten, werden Spezialisten damit beginnen, eine spezielle Lösung intravenös zu verabreichen.
Sobald der Patient im Krankenhaus eingeliefert wird, wird er sofort in den Operationssaal gebracht, wo Notfalleingriffe durchgeführt werden.
Vor der Durchführung einer Operation werden im Vorfeld folgende Maßnahmen ergriffen:
- Allgemeine Tests.
- Ultraschall (Ultraschalluntersuchung).
- Röntgen.
Liegen alle Tests im Normbereich, führen die Ärzte eine Notoperation durch. Andernfalls wird eine diagnostische Laparoskopie durchgeführt.
Es gibt verschiedene Möglichkeiten, eine solche Blutung zu stoppen, darunter:

- Trocknen mit einem speziellen Schwamm;
- Säumen der Drüse;
- Amputation des betroffenen Teils;
- Elektrokoagulation;
- Nähen mit Spezialnähten.
Während der Operation wird eine Bluttransfusion durchgeführt, und dieser Vorgang wird auch während des Genesungsprozesses mehrmals durchgeführt. Darüber hinaus wird Kochsalzlösung infundiert und eine Erhaltungstherapie durchgeführt, um die Entwicklung eines DIC-Syndroms (disseminierte intravaskuläre Koagulation) und eines Multiorganversagens zu verhindern.
Eine solche Blutung stellt in der Regel eine Gefahr für das Leben des Patienten dar und kann daher nicht hinausgezögert werden. Je früher die Operation durchgeführt wird, desto besser ist das Ergebnis. Mit einer erfolgreichen Operation kann das Leben des Patienten gerettet werden.
Kontaktaufnahme mit einer medizinischen Einrichtung
Sobald das Opfer in eine medizinische Einrichtung gebracht wird, beginnen die Spezialisten mit der Durchführung der folgenden Aktivitäten:
- Untersuchen Sie den Patienten auf stumpfe oder scharfe Verletzungen.
- Überprüfen Sie, ob eine Infektionskrankheit vorliegt.
- Absolvieren von Tests für die Onkologie.
- Äußere Untersuchung und Palpation.
- Messung grundlegender Parameter wie Puls, Druck, Temperatur.
Nach der Durchführung eines chirurgischen Eingriffs (einer Methode zur Stillung von Parenchymblutungen) muss sich der Patient einer Langzeitbehandlung im Krankenhaus unterziehen. Selbst chirurgische Eingriffe können die Entwicklung dieses Prozesses nicht immer stoppen. Dies liegt daran, dass die Organe eine spezifische Struktur mit einer sehr „feinen“ Struktur haben.
Während des Genesungsprozesses erhält der Patient ständig Blut-, Plasma- und Blutplättchentransfusionen. Kann das Organ nicht genäht werden, erfolgt eine vollständige oder teilweise Amputation. Die Aufgabe von Spezialisten besteht darin, zu verhindern, dass der Patient einen Schock durch großen Blutverlust erleidet. Dazu wird ein Verfahren zur Wiederherstellung der Durchblutung durchgeführt.
Besonders gefährlich sind Fälle, in denen eine gemischte innere Blutung auftritt. In diesem Fall führt die mangelnde medizinische Versorgung zum Tod einer Person.
Tritt als Folge einer Verletzung der Gefäßintegrität aufgrund von Verletzungen, eitrigem Schmelzen, erhöhtem Blutdruck und atmosphärischem Druck auf.
Unter Berücksichtigung der Zeit wird unterschieden: a) Primärblutung, die unmittelbar nach einer Schädigung oder Verletzung beginnt; b) frühe Nachblutung, die in den ersten Stunden und Tagen nach der Verletzung auftritt (vor der Entwicklung einer Infektion in der Wunde). Häufiger entstehen sie durch die Ausstoßung eines Blutgerinnsels durch den Blutfluss, wenn der intravaskuläre Druck ansteigt oder ein Gefäßkrampf nachlässt; c) späte Nachblutung, die jederzeit nach der Entwicklung einer Infektion in der Wunde beginnen kann. Sie gehen mit dem eitrigen Schmelzen eines Blutgerinnsels in einem beschädigten Gefäß oder dessen Wand einher und stellen eine Gefahr dar: Es ist notwendig, einen Patienten mit beschädigten großen Gefäßen sorgfältig zu überwachen und immer Blutsperren am Krankenbett bereitzuhalten!
Je nach Schweregrad und daraus resultierendem Blutverlust (akute Anämie) werden vier Blutverlustgrade unterschieden. 1. Grad – der Allgemeinzustand des Patienten ist zufriedenstellend, der Puls ist leicht erhöht, es ist ausreichend Füllung vorhanden, der Blutdruck (BP) ist normal, der Hämoglobingehalt liegt über 8 g%, es besteht kein Defizit an zirkulierendem Blutvolumen (CBV). mehr als 5 %. II. Grad – mäßiger Zustand, Puls – häufig, Blutdruck auf 80 mm Hg reduziert. Art. beträgt der Hämoglobingehalt bis zu 8 g %, der BCC-Mangel erreicht 15 %. Grad III - ernster Zustand, Puls - fadenförmig, Blutdruck - bis zu 60 mm Hg. Kunst. Art., Hämoglobingehalt – bis zu 5 g %, BCC-Mangel – 30 %. Grad IV – der Zustand grenzt an Agonie, Puls und Blutdruck werden nicht bestimmt, der Hämoglobingehalt beträgt weniger als 5 g %, der BCC-Mangel übersteigt 30 %.
Symptome und Verlauf
Arterielle Blutung.
Das Blut wird in einem Strahl ausgestoßen, oft stoßartig (pulsierend), seine Farbe ist leuchtend rot. Äußere arterielle Blutungen sind am schwerwiegendsten und führen schnell zu einer akuten Anämie: zunehmende Blässe, schneller und kleiner Puls, fortschreitender Blutdruckabfall, Schwindel, Verdunkelung der Augen, Übelkeit, Erbrechen, Ohnmacht. Diese Blutung des Gehirns führt zum Tod aufgrund von Sauerstoffmangel, einer Beeinträchtigung der Gehirnfunktion und des Herz-Kreislauf-Systems.
Venöse Blutung.
Das Blut hat eine dunkle Farbe und fließt kontinuierlich und gleichmäßig. Äußere venöse Blutungen sind durch einen langsamen Blutfluss gekennzeichnet. Bei Verletzungen großer Venen mit erhöhtem intravenösen Druck, häufig aufgrund einer Abflussbehinderung, kann das Blut in einem Strom abfließen, der jedoch normalerweise nicht pulsiert. In seltenen Fällen ist eine leichte Pulsation möglich, da eine Pulswelle von einer Arterie übertragen wird, die neben der beschädigten Vene verläuft.
Gefährlich ist eine Verletzung großer Venen durch die Entstehung einer Luftembolie von Hirngefäßen oder Herzgefäßen: Im Moment der Inhalation entsteht in diesen Venen ein Unterdruck.
Kapillare Blutung.
Einzelne blutende Gefäße sind nicht sichtbar, das Blut sickert wie aus einem Schwamm heraus. Farblich liegt es an der Grenze zwischen arteriell und venös. Die Kapillarblutung hört schnell von selbst auf und ist nur bei verminderter Blutgerinnung (Hämophilie, Lebererkrankung, Sepsis) von Bedeutung.
Parenchymblutung.
Es ist besonders gefährlich und kann sehr schwer zu stoppen sein. Aufgrund der Fülle an Blutgefäßen in den inneren Organen blutet die gesamte Wundoberfläche. Blutungen mit gemischten Verletzungen kleiner Arterien, Venen und Kapillaren innerer Parenchymorgane (Leber, Milz, Lunge, Nieren) können sehr stark und langanhaltend sein.
Allgemeine Symptome
sind für alle Arten von Blutungen gleich, auch für innere. Sie äußern sich mit erheblichem Blutverlust als akute Anämie.
Lokale Schilder sind unterschiedlich.
Bei Blutungen in die Schädelhöhle kommt es zu Symptomen einer Hirnkompression. Blutungen in die Pleurahöhle (Hämothorax) gehen mit einer Kompression der Lunge auf der betroffenen Seite einher, was zu Atemnot führt;
Es kommt auch zu einer Einschränkung der Atembewegungen der Brust, einer Abschwächung des Zitterns und der Atemgeräusche auf der Seite der Blutansammlung. Eine diagnostische Punktion des Brustkorbs erkennt das Vorhandensein von Blut in der Pleurahöhle.
Blutansammlung in der Bauchhöhle (Hämoperitopeum)
tritt bei subkutanen Rupturen parenchymaler Organe (Milz, Leber etc.), Ruptur eines Eileiters während der Eileiterschwangerschaft, Verletzungen der Bauchorgane etc. auf und äußert sich durch Symptome einer peritonealen Reizung (Schmerzen, Verspannungen der Bauchmuskulatur, Übelkeit). , Erbrechen usw.
Bei Blutungen in die Herzbeutelhöhle (Hämoperikard)
eine Vergrößerung des Gelenkvolumens, starke Schmerzen bei Bewegung und Palpation, Einschränkung der Beweglichkeit, ein Fluktuationssymptom, festgestellt in Gelenken, die nicht von Muskeln bedeckt sind. Eine Blutung im Kniegelenk ist durch eine Vorwölbung der Kniescheibe gekennzeichnet. Die Diagnose wird durch Punktion der Gelenkhöhle und Blutentnahme gesichert.
Die Symptome eines interstitiellen Hämatoms hängen von seiner Lage, seiner Größe und dem Zustand des Blutes ab, das in das Gewebe gelangt ist (Flüssigkeit, Blutgerinnsel). Meist kommt es zu einer zunehmenden Schwellung, einem Verschwinden des Pulses in den peripheren Gefäßen des Hämatoms, einer Zyanose oder einer starken Blässe der Haut, die kalt wird, d. h.
Ischämiephänomene. Die Patienten klagen über starke Schmerzen. Bei der Palpation wird ein Wellensymptom beobachtet, wenn das Blut im Hämatom flüssig ist, und ein Pulsieren der Schwellung, wenn seine Höhle mit dem Lumen einer großen Arterie kommuniziert. Interstitielle Hämatome treten häufiger auf, wenn die Hauptgefäße der Extremitäten geschädigt sind.
Das resultierende Hämatom komprimiert die Venen und intakten Arterienstämme, was manchmal zur Entwicklung einer ischämischen Gangrän der Extremität führt, wenn nicht rechtzeitig chirurgische Hilfe geleistet wird.
Erkennung. Bei kleineren Blutungen (innerlich oder versteckt) greifen sie auf Punktionen (des Gelenks, der Pleurahöhle, des Perikards) zurück. Endoskopische Untersuchungen und Röntgenuntersuchungen sind eine große Hilfe bei der Diagnose. Weit verbreitet sind: Bronchoskopie, Thorakoskopie, Ösophagoskopie, Gastroskopie, Duodenoskopie, Sigmoidoskopie, Koloskopie, Laparoskopie, Zystoskopie.
Mit der Radioisotopenmethode können innere Blutungen untersucht werden. Das Radionuklid wird intravenös verabreicht und reichert sich normalerweise in der Leber an, wo es von retikuloendothelialen Zellen absorbiert wird und nach 15–20 Minuten aus dem Blutkreislauf verschwindet. In der Pathologie wird es zusammen mit sprudelndem Blut im Gewebe oder in der Höhle gefunden.
Bei versteckten Blutungen im Magen-Darm-Trakt kommt ein Benzidintest zum Einsatz.
In einen geschlossenen Hohlraum gegossenes Blut kann Gehirn, Herz, Lunge usw. komprimieren, deren Aktivität stören und eine direkte Lebensgefahr darstellen. Blutungen, die die Gefäße komprimieren, die das Gewebe versorgen, führen manchmal zu einer Nekrose der Extremität.
Das in einem Gefäß zirkulierende Blut wirkt größtenteils bakterizid, während das in Gewebe und Hohlräume fließende Blut einen guten Nährboden für Mikroben darstellt. Daher besteht bei inneren oder interstitiellen Blutansammlungen immer die Möglichkeit einer Infektion. So verursacht die Entwicklung einer pyogenen Mikroflora bei Hämothorax eine eitrige Pleuritis und bei Hämarthrose eine eitrige Arthritis.
Ohne ärztliche Hilfe kann die Blutung spontan enden oder zur Ausblutung und zum Tod durch Gehirnanämie und beeinträchtigte Herz-Kreislauf-Aktivität führen.
Spontaner Blutstillstand. Tritt als Folge eines Krampfes eines Blutgefäßes und der Bildung eines Blutgerinnsels in seinem Lumen auf, was durch einen Blutdruckabfall während der Blutung begünstigt wird.
Wenn dann keine eitrige Infektion in der Höhle (Pleuralhöhle, Bauchhöhle usw.) entsteht, wird das Blut zerstört und absorbiert. Bei einem interstitiellen Hämatom an den Extremitäten wird durch den Verschluss des beschädigten Gefäßes durch einen Thrombus die Blutzirkulation in der Regel über die Kollateralgefäße wiederhergestellt und das Hämatom kann sich allmählich auflösen. Aufgrund einer reaktiven Entzündung bildet sich häufig eine Bindegewebskapsel um die Blutansammlung herum, d.h.
Es entsteht eine Blutzyste. Normalerweise bilden sich um die Kapsel herum Narben und Verwachsungen, und in der Kapsel selbst lagern sich Kalziumsalze ab.
Mechanismen zur Kompensation von Blutverlusten: Das Ausmaß und die Geschwindigkeit des Blutverlusts, das Alter des Patienten, der Allgemeinzustand des Körpers und des Herz-Kreislauf-Systems sind für den Ausgang einer Blutung von großer Bedeutung.
Starke (massive) arterielle Blutungen führen so schnell zu einer akuten Anämie, dass die Mechanismen zum Ausgleich des Blutverlusts keine Zeit haben, sich zu entwickeln.
Und selbst leichte Blutungen sind die Todesursache des Patienten.
Die Hauptaufgabe der Wiederherstellung des Blutverlusts liegt beim Herz-Kreislauf-System. Daher sind im Alter, wenn Herz und Blutgefäße nicht mehr über ausreichende Reserven verfügen, schlechtere Folgen zu beobachten. Sklerose, organische Defekte und Funktionsstörungen der Herztätigkeit sind sehr ungünstige Aspekte. Kleine Kinder vertragen einen Blutverlust nicht gut, da sie noch nicht alle Kompensationsmechanismen entwickelt haben. Dabei spielen die biochemischen Eigenschaften des Blutes, insbesondere der Zustand des Gerinnungssystems, eine wichtige Rolle. Bei Verstößen, beispielsweise bei Hämophilie-Patienten auf der Straße, kann bereits eine kleine Verletzung zu akuter Anämie und zum Tod des Opfers führen.
Methoden zur vorübergehenden Blutstillung:
ein Glied heben
Es wird verwendet, um arterielle Blutungen an Gliedmaßen, Hals und Kopf vorübergehend zu stoppen. Der Druck wird oberhalb der Blutungsstelle ausgeübt, wo keine großen Muskelmassen vorhanden sind, die Arterie nicht sehr tief liegt und gegen den Knochen gedrückt werden kann. Das Pressen erfolgt an bestimmten Stellen. Die wichtigsten davon sind: die Leistenfalte – für die Oberschenkelarterie, die Kniekehlenregion – für die Beinarterie, das Ellenbogengelenk – für die Oberarmarterie in der Ellenbogenbeuge, die Achselregion und die Innenfläche des Bizeps Muskel – für die Arterie des Arms; am Hals am inneren Rand des Sternoklavikularmuskels, nahe seiner Mitte - für die Halsschlagader, indem man sie mit einem Finger auf den Querfortsatz des Halswirbels VI drückt. Die Arteria subclavia wird komprimiert und drückt sie gegen eine Rippe an einem Punkt oberhalb des Schlüsselbeins, unmittelbar außerhalb der Befestigungsstelle des M. sternocleidomastoideus am Manubrium des Brustbeins. Die Arteria axillaris (Achselhöhle) kann komprimiert werden, indem man sie in der Achselhöhle gegen den Oberarmkopf drückt. Die Arteria brachialis wird am Innenrand des Bizepsmuskels gegen die Innenfläche des Oberarmknochens gedrückt.
Die Oberschenkelarterie lässt sich am einfachsten komprimieren, indem man sie an einem Punkt unmittelbar unterhalb des Pupart-Bandes (im Leistenbereich) in der Mitte des Abstands zwischen der vorderen oberen Darmbeinachse und der Symphyse (interpubular) gegen den horizontalen Ast des Schambeins drückt Knochen).
Indem Sie das Gefäß mit dem Finger zusammendrücken
Manchmal ist es möglich, die Blutung vorübergehend zu stoppen und das Opfer in die chirurgische Abteilung zu transportieren. Wenn ein Gefäß mit dem Finger gedrückt wird, werden häufig auch große Nervenstämme in der Nähe komprimiert, was zu starken Schmerzen führt. Mit dieser Methode ist es unmöglich, Blutungen für längere Zeit zu stoppen.
Anlegen eines Tourniquets.
Das angehobene Glied wird 2-3 Mal über der Verletzungsstelle mit einem stark gedehnten Tourniquet umgeben und anschließend an eine Kette gebunden oder gehäkelt.
Um ein Einklemmen der Haut zu vermeiden, legen Sie ein Handtuch unter das Tourniquet. Bei korrekter Anwendung des Tourniquets stoppt die arterielle Blutung sofort, der Puls verschwindet und die Extremität wird blass (wachsartiges Aussehen). Zu festes Anziehen kann zu Lähmungen und Nekrosen der Extremität führen. Ein lockeres Tourniquet komprimiert nur die Venen, was zu Blutstau in der Extremität und vermehrten Blutungen führt. Wenn nur Venen verletzt werden, ist ein Tourniquet in der Regel nicht erforderlich, da die Blutung durch Anlegen eines Druckverbandes, Hochlagern der Extremität und Verbesserung der Drainage kontrolliert werden kann.
Nachteile der Anwendung eines Tourniquets: 1. Kompression nicht nur der Arterien, sondern auch der Nervenstämme, was zu Paresen führen kann. 2. Die Unterbrechung der Blutzirkulation im Gewebe verringert deren Widerstandsfähigkeit gegen Infektionen und schafft günstige Bedingungen für die Entwicklung von anaerober Gangrän. 3. Aufgrund der Gefahr einer Nekrose darf ein Tourniquet nicht länger als 2 Stunden an einer Extremität belassen werden. Daher sollte die Begleitperson des Patienten über den Zeitpunkt der Anlage des Tourniquets informiert werden.
Um die Nebenwirkungen zu reduzieren, empfiehlt es sich, das Tourniquet nach einer Stunde für einige Minuten zu lockern (falls die Blutung nicht erneut auftritt) und es dann wieder festzuziehen. Dies verbessert die Ernährung des Gewebes und erhöht seine Widerstandskraft, was besonders beim Transport von Opfern in der kalten Jahreszeit (insbesondere im Winter) wichtig ist.
Es wird nicht empfohlen, bei einer akuten chirurgischen Infektion oder bei Gefäßschäden (Arteriosklerose, Thrombophlebitis usw.) ein Tourniquet an Gliedmaßen anzulegen, da dies zur Ausbreitung des Prozesses oder zur Entwicklung einer Embolie beitragen kann.
Zusätzlich zur arteriellen Blutsperre wird bei Blutungen aus großen Unterhautvenen manchmal auch eine sogenannte venöse Blutsperre angelegt. Es wird unterhalb der Stelle der Gefäßschädigung mit einer Kraft angewendet, die nur eine Kompression der oberflächlichen Venen bewirkt, und zwar über einen Zeitraum von bis zu sechs Stunden.
Eine solche Blutsperre wird auch für andere Zwecke verwendet (Blutablagerung in den Extremitäten beim Aderlass etc.)
Verdrehung (Einschnürung). Wenn kein spezielles Tourniquet vorhanden ist, können Sie improvisiertes Material verwenden, beispielsweise einen Schal.
Methoden zur definitiven Blutstillung werden in vier Gruppen eingeteilt: 1) mechanisch, 2) thermisch, 3) chemisch und 4) biologisch. Bei ausgedehnten Wunden und starken Blutungen kann es erforderlich sein, mehrere Methoden gleichzeitig oder nacheinander in verschiedenen Kombinationen anzuwenden. Daneben werden Maßnahmen zur Bekämpfung einer akuten Anämie ergriffen (Bluttransfusionen oder Blutersatzlösungen, intravenöse Gabe von Glukoselösungen, isotonische Kochsalzlösung etc.). Um innere Blutungen zu stoppen, greifen sie oft auf eine Operation zurück (Transsektion, Thorakotomie, Kraniotomie usw.).
Aufmerksamkeit! Die medizinische Enzyklopädie dient auf der Website nur zu Informationszwecken und ist kein Leitfaden für die Selbstmedikation.
- Pozvonok.Ru ist nicht verantwortlich für mögliche Folgen aus der Nutzung der in diesem Abschnitt bereitgestellten Informationen. Die Behandlung muss ärztlich verordnet werden!
- Alles, was Sie bei uns kaufen können, können Sie über diesen Link im Online-Shop einsehen. Bitte rufen Sie uns nicht an, wenn Sie Artikel kaufen möchten, die nicht im Online-Shop verfügbar sind.
A) ANATOMISCHE KLASSIFIZIERUNG
Basierend auf der Art des blutenden Gefäßes werden Blutungen in arterielle, venöse, arteriovenöse, kapillare und parenchymale Blutungen unterteilt.
Arterielle Blutung. Blutung aus einer beschädigten Arterie. Das Blut fließt schnell, unter Druck, oft in einem pulsierenden Strahl, manchmal auch sprudelnd heraus. Das Blut ist leuchtend scharlachrot. Die Blutverlustrate ist recht hoch. Das Volumen des Blutverlusts wird durch den Durchmesser des Gefäßes und die Art der Verletzung (lateral, vollständig usw.) bestimmt.
Bei starker (starker) arterieller Blutung befindet sich die Wunde in der Projektion einer großen Arterie; Das sprudelnde Blut ist leuchtend rot (scharlachrot) und schlägt in einem stark pulsierenden Strom. Aufgrund von Bluthochdruck kommt es in der Regel nicht von selbst zum Stillstand der Blutung. Eine Schädigung der Hauptarterie ist gefährlich, sowohl aufgrund des schnell fortschreitenden Blutverlusts als auch aufgrund der Ischämie des Gewebes, das sie mit Blut versorgen muss. Die Blutverlustrate ist hoch, was die Entwicklung von Kompensationsmechanismen oft nicht zulässt und schnell zum Tod führen kann.
Venöse Blutung. Blutung aus einer beschädigten Vene. Gleichmäßiger Blutfluss von dunkler Kirschfarbe. Die Blutverlustrate ist geringer als bei arteriellen Blutungen, kann aber bei einem großen Durchmesser der geschädigten Vene sehr groß sein. Nur wenn die beschädigte Vene neben einer großen Arterie liegt, kann aufgrund der Übertragungspulsation ein pulsierender Strahl beobachtet werden. Bei Blutungen aus den Halsvenen müssen Sie sich an die Gefahr einer Luftembolie erinnern. Wenn große Venen der oberen Körperhälfte geschädigt sind, kann das Blut in einem intermittierenden Strom synchron zur Atmung (aufgrund der Saugwirkung des Brustkorbs) und nicht zum Puls ausfließen.
Es gibt erhebliche klinische Unterschiede bei Blutungen, wenn die tiefen (großen, Hauptvenen) und oberflächlichen (subkutanen) Venen geschädigt sind. Blutungen aufgrund einer Schädigung der Hauptvenen sind nicht weniger und manchmal sogar gefährlicher als arterielle Blutungen, da sie schnell zu einem Druckabfall an der Mündung der Hohlvene führen, der mit einer Abnahme der Herzkraft einhergeht Kontraktionen. Solche Blutungen können zu einer Luftembolie führen, die besonders häufig bei einer Schädigung der Halsvenen oder einer intraoperativen Schädigung der Hohlvene auftritt. Venen haben im Gegensatz zu Arterien eine unterentwickelte Muskelschicht und die Blutverlustrate wird aufgrund von Gefäßkrämpfen kaum verringert.
Blutungen aus geschädigten Stammvenen sind in der Regel weniger gefährlich, da die Blutverlustrate deutlich geringer ist und praktisch keine Gefahr einer Luftembolie besteht.
Kapillare Blutung. Blutung aus Kapillaren, bei der Blut gleichmäßig aus der gesamten Oberfläche des geschädigten Gewebes austritt. Diese Blutung wird durch Schäden an Kapillaren und anderen Mikrogefäßen verursacht. In diesem Fall blutet in der Regel die gesamte Wundoberfläche, die nach dem Trocknen wieder mit Blut bedeckt wird. Eine solche Blutung wird beobachtet, wenn vaskularisiertes Gewebe beschädigt ist (nur wenige Gewebe haben keine eigenen Gefäße: Knorpel, Hornhaut, Dura mater). Kapillarblutungen hören in der Regel von selbst auf.
Von klinischer Bedeutung sind Kapillarblutungen bei großflächiger Wundoberfläche, Störungen des Blutgerinnungssystems und Schäden an gut versorgtem Gewebe.
Arteriovenöse Blutung. Bei gleichzeitiger arterieller und venöser Blutung. Besonders häufig kommt es zu einer kombinierten Schädigung einer benachbarten Arterie und Vene als Teil eines neurovaskulären Bündels. Das klinische Bild besteht aus einer Kombination von Symptomen verschiedener Blutungsarten, und in der Erste-Hilfe-Phase ist es nicht immer möglich, die Quelle und Art der Blutung zuverlässig zu bestimmen.
Parenchymblutung. Blutung aus dem Parenchym eines inneren Organs. Es wird beobachtet, wenn parenchymale Organe geschädigt sind: Leber, Milz, Nieren, Lunge, Bauchspeicheldrüse. Eine solche Blutung hört in der Regel nicht von alleine auf. Da die aufgeführten Organe überwiegend aus Parenchym bestehen, werden sie als parenchymatös bezeichnet. Blutungen bei Beschädigung werden als Parenchymblutung bezeichnet .
B) NACH DEM ERSCHEINUNGSMECHANISMUS
Abhängig von der Ursache, die zum Blutaustritt aus dem Gefäßbett geführt hat, werden zwei Arten von Blutungen unterschieden:
Physiologische Blutung bei Frauen.
Pathologische Blutung- alle anderen.
Pathologische Blutungen werden nach ihrer Entstehung unterteilt in
- traumatisch verursacht durch mechanische Beschädigung der Gefäßwand (auch während einer Operation) und
- nicht traumatisch verbunden mit pathologischen Veränderungen im Gefäßsystem (mit Neubildungen, Entzündungen, erhöhter Durchlässigkeit der Gefäßwand, Schädigung durch ionisierende Strahlung etc.).
Ursachen von Blutungen kann unterschiedlich sein:
mechanische Beschädigung der Gefäßwand : Gefäßverletzung bei offener Verletzung oder Gefäßruptur bei geschlossener Verletzung;
Zerstörung (Zerstörung) der Gefäßwand während eines pathologischen Prozesses : Ulzeration von atherosklerotischem Plaque, zerstörerischer Prozess im Gewebe (Herd einer eitrigen Entzündung, Magengeschwür, zerfallender Tumor);
erhöhte Durchlässigkeit der Gefäßwand (bei Vergiftung des Körpers, Sepsis, Vitaminmangel C), Dies führt dazu, dass Blut durch die Wände der Blutgefäße austritt.
Blutgerinnungsstörung ( mit Hämophilie, Thrombozytopenie, disseminierter intravaskulärer Gerinnung, Überdosierung von Antikoagulanzien, Choleämie) ist an sich nicht die Ursache für Blutungen. Es verhindert jedoch, dass die Blutung stoppt und trägt zur Entwicklung längerer Blutungen und massivem Blutverlust bei.
Lesen Sie mehr über die Ursachen von Blutungen
Traumatische Blutung - Blutungen, die durch eine Verletzung der Integrität von Blutgefäßen aufgrund einer Verletzung (Wunde, Bruch der Gefäßwand oder des Herzens) verursacht werden, einschließlichchirurgische Blutung (während der Operation).
Diese Läsionen (Verletzungen) können offen sein, bei dem Blut durch den Wundkanal abfließt, oder geschlossen. Beispielsweise können bei geschlossenen Frakturen Blutgefäße durch Knochenfragmente reißen. Auch traumatische Brüche innerer Organe, Muskeln und anderer anatomischer Formationen führen bei geschlossenen Verletzungen zur Entstehung innerer Blutungen.
Geschlossene Gefäßverletzungen stellen eine große Gefahr dar, da Schwierigkeiten bei der Erkennung häufig zu Diagnosefehlern und vorzeitiger Hilfeleistung führen. In diesem Fall können Blutungen in der Körperhöhle sowie retroperitoneale und intermuskuläre Hämatome einen erheblichen Blutverlust verursachen und zu einer schweren akuten Hypovolämie und einem hämorrhagischen Schock führen.
Nichttraumatische Blutung - Hierbei handelt es sich um Blutungen, die durch pathologische Veränderungen der Wände von Blutgefäßen oder des Herzens verursacht werden.
Je nach Entstehungsmechanismus werden sie unterschieden
- Blutung aus Bruch(Hämorrhagie pro Rhexin),
- Blutungen durch Korrosion(Hämorrhagie pro Diabrosin – arrosive Blutung,
- Blutungen durch Leckage(Hämorrhagie per Diapedesin) mit erhöhter Durchlässigkeit der Gefäßwand.
Ruptur einer krankhaft veränderten Gefäß- oder Herzwand.
Bei Aneurysma eines Gefäßes oder Herzens, Hämorrhoiden, Krampfadern, Myokardinfarkt, sklerotischen Veränderungen in den Arterien, Eileiterschwangerschaft der Eileiter usw. Der Bruch der Gefäß- oder Herzwand wird durch einen Anstieg des Blutdrucks begünstigt.
Diesbezüglich können wir gesondert hervorheben stellvertretende Blutung– Blutungen aus kleinen Gefäßen der Schleimhaut der Nasenwände, verursacht durch übermäßigen Blutdruck, beispielsweise während einer hypertensiven Krise. Oder Blutungen aus sekundären Hämorrhoiden, die durch einen erhöhten Druck in der Pfortader (portale Hypertonie) verursacht werden, meist mit Leberzirrhose.
Korrosion (Arrosion) der Gefäßwand .
- Blutung durch einen Defekt in der Gefäßwand, der infolge eines pathologischen Prozesses (eitrig-nekrotisch, Tumor usw.) entstanden ist.
Arrosive (arrosive) Blutung entsteht
Wenn die Gefäßwand korrodiert (zerstört) ist (wenn die Gefäßwand mit einem bösartigen Tumor wächst und sich auflöst – Zerstörung des Tumors);
Mit Nekrose, einschließlich ulzerativem Prozess;
Mit käsiger Nekrose in der Wand der Tuberkulosehöhle;
Bei destruktiver Entzündung, einschließlich eitriger Entzündung, kann es zu einem Schmelzen der Gefäßwand an der Entzündungsquelle kommen;
Bei enzymatischer Aufschmelzung der Gefäßwand mit Pankreassaft, der Proteasen, Lipasen, Amylasen bei Pankreasnekrose etc. enthält.
Erhöhte Durchlässigkeit mikrovaskulärer Wände.
Diapedetische Blutung ( aufgrund erhöhter Durchlässigkeit der Gefäßwände) entsteht durch Blutaustritt aus Mikrogefäßen (Arteriolen, Kapillaren und Venolen). Eine Erhöhung der Durchlässigkeit der Gefäßwand wird bei hämorrhagischer Diathese, einschließlich systemischer Vaskulitis, Vitaminmangel (insbesondere Vitamin C-Mangel), Urämie, Sepsis, Scharlach, anderen infektiösen und infektiös-allergischen Erkrankungen sowie Benzol- und Phosphorvergiftungen beobachtet .
Der Zustand des Blutgerinnungssystems spielt bei der Blutungsentstehung eine gewisse Rolle. Verletzung des Thrombusbildungsprozesses an sich führt nicht zu Blutungen und ist nicht deren Ursache, verschlimmert die Situation jedoch erheblich. Beispielsweise führt eine Schädigung einer kleinen Vene in der Regel nicht zu einer sichtbaren Blutung, da das System der spontanen Blutstillung ausgelöst wird. Wenn jedoch der Zustand des Gerinnungssystems beeinträchtigt ist, kann jede noch so kleine Verletzung zu einer tödlichen Blutung führen . Die bekanntesten Erkrankungen, die die Blutgerinnung beeinträchtigen, sind Hämophilie und Morbus Werlhof. Auch das disseminierte intravasale Gerinnungssyndrom und die Choleämie führen zu einer verminderten Blutgerinnung. Häufig kommt es zu einer Abnahme der Blutgerinnung medizinischen Ursprungs, die bei der Anwendung indirekter Antikoagulanzien auftritt, die die Synthese der Blutgerinnungsfaktoren VII, IX, X in der Leber stören; direkte Antikoagulanzien (zum Beispiel Heparin); Thrombolytika (z. B. Streptase, Streptokinase, Urokinase, Streptolyase usw.) sowie nichtsteroidale entzündungshemmende Arzneimittel (z. B. Acetylsalicylsäure, Butadion usw.), die die Thrombozytenfunktion stören.
BlutungUndNess- Neigung zu länger anhaltenden Blutungen geringer Intensität; beobachtet, wenn eine Verletzung des Blutgerinnungsmechanismus und (oder) eine Erhöhung der Durchlässigkeit der Gefäßwand vorliegt.
Hämorrhagische Diathese ist ein Zustand, der durch vermehrte Blutungen, eine Tendenz zu längeren Blutungen, die bei Blutgerinnungsstörungen und (oder) erhöhter Durchlässigkeit der Gefäßwand beobachtet wird, gekennzeichnet ist.
Das griechische Wort Diathese bedeutet eine Neigung oder Veranlagung zu etwas, beispielsweise zu bestimmten Krankheiten oder unangemessenen Reaktionen auf gewöhnliche Reize.
C) IN BEZUG AUF DIE EXTERNE UMGEBUNG
Alle Blutungen werden in drei Haupttypen unterteilt: äußere, innere und gemischte. Es gibt auch verschiedene Kombinationen dieser Blutungsarten bei einem Patienten.
ICH. Äußere Blutungen tritt von einer Wunde (oder von einem trophischen Hautgeschwür) direkt in die äußere Umgebung, nach außen, auf die Körperoberfläche auf.
IIMischblutung e – hierbei handelt es sich um eine Blutung in das Lumen eines Hohlorgans, das über die natürlichen Öffnungen des Körpers mit der Außenumgebung kommuniziert. Bei gemischten Blutungen sammelt sich das Blut zunächst in Hohlräumen an, die (normalerweise) mit der äußeren Umgebung kommunizieren, und wird dann durch die natürlichen Öffnungen des Körpers unverändert oder verändert ausgeschieden. Ein typisches Beispiel ist eine Blutung in das Lumen des Magen-Darm-Trakts: Bei Magenblutungen staut sich zunächst Blut im Magen und wird dann in Form von blutigem Erbrechen freigesetzt; Erbrechen von „Kaffeesatz“ ist möglich (Hämoglobin unter dem Einfluss von Salzsäure). wird in schwarze Salzsäure (Hämatin) umgewandelt) und (oder) blutiger Stuhl, oft schwarz (Meläna). Neben Blutungen in das Lumen des Magen-Darm-Trakts können Blutungen in das Lumen des Tracheobronchialbaums und in die Harnwege – Hämaturie – als gemischt angesehen werden.
1. Speiseröhren-, Magen- und Darmblutungen (in das Lumen der Speiseröhre, Magen-Darm-Trakt);
2. Lungenblutung (in die Atemwege);
3. Blutungen im Harntrakt (Hämaturie); Harnröhrenblutung (in das Lumen der Harnröhre, was sich in Urethrorrhagie äußert – der Freisetzung von Blut aus der Harnröhre außerhalb des Urinierens); Hämospermie (Anwesenheit von Blut in der Samenflüssigkeit).
4. Uterusblutung (Metrorrhagie).
5. Nasenbluten (Epistaxis).
6. Blutungen in die Gallenwege (Hämobilie).
Es kommt zu Magen-Darm-, Lungenblutungen, Blutungen im Harntrakt etc explizit Und versteckt.
Offensichtliche Blutung manifestiert sich mit offensichtlichen klinischen Symptomen.
Versteckte (okkulte) Blutungen nur durch spezielle Forschungsmethoden bestimmt.
Offensichtliche Blutung- Dabei handelt es sich um Blutungen, bei denen Blut, auch in veränderter Form, nach einer gewissen Zeit draußen sichtbar wird und mit bloßem Auge sichtbar ist. Zum Beispiel blutiges Erbrechen von unverändertem Blut oder Kaffeesatz; blutiger Stuhl, der rot, dunkel oder sogar schwarz ist (Melena); Hämaturie in Form von blutigem Urin; Hämoptyse oder Ausfluss von scharlachrotem, schaumigem Blut beim Husten.
Versteckte Blutung - Hierbei handelt es sich um kleine Blutungen, bei denen das aus den natürlichen Körperöffnungen austretende Blut mit bloßem Auge (makroskopisch) nicht zu erkennen ist, da sich im Untersuchungsmaterial (Kot, Urin) nur eine geringe Menge Blut (okkultes Blut) befindet. Der Nachweis erfolgt nur durch spezielle Labortests (auf versteckte gastrointestinale Blutungen und Mikrohämaturie) und (oder) instrumentelle (endoskopische) Forschungsmethoden.
III. Innere Blutung kommt im Körper vor:
In Körperhöhlen, die normalerweise nicht mit der Außenumgebung kommunizieren,
In Geweben, Organen.
Innere Blutungen können Blutungen verursachen in Körperhöhlen, die (normalerweise) nicht mit der äußeren Umgebung kommunizieren: Schädelhöhle, Gelenkhöhle (Hämarthrose), Pleurahöhle (Hämothorax), Bauchhöhle (Hämoperitoneum), in die Herzbeutelhöhle (Hämoperikard) und es kann auch Blut aus den Gefäßen austreten im Gewebe, in Form eines Hämatoms(entsteht durch Gewebetrennung unter Bildung eines mit flüssigem oder geronnenem Blut gefüllten Hohlraums) oder im FormularBlutungen mit blutgetränktem Gewebe (Auftreten von Petechien, Ekchymosen). Bei interstitiellen Blutungen (Blutungen) kann das aus den Gefäßen fließende Blut das Gewebe um das beschädigte Gefäß sättigen. Auch Blutungen in die Körperhaut (Haut, Schleimhäute) mit deren Durchblutung (die zur Bildung von Petechien und Ekchymosen führt) zählen zu den inneren Blutungen. Es gibt Petechien – punktförmige Blutungen; Ekchymose (Blutergüsse, Blutergüsse) – größere Blutungen als Petechien in diese Gewebe. Petechien- punktförmige, kleine fleckige Blutungen in der Haut sowie in den Schleim- oder Seröshäuten, deren Größe im Durchschnitt vom Kopf einer Stecknadel bis zur Größe einer Erbse reicht. Ekchymosen(altgriechisch ἐκχύμωσις – „Ausgießen“ von ἐκ – „von-“ und χέω – „gießen“) – ausgedehntere Blutungen in die Haut oder Schleimhaut, deren Durchmesser meist mehr als 2 cm beträgt Alltag), Blutung (in der Medizin) – ein mit Blut getränkter Abschnitt des Oberflächengewebes (Haut, Schleimhaut), der aus einem beschädigten Gefäß (geschädigte Gefäße) fließt.
Hämatome entstehen meist in dichterem Gewebe (Gehirngewebe, Leber) oder werden durch Faszien begrenzt (an den Gliedmaßen). Lockereres Gewebe (Fettgewebe, Muskeln) ist häufiger einfach mit Blut gesättigt.
Wenn der Druck in der Hämatomhöhle zunimmt, stoppt die Blutung, aber in Zukunft kann das das Hämatom begrenzende Gewebe reißen und die Blutung erneut auftreten. Dieser Mechanismus der frühen Nachblutung ist charakteristisch für subkapsuläre Rupturen der Leber und des Milzparenchyms (zweistufige Rupturen des Organs mit Entwicklung einer intraabdominalen Blutung).
Kleine Hämatome können mit der Zeit verschwinden.
Größere Hämatome sind meist organisiert, d.h. werden durch faseriges Bindegewebe ersetzt und verwandeln sich in eine Narbe.
Wenn ein großes Hämatom lange genug besteht, verwandelt sich das umgebende Gewebe in eine Narbe und das Hämatom wird von einer faserigen Bindegewebskapsel umgeben. So entsteht eine Pseudozyste. Darüber hinaus können Hämatome eitern und sich in Phlegmonen und bei starker Kapselbildung in Abszesse verwandeln.
Lesen Sie mehr über innere Blutungen.
1. Intrakavitäre (kavitäre) Blutung , wenn Blut in eine große seröse Höhle des Körpers fließt, die normalerweise nicht mit der äußeren Umgebung kommuniziert:
A) Blutung mit Blutansammlung in der Bauchhöhle– Hämoperitoneum (bei Verletzung oder Ruptur von Blutgefäßen, Bauchorganen oder Bauchdecke);
B) Blutung mit Blutansammlung in der Pleurahöhle– Hämothorax;
V) Blutung mit Blutansammlung in der Herzbeutelhöhle– Hämoperikard.
G) Blutung mit Blutansammlung in der Gelenkhöhle – Hämarthrose.
Offene kavitäre (intraabdominale, intrapleurale) Blutung beobachtet wann Hämoperitoneum, Hämothorax mit Blutung aus der Höhle nach außen, durch eine penetrierende Wunde oder durch Abflüsse. Gleichzeitig entspricht die Intensität des Blutflusses nach außen oft nicht der Intensität innerer Blutungen.
2. Interstitielle Blutung (Blutung) - Dies ist der Blutfluss in die Dicke des Gewebes.
Interstitial (interstitiell) bluten in denen Blut oder sättigt Stoffe oder sammelt sich in den Zwischenräumen und bildet ein Hämatom.
A) INBlutung innerhalb des Gewebes mit Gewebedurchdringung (hämorrhagische Infiltration, hämorrhagische Gewebeaufnahme):
Kleine punktförmige (petechiale) Blutungen, die durch kapillare Blutungen in die Dicke der Haut, der Schleimhaut und der serösen Membranen entstehen – hämorrhagische Petechien;
Mehrere spontane Blutungen in der Haut, Schleimhäute von violetter Farbe (rote Farbe mit violettem Schimmer) – thrombozytopenische Purpura;
- gesichtet flächige Einblutung in die Dicke der Haut oder Schleimhaut – Prellung(Bluterguss, Suffusio, Ekchymose);
Einblutung in die Hirnsubstanz in Form eines hämorrhagischen Erweichungsherdes - intrazerebrale Blutung;
Blutung in den Subarachnoidalraum des Gehirns oder Rückenmarks – Subarachnoidalblutung;
Ergebnis einer Blutung kann unterschiedlich sein:
Blutresorption
Bildung einer Zyste an der Blutungsstelle,
Einkapselung und Keimung durch Bindegewebe,
Infektion und Eiterung.
B) Hämat O ma (Hämatom; Hämato- + -Om; Bluttumor) – tritt bei interstitieller Blutung mit Gewebedissektion und Bildung eines Hohlraums auf, in dem sich flüssiges oder geronnenes Blut ansammelt.
Arten von Hämatomen nach ihrer Lokalisierung (nach Standort):
subkutanes Hämatom,
intermuskuläres Hämatom,
subperiostales Hämatom,
retroperitoneales (im retroperitonealen Gewebe) Hämatom,
perirenales (im perinephrischen Gewebe) Hämatom,
extrapleurales Hämatom (zwischen den Weichteilen der Brustwand und der Pleura parietalis),
paraurethrales Hämatom (im paraurethralen Gewebe),
mediastinales Hämatom (mediastinales Hämatom),
Intra-Wund-Hämatom (mit Intra-Wund-Blutung, ein Hämatom im Wundkanal, das infolge einer Blutung in den Hohlraum einer Schuss- oder Stichwunde entsteht, ohne dass eine nennenswerte äußere Blutung aus der Wunde auftritt),
subkapsuläres (subkapsuläres) Hämatom eines parenchymalen Organs (Milz, Niere, Leber),
intrakranielles Hämatom (mit Blutung in die Schädelhöhle),
suprathekales (epidurales) Hämatom (mit Blutung zwischen der Dura mater und den Knochen des Schädels oder der Wirbelsäule),
intrathekales (subdurales) Hämatom (mit Blutung unter der Dura mater),
intrazerebrales (intrazerebrales) Hämatom (mit Einblutung in die Hirnsubstanz),
intraventrikuläres Hämatom (mit Blutung in einen Ventrikel des Gehirns),
Hämatozele (Blutung mit Blutansammlung zwischen den Hodenhäuten, im Gewebe des Hodensacks).
In Gewebe und Hohlräume gegossenes Blut bot einen guten Nährboden für Mikroorganismen. Also jedes Hämatom, jede Blutansammlung aufgrund innerer Blutungen. sind prädisponierende Faktoren für die Entwicklung einer Eiterung.
Folgen von Hämatomen:
Eiterung eines Hämatoms (Abszessbildung) während einer Infektion
Resorption von Hämatomen;
Organisation eines Hämatoms (Keimung des Hämatoms durch Bindegewebe) mit Narbenbildung;
Kapselung eines Hämatoms unter Ausbildung einer Pseudozyste;
PulsierendHämatom ist ein Hämatom, das als Folge einer interstitiellen arteriellen Blutung und der Aufrechterhaltung der Verbindung mit dem Lumen der beschädigten Arterie entsteht.
Ausdehnendes Hämatom– Hierbei handelt es sich um ein pulsierendes Hämatom, das mit einer beschädigten großen Hauptarterie einhergeht, dessen Volumen schnell zunimmt und das umliegende Gewebe komprimiert. Im Falle einer Kompression der durch sie verlaufenden Kollateralgefäße kann es zu einer ischämischen Gangrän der Extremität kommen. Aus einem pulsierenden Hämatom kann sich ein falsches arterielles Aneurysma (posttraumatisch oder arrosiv) bilden.
Aneurysma(vom griechischen aneuryno – erweitern) ist eine lokale (lokale) Erweiterung des Lumens eines Blutgefäßes oder einer Herzhöhle aufgrund einer pathologischen Veränderung ihrer Wände (normalerweise atherosklerotisch) oder Entwicklungsanomalien.
Echtes Aneurysma - Dabei handelt es sich um ein Aneurysma, dessen Wände über gefäßeigene Schichten verfügen.
Angeborenes Aneurysma– ein Aneurysma, das auf eine abnormale Entwicklung der Gefäßwand zurückzuführen ist:
Arterielles Aneurysma,
Venöses Aneurysma,
Arteriovenöses Aneurysma, gekennzeichnet durch das Vorhandensein einer Verbindung zwischen der Arterie und der begleitenden Vene.
Aneurysma präparieren(normalerweise die Aorta) ist ein Aneurysma (der Aorta) in Form eines intrawandigen Kanals, der durch einen Riss in der Innenwand des Gefäßes und eine Dissektion der Gefäßwand entsteht, wobei Blut durch den Riss eindringt.
Falsches Aneurysma ist ein pathologischer Hohlraum, der mit dem Lumen des Gefäßes kommuniziert. Es entsteht durch die Bildung einer Bindegewebskapsel um ein pulsierendes Hämatom, das infolge einer Verletzung der Gefäßwand (posttraumatisches Aneurysma) entsteht; seltener, wenn die Gefäßwand durch einen pathologischen (Entzündungs- oder Tumor-)Prozess zerstört wird, der sich auf die Gefäßwand ausgebreitet hat (arrosives Aneurysma).
IVVerschiedene Kombinationen der wichtigsten Blutungsarten bei einem Patienten. Beispielsweise ist bei einer Brustverletzung eine Kombination aus intrapleuraler Blutung (Hämothorax) und Blutung in die Atemwege (Lungenblutung) möglich, bei Vorliegen einer Brustverletzung auch eine äußere Blutung aus geschädigten Gefäßen der Brustwandwunde . Die Intensität jeder dieser Blutungen kann variieren.
D) NACH ZEITPUNKT DES AUFTRITTS
Je nach Zeitpunkt des Auftretens der Blutung gibt es primäre und sekundäre Blutungen.
Primäre Blutung verursacht durch Schäden am Schiff zum Zeitpunkt der Verletzung. Es tritt unmittelbar nach einer Beschädigung des Schiffes auf und bleibt nach der Beschädigung bestehen.
Sekundärblutung Sie können früh (in der Regel mehrere Stunden bis 4–5 Tage nach der Schädigung) und spät (mehr als 4–5 Tage nach der Schädigung) auftreten.
Frühe Nachblutung entstehen in den ersten Stunden oder Tagen nach einer Verletzung durch das Ausstoßen eines Blutgerinnsels aus einem Gefäß oder das Abrutschen einer Ligatur aus einem Gefäß (mit einem Anstieg des Blutdrucks) sowie durch das Ende eines Gefäßkrampfes. Frühe Nachblutung kann durch eine Schädigung der Blutgefäße durch ein Knochenfragment oder die Ablösung eines Blutgerinnsels verursacht werden, aufgrund schlechter Transportimmobilisierung, unvorsichtiger Umlagerung des Opfers usw. Es ist sehr wichtig, sich an die Möglichkeit einer sekundären Frühblutung während der Anti-Schock-Therapie zu erinnern , wenn der resultierende Blutdruckanstieg zur Austreibung des Blutgerinnsels durch den Blutfluss beitragen kann.
Späte sekundäre (oder arrosive) Blutung entstehen mehrere Tage nach der Verletzung durch das Schmelzen des Blutgerinnsels durch einen eitrigen Prozess, Arrosion (Zerstörung) der Gefäßwand im Fokus der eitrigen Entzündung. Späte Nachblutungen sind oft die Folge einer Zerstörung der Gefäßwand durch anhaltenden Druck durch ein Knochenfragment oder einen Fremdkörper (Dekubitus), eitriges Schmelzen eines Blutgerinnsels, Erosion der Gefäßwand oder Ruptur eines Aneurysmas.
D) MIT DEM STROM
Alle Blutungen können akut oder chronisch sein.
Akute Blutung Am gefährlichsten ist, dass innerhalb kurzer Zeit Blutungen beobachtet werden. Ein schneller Verlust von 30 % des zirkulierenden Blutvolumens (CBV) führt zu akuter Anämie, zerebraler Hypoxie und kann zum Tod des Patienten führen.
Chronische Blutungen. Bei chronischen Blutungen erfolgt der Blutverlust langsam und allmählich in kleinen Portionen, sodass der Körper Zeit hat, sich an eine leichte Abnahme des Blutvolumens anzupassen. Manchmal kommt es über mehrere Tage hinweg zu leichten, manchmal periodischen Blutungen.
Chronische Blutungen können bei Magen- und Zwölffingerdarmgeschwüren, bösartigen Tumoren, Hämorrhoiden, Uterusmyomen usw. beobachtet werden. Je nach Blutungshäufigkeit
■ es gibt:;
einmalig;
wiederholt.