Žarišna plućna tuberkuloza. Savjeti za prepoznavanje lezije u plućima
Pojedinačna lezija u plućima je lokalizirano područje povećane gustoće, koje ima okrugli ili ovalnog oblika i doseže 30 milimetara u promjeru. Razlozi za pojavu takvih pečata mogu biti različiti, a za njihovo utvrđivanje nije dovoljan pregled liječnika i rendgenska snimka. Kako bi se postavila točna i pouzdana dijagnoza, morat će se provesti niz važnih studija ( biokemijska analiza krv, sputum i punkcija plućnog tkiva).
Uvriježeno je mišljenje da je čimbenik koji izaziva nastanak lezija na plućima isključivo tuberkuloza, ali to nije točno.
Najčešće su lezije u plućnom tkivu simptom sljedećih stanja:
- maligne neoplazme;
- poremećena izmjena tekućine u dišnom sustavu;
- produljena upala pluća.
Zato je pri postavljanju dijagnoze potrebno koristiti rezultate laboratorijskih pretraga krvi i sputuma. Čak i ako je liječnik siguran da pacijent boluje od žarišne upale pluća, rezultati testa pomoći će identificirati uzročnika bolesti i eliminirati ga pomoću individualno odabranog režima liječenja.
Ponekad se ljudi ne žure podvrgnuti dijagnostičkim pretragama zbog udaljenosti laboratorija od mjesta stanovanja. Zanemariti laboratorijska istraživanja Izuzetno je nepoželjno, jer bez liječenja lezija u plućima počinje biti sekundarna.
Značajke lezija s anatomskog gledišta
Anatomski, pojedinačne plućne lezije su promijenjena područja plućnog tkiva ili patološka prisutnost tekućine (krvi ili sputuma) u njemu.
Valja napomenuti da se kriteriji u međunarodnoj i domaćoj klasifikaciji plućnih lezija razlikuju. Strana medicina tvorbe veličine do 3 centimetra prepoznaje kao pojedinačne lezije u plućima. U Ruskoj Federaciji, lezije u plućnom tkivu dijagnosticiraju se ako ne prelaze 10 milimetara u promjeru. Sve što ima velike veličine, odnosi se na infiltrate ili tuberkulome.
Problem pouzdane dijagnoze i klasifikacije lezija u plućima jedan je od najvažnijih u medicini.
Ako je vjerovati statističkim podacima, od 60 do 70 posto pojedinačnih lezija u plućnom tkivu koje se ponovno pojavljuju nakon liječenja su maligni tumori. Zbog toga se velika pažnja posvećuje razvoju novih dijagnostičkih metoda u ovom području.
Danas se naširoko koriste sljedeće dijagnostičke procedure:
- Računalni pregled, uključujući tomografiju, koji vam omogućuje određivanje veličine lezija u plućima s velikom točnošću.
- Radiografija.
- Magnetska rezonancija.
- Laboratorijski pregled krvi i sputuma, kao i plućnog tkiva.
Unatoč pouzdanosti rezultata ovih studija, još uvijek ne postoji jedinstveni algoritam za postavljanje dijagnoze kada se otkriju lezije u plućnom tkivu. Svaki slučaj bolesti je individualan i mora se razmatrati odvojeno od opće prakse.
Pojedinačne lezije u plućima: mogućnosti radiodijagnostike
Ispravna dijagnoza i postavljanje točne dijagnoze vrlo je važno kada se otkriju pojedinačne lezije u plućima. Dijagnostika zračenja u ovim slučajevima pruža pomoć koju je teško precijeniti.
Glavni zadaci radiološke dijagnostike lezija u plućima:
- Pomoću ovih metoda moguće je identificirati prirodu podrijetla lezija u plućima i odrediti jesu li maligne ili benigne.
- Dijagnostika zračenja omogućuje vam pouzdano određivanje oblika tuberkuloze kada se otkrije.
Međutim, pomoću radiografije i fluorografije izuzetno je teško vidjeti pojedinačne formacije čiji je promjer manji od 1 cm. Osim toga, zbog različitih struktura koje su anatomski smještene u prsnoj kosti, ponekad je nemoguće razlikovati velike lezije. pluća. Stoga se kod dijagnosticiranja daje veća prednost kompjutorskoj tomografiji. Omogućuje pregled plućnog tkiva iz različitih kutova, pa čak iu presjeku. Time se eliminira mogućnost da se pojedinačne tvorbe ne mogu razlikovati iza srčanog mišića, rebara ili korijena pluća.
Kompjuterizirana tomografija je jedinstvena dijagnostička metoda koja može otkriti ne samo lezije, već i upalu pluća, emfizem i druga patološka stanja pluća. Ali treba imati na umu da čak i ova dijagnostička metoda ima svoje nedostatke. Dakle, u približno 50% slučajeva primarnog pregleda, neoplazme promjera manjeg od 5 milimetara nisu otkrivene na fotografiji. To se objašnjava takvim poteškoćama kao što su položaj lezija u središtu pluća, mala veličina formacija ili njihova preniska gustoća.
Ako formacija prelazi 1 centimetar u promjeru, tada dijagnostička točnost računalne tomografije doseže 95 posto.
Tuberkuloza u brojkama i činjenicama
Tuberkuloza je i dalje vrlo česta bolest, unatoč činjenici da se godišnje izdvajaju ogromne količine novca za njezino suzbijanje i provode velika istraživanja.
Najzanimljivije činjenice o tuberkulozi:
- Uzročnik bolesti je Kochov bacil ili mikobakterija, koja se brzo prenosi kašljanjem ili kihanjem, tj. kapljicama u zraku.
- Jedan bolesnik s tuberkulozom izlučuje s ispljuvkom u zrak od 0 do 000 mikobakterija. Šire se u radijusu od 1-7 metara.
- Kochov bacil može preživjeti čak i na temperaturama ispod nule (do -269 stupnjeva Celzijusa). Kada se suši u vanjskom okruženju, mikobakterija ostaje održiva do četiri mjeseca. U mliječnim proizvodima šipka živi do godinu dana, au knjigama - šest mjeseci.
- Mycobacterium se vrlo brzo prilagođava antibioticima. U gotovo svakoj državi identificiran je tip tuberkulinskog bacila koji nije osjetljiv na postojeće lijekove.
- 1/3 svjetske populacije su nosioci bacila tuberkuloze, ali samo 10 posto njih ima aktivni oblik bolesti.
Važno je zapamtiti da osoba koja je jednom preboljela tuberkulozu ne stječe doživotni imunitet i može ponovno oboljeti.
Jesu li medicinske maske korisne?
Znanstvenici iz Australije proveli su niz znanstveno istraživanje i pouzdano su utvrdili da medicinske maske praktički ne štite od virusa i bakterija koje se prenose kapljicama u zraku. Štoviše, apsolutno se ne mogu koristiti u uvjetima u kojima je rizik od infekcije visok (stalni rad u jedinici intenzivne njege, tuberkuloza).
U razvijenim zemljama bolničko osoblje koristi posebne respiratore koji učinkovito hvataju čestice zraka koje sadrže viruse i bakterije.
Pojedinačne lezije u plućima na CT: subpleuralni segmenti, OGK
Pomoću kompjutorizirane tomografije klasificiraju se lezije u plućima. Također se može koristiti za utvrđivanje je li pluća zahvatila jedna ili višestruka lezija, kao i za predlaganje najadekvatnijeg liječenja. Ovaj dijagnostički postupak danas je jedan od najpouzdanijih. Njegov princip je da se tkiva ljudskog tijela izlažu X-zrakama, a zatim se na temelju te studije daje zaključak.
Ako postoji sumnja na bilo koju bolest pluća, liječnik će pacijenta uputiti na CT organa prsnog koša. Na njemu su jasno vidljivi svi segmenti ovog dijela tijela.
Ovisno o položaju, žarišta se dijele u dvije kategorije:
- Subpleuralne lezije u plućima, smještene ispod pleure - tanke membrane koja obavija pluća. Ova lokalizacija je karakteristična za manifestaciju tuberkuloze ili malignih tumora.
- Pleuralne lezije.
Korištenjem kompjutorizirane tomografije jasno je vidljiva apikalna lezija u bilo kojem segmentu pluća. Ova vrsta lezije je proliferacija fibrozno tkivo i njime zamjenjujući zdrave stanice. Perivaskularni fibrozni fokus nalazi se u blizini krvne žile, koji osiguravaju njegovu prehranu i rast.
Za točnu dijagnozu vrlo je važno proučavati lezije u plućima pomoću CT-a. Klasifikacija formacija omogućuje nam da shvatimo kako ih treba tretirati.
Ovisno o veličini tvorbe u plućima dijele se na:
- mali (od 0,1 do 0,2 cm);
- srednje veličine (0,3-0,5 cm);
- velike lezije (do 1 centimetar).
Na temelju gustoće:
- nije gusta;
- srednje gusto;
- gusta.
Po broju:
- polimorfne lezije u plućima - višestruke formacije različite gustoće i veličine. Polimorfizam žarišta karakterističan je za tuberkulozu ili upalu pluća;
- pojedinačne epidemije.
Ako se lezije nalaze u pleuri, onda se nazivaju pleuralne; subpleuralna lezija se nalazi blizu nje.
Dakle, dobiven je odgovor na pitanje žarišnog oštećenja pluća i što je to. Mora se imati na umu da, kako bi se isključile bilo kakve bolesti u plućima, ne smije se zanemariti tako jednostavan postupak kao što je godišnja fluorografija. Traje samo nekoliko minuta i može identificirati sve patologije u plućima u ranim fazama.
Fokalne formacije u plućima
Osnovne informacije
Definicija
Riža. 133. RTG prsnog koša u frontalnoj i bočnoj projekciji 40-godišnjeg bolesnika.
Vidljivo je žarišno zatamnjenje s jasnim granicama. U usporedbi s prijašnjim rendgenskim snimkama utvrđeno je da se u razdoblju duljem od 10 godina tvorba nije povećala u veličini. Smatralo se benignim i resekcija nije učinjena.
Okolni plućni parenhim trebao bi izgledati relativno normalno. Moguće su kalcifikacije i male šupljine unutar defekta. Ako je većina defekta zauzeta šupljinom, tada treba pretpostaviti rekalcificiranu cistu ili šupljinu tankih stijenki; ove nozološke jedinice nije preporučljivo uključiti u vrstu patologije o kojoj se raspravlja.
Uzroci i prevalencija
Metastaze raka drugih organa
Ostalo (organizirani infarkt, arteriovenska aneurizma, plućno krvarenje, hidatidna cista)
Među maligni uzroci Najčešće tamne mrlje su bronhogeni karcinomi i metastaze tumora bubrega, debelog crijeva i dojke. Prema različitim autorima, postotak tamnih mrlja za koje se kasnije pokaže da su maligne kreće se od 20 do 40.
Anamneza
Povijest sadašnje bolesti
Status pojedinih sustava
Prošle bolesti
Društvena i profesionalna povijest, putovanja
Žarišna tvorba u plućima je radiografski utvrđen pojedinačni defekt oko okrugli oblik u projekciji plućnih polja. Njegovi rubovi mogu biti glatki ili neravni, ali moraju biti dovoljno jasni da odrede konturu defekta i omoguće mjerenje njegovog promjera u dva ili dva silta.
Nakon završetka Drugog svjetskog rata torakalna, a posebno plućna kirurgija bila je jedan od najbrže razvijajućih dijelova kirurške specijalnosti. Od druge polovice 20. stoljeća ustupila je mjesto kardiovaskularnoj kirurgiji.
Analiza pleuralna tekućina moraju se provesti u sljedećim područjima: izgled, stanični sastav, biokemijska i bakteriološka istraživanja. Prije svega, pri procjeni pleuralnog izljeva potrebno je ustanoviti je li pleuralna tekućina eksudat ili traassudat.
Video o Hunguest Helios Hotel Anna, Heviz, Mađarska
Samo liječnik može dijagnosticirati i propisati liječenje tijekom konzultacije licem u lice.
Znanstvene i medicinske novosti o liječenju i prevenciji bolesti kod odraslih i djece.
Inozemne klinike, bolnice i odmarališta - pregled i rehabilitacija u inozemstvu.
Prilikom korištenja materijala sa stranice, aktivna referenca je obavezna.
Lezije u plućima su najčešće kada
Solitarna lezija ili "novčić lezija" je žarišna točka< 3 см в диаметре, различимый на рентгенограмме легкого. Он обычно окружен легочной паренхимой.
2. Kako se može prikazati solitarna lezija u plućima?
Najčešće je to neoplazma (karcinom) ili manifestacija infekcije (granulom), iako može predstavljati apsces pluća, infarkt pluća, arteriovensku anomaliju, pneumoniju koja se povlači, plućnu sekvestraciju, hamartom i drugu patologiju. Opće pravilo je da vjerojatnost malignog tumora odgovara dobi pacijenta.
Tako je rak pluća rijedak (iako se javlja) kod 30-godišnjaka, dok 50-godišnji pušači mogu imati 50-60% šanse da imaju maligni tumor.
3. Kako se detektira solitarna lezija u plućima?
Obično se solitarna lezija otkrije slučajno tijekom rutinskog rendgenskog pregleda pluća. U nekoliko glavne studije Utvrđeno je da je više od 75% lezija neočekivani nalaz na običnoj radiografiji pluća. Simptomi koji upućuju na bolest pluća uočeni su u manje od 25% pacijenata. Danas se solitarne lezije otkrivaju drugim vrlo osjetljivim studijama, poput CT-a.
4. Koliko je često solitarna lezija u plućima metastaza tumora?
U manje od 10% slučajeva solitarne lezije predstavljaju tumorske metastaze, tako da nema potrebe za opsežnom pretragu tumora na drugim organima osim pluća.
5. Je li moguće dobiti uzorak tkiva iz lezije pomoću fluoroskopske ili CT-navođene biopsije iglom?
Da, ali rezultat neće utjecati na vaše liječenje. Ako biopsija otkrije stanice raka, leziju treba ukloniti. Ako je biopsija negativna, leziju ipak treba ukloniti.
6. Koja je važnost radioloških nalaza?
Oni nisu najvažniji. Rezolucija modernih CT uređaja omogućuje bolju procjenu znakova karakterističnih za rak:
a) Nejasni ili neravnomjerno nazubljeni rubovi lezije.
b) Što je lezija veća, veća je vjerojatnost da je maligna.
c) Ovapnjenje lezije obično ukazuje na dobroćudnu tvorbu. Specifična središnja, difuzna ili slojevita kalcifikacija karakteristična je za granulome, dok su gušće kalcifikacije u obliku zrnaca nepravilnog oblika uočene kod hamartoma. Ekscentrične ili male točkaste kalcifikacije mogu biti prisutne u malignim lezijama.
d) CT-om se mogu ispitati promjene u relativnoj gustoći lezija nakon primjene kontrasta. Ove informacije povećavaju točnost dijagnoze.
7. Koji društveni ili klinički dokazi upućuju na to da je vjerojatnije da je lezija maligna?
Nažalost, ne postoje podaci koji su dovoljno osjetljivi ili specifični da utječu na dijagnozu. Kako starija dob, dakle dugotrajno pušenječimbenici su koji povećavaju vjerojatnost raka pluća. Winston Churchill je trebao dobiti rak pluća, ali nije.
Dakle, podaci da je oboljeli predsjednik speleološkog kluba (histoplazmoza), da mu sestra uzgaja golubove (kriptokokoza), da je odrastao u dolini rijeke Ohio (histoplazmoza), da radi kao grobar na groblju pasa (blistomikoza) ili jednostavno je otišao na turističko putovanje u dolinu San - Joaquin (kokcidioidomikoza), pružiti zanimljive popratne informacije, ali ne utjecati dijagnostičke mjere sa pojedinačnim žarištem u plućima.
8. Koji je najvažniji dio povijesti bolesti?
Stare rendgenske snimke prsnog koša. Ako je lezija nedavna, veća je vjerojatnost da je maligna, a ako se nije promijenila u posljednje 2 godine, manja je vjerojatnost da je maligna. Nažalost, ni ovo pravilo nije apsolutno.
9. Ako je bolesnik prethodno liječen od malignog tumora, a sada ima solitarnu leziju na plućima, može li se reći da je ta lezija metastaza?
Ne. Vjerojatnost da je lezija u plućima metastaza je manja od 50%, čak i ako je pacijent prethodno imao maligni tumor. Stoga će dijagnostičke mjere za takvog bolesnika biti iste kao i za svakog drugog bolesnika s novonastalom solitarnom lezijom na plućima.
10. Kako postupati sa solitarnom lezijom u plućima?
Cjelovite informacije o putovanju i aktivnostima su zanimljive, ali ne utječu na napredak dijagnoze. Zbog perifernog položaja većine lezija, uspjeh bronhoskopije je manji od 50%. Citološki pregled sputuma nije vrlo informativan, čak i ako ga izvode najbolji stručnjaci. Preporuča se CT skeniranje jer može identificirati druge potencijalno metastatske lezije i ocrtati stanje limfni čvorovi medijastinum.
Kao što je gore navedeno, perkutana biopsija iglom je približno 80% informativna, ali njen rezultat rijetko utječe na daljnje liječenje.
Važno je utvrditi može li pacijent tolerirati radikalna operacija. Funkcija srca, pluća, jetre, bubrega i živčani sustav mora se smatrati stabilnim. Ako je malo vjerojatno da će pacijent živjeti još nekoliko godina, tada jednostavno nema smisla uklanjati asimptomatsku leziju u plućima.
Glavni način kirurškog zahvata bolesnika je resekcija lezije u dijagnostičke svrhe, koja se izvodi torakoskopijom, koja ima najmanju invazivnost, ili mala torakotomija.
11. Koliki bi trebao biti opseg operacije ako je lezija kancerogeni tumor?
Iako neka istraživanja pokazuju da je dovoljno da klinasta resekcija, operacija izbora ostaje uklanjanje anatomskog režnja pluća. Rak koji se nađe kao usamljena lezija je rani stadij sa 65% petogodišnjim preživljavanjem (u nedostatku vidljivih metastaza). Recidivi se dijele na lokalne i udaljene.
Edukativni video o anatomiji korijena i segmenata pluća
Pozdravljamo vaša pitanja i povratne informacije:
Molimo pošaljite materijale za objavu i želje na:
Slanjem materijala na objavu slažete se da sva prava na njega pripadaju vama
Prilikom citiranja bilo koje informacije potrebna je povratna poveznica na MedUniver.com
Sve navedene informacije podliježu obaveznim konzultacijama s liječnikom.
Administracija zadržava pravo brisanja svih podataka koje je korisnik dao
Lezije u plućima na CT-u: klasifikacija formacija
Nikitin Aleksej Dmitrijevič
Ova dijagnostička metoda je najsuvremenija i jedna od najtočnijih. Njegova bit leži u utjecaju rendgenskih zraka na ljudsko tijelo, te naknadnoj kompjuterskoj analizi nakon prolaska kroz tijelo pacijenta.
Kompjuterska tomografija doista je univerzalna metoda, čija je uporaba prikladna za bolesti bilo kojeg organa koji pripada bilo kojem sustavu. ljudsko tijelo. Organi dišnog sustava, uključujući pluća, nisu iznimka.
Kompjuterizirana tomografija pluća
Kada se pojavi sumnja na pojavu bilo koje plućne bolesti, liječnik u pravilu najprije šalje pacijenta na CT organa prsnog koša i pluća.
Upravo ovako funkcionira:
- U najkraćem mogućem roku i s maksimalnom točnošću shvatite koja je bolest zahvatila pacijentova pluća;
- Odredite u kojoj je fazi bolest;
- Dati odgovarajuću procjenu općeg stanja pluća (određivanje njihove gustoće, dijagnosticiranje stanja alveola, mjerenje disajnog volumena);
- Analizirati stanje svih, pa i najmanjih plućnih žila, srca, aorte, plućne arterije, gornje šuplje vene, dušnika, bronha, kao i limfnih čvorova koji se nalaze u prsnoj šupljini.
CT pregled jasno prikazuje sve segmente pluća, što omogućuje točno određivanje lokalizacije bolesti kada se potvrdi prisutnost plućne bolesti.
Lezije u plućima na CT-u
Jedan od znakova plućne bolesti je stvaranje lezija na plućima. Vrijedno je shvatiti da su takvi simptomi u većini slučajeva svojstveni prilično ozbiljnim bolestima, koje u nedostatku odgovarajućeg liječenja mogu čak dovesti do smrti.
Dakle, bolesti koje uzrokuju pojavu lezija u plućima uključuju:
- onkološke bolesti, kao i posljedice njihovog razvoja (metastaze, retikuloza, limfogranulomatoza, sami tumori i dr.)
- žarišna tuberkuloza;
- upala pluća;
- srčani udar;
- plućna embolija;
- otekline zbog slabe cirkulacije ili kao posljedica alergijske reakcije tijela;
- krvarenje;
- teške modrice na prsima, itd.
U velikoj većini slučajeva pojavu lezija na plućima uzrokuju tuberkuloza i upala pluća, a rjeđe rak.
Klasifikacija žarišnih formacija na plućima
Neposredno nakon dobivanja CT slika pluća s lezijama, provodi se njihova klasifikacija. Trenutačno se u modernoj medicini lezije klasificiraju prema sljedećim kriterijima:
Mali (1-2 mm u promjeru);
Srednje (3-5 mm u promjeru);
Pojedinačne lezije u plućima mogu biti dokaz toga smrtonosna bolest, i maligni tumor i obični promjene vezane uz dob, što je apsolutno bezopasno;
Višestruka žarišta su najčešća za upalu pluća i tuberkulozu, ali neke su malobrojne i prilično rijetke vrste raka. bolesti su također karakterizirane razvojem više žarišta;
Subpleuralne lezije (ispod pleure);
Subpleuralne lezije u plućima na CT-u
U suvremenoj medicini postoji nekoliko načina za dijagnosticiranje bolesti pluća kod ljudi: fluorografija, radiografija, kao i kompjutorska tomografija.
Kao što je gore navedeno, subpleuralne lezije nalaze se ispod pleure pluća. Ova lokacija je najtipičnija za bolesti kao što su tuberkuloza i maligni tumori raka.
Najbolji CT centri u Nižnjem Novgorodu
Pojedinačne metastaze zahtijevaju diferencijalna dijagnoza s granulomima i drugim benignim neoplazmama koje izgledaju poput čvorića u plućima. Mala, subpleuralno smještena žarišta metastaza obično se ne otkrivaju radiografski. Stoga, za sve otkrivene maligne tumore, pacijenti bi trebali učiniti CT prsnog koša.
Lezije u plućima
Lezije u plućima često napadaju dišni organi, budući da mnoge njihove bolesti uzrokuju pojavu karijesa, sličnog izgleda i namjene lezijama. Takva formacija u dišnim organima je opasna za zdravlje, pogotovo ako pacijent ne namjerava liječiti patologiju. Uzroci nastanka lezija su razne bolesti koje uvelike oštećuju rad organa. U većini slučajeva, prilikom dijagnosticiranja bolesti koja uzrokuje kvržice ili karijes, neće biti dovoljno da liječnik pregleda pacijenta i napravi rendgensku snimku. U tom slučaju, pacijent će morati donirati krv za analizu, sputum i punkciju plućnog tkiva kako bi se točno postavila dijagnoza.
Koje bolesti mogu uzrokovati jednu ili višestruku gustu leziju
Lezije u plućima - što bi to moglo biti? Mišljenje da jedna ili višestruka lezija uzrokuje samo plućnu tuberkulozu smatra se pogrešnim. Mnoge bolesti dišnih organa mogu dovesti do razvoja lezija, pa ih vrijedi obratiti pozornost Posebna pažnja prilikom postavljanja dijagnoze.
Ako liječnik primijeti tvorbu u plućnoj šupljini (tomografija to može otkriti), sumnja na sljedeće bolesti kod pacijenta:
- kršenje metabolizma tekućine u dišnim organima;
- neoplazme u plućima, koje nisu samo benigne, već i maligne;
- upala pluća;
- rak kod kojeg dolazi do oštećenja organa velikih razmjera.
Stoga, kako biste ispravno dijagnosticirali bolesnu osobu, morate ga pregledati. Čak i ako liječnik sugerira da je upala uzrokovana upalom pluća, prije propisivanja terapijskog tečaja potrebno je provesti analizu sputuma kako bi bio apsolutno siguran u točnost dijagnoze.
Trenutno se kod ljudi često dijagnosticiraju indurirane, kalcificirane i centrilobularne lezije u plućima. Međutim, njihov tijek je previše kompliciran zbog činjenice da malo pacijenata pristaje proći niz specifičnih testova, o kojima izravno ovisi njihovo zdravlje i opće stanje tijela.
Geneza plućnih lezija nije uvijek povoljna za osobu, to ukazuje na ozbiljne poremećaje u radu dišnog sustava. Na temelju vrste (može biti gusta ili tekuća) postaje jasno kakvu će štetu bolest uzrokovati ljudskom zdravlju.
Kako prepoznati i koje su to neoplazme
Žarišno oštećenje pluća - što je to? Ova patologija je ozbiljna bolest, tijekom čijeg razvoja se počinju pojavljivati zbijanja u plućnom tkivu, izgledom nalik lezijama.
Ovisno o njihovom broju, takve neoplazme imaju različita imena:
- Ako je kod bolesnika nakon tomografije uočena samo jedna lezija, ona se naziva solitarna.
- Ako je nakon dijagnostičkih postupaka kod pacijenta identificirano nekoliko neoplazmi, one se nazivaju pojedinačnim. Najčešće u šupljini nema više od 6 takvih pečata.
- Ako se u plućima nalazi veliki broj formacija različitih oblika, nazivaju se multiplim. Liječnici ovo stanje nazivaju sindromom diseminacije tijela.
Danas postoji mala razlika u konceptu definiranja plućnih lezija koje se razvijaju u šupljini dišnih organa. Ta se razlika formira u mišljenjima znanstvenika iz naše zemlje i stranih istraživača. Liječnici u inozemstvu vjeruju da je pojedinačna ili sekundarna lezija uočena u dišnim organima mala okrugla kvržica. U isto vrijeme, promjer neoplazme ne prelazi 3 cm, u našoj zemlji, kvržice veće od 1 cm više se ne smatraju žarištima - to su tuberkulomi ili infiltracija.
Važno je napomenuti da pregled zahvaćenog pluća na računalu, koji se naziva tomografija, pomaže u preciznom prepoznavanju vrste, veličine i oblika tumora koji su se pojavili u plućnom tkivu. Međutim, ne treba zaboraviti da ova metoda često ima neuspjehe.
Ozljeda u plućima, što bi to moglo biti? Kao što je ranije spomenuto, oni mogu uzrokovati pojavu lezije razne bolesti. Zašto ih je potrebno liječiti odmah nakon otkrivanja? Činjenica je da bolesti često iznova napadaju čovjekove dišne organe. U 70% slučajeva sekundarna bolest se smatra zloćudnom, što znači da pogrešna taktika liječenja uzrokuje razvoj raka.
Stoga, kako bi se izbjegli ozbiljni zdravstveni problemi, pacijent će morati proći neke dijagnostičke postupke, i to:
Posebno je važno da pacijent prođe CT skeniranje, jer će moći identificirati opasnost od žarišta, što može biti stvaranje raka ili složeni oblik tuberkuloze. Međutim, kako biste točno identificirali vrstu bolesti koja je uzrokovala pojavu lezija u dišnim organima, morat ćete proći dodatne vrste pregleda, jer samo hardverske metode često nisu dovoljne. Danas niti jedna klinika ili bolnica nema jedinstveni algoritam radnji prema kojima se provodi dijagnostika.
Klasifikacija lezija u plućima na CT-u omogućuje razumijevanje njihove vrste i uzroka nastanka, tako da ovaj postupak mora proći pacijent. Ali ostale metode propisuje liječnik nakon potpunog pregleda pacijenta i upoznavanja s njegovim zdravstvenim kartonom.
Zašto liječnici ne uspiju uvijek postaviti ispravnu dijagnozu pacijenta? Da bi se identificirao tijek tuberkuloze, upale pluća ili druge bolesti, samo želja liječnika nije dovoljna. Čak i ako su svi testovi provedeni i ispravno protumačeni, nesavršena oprema neće omogućiti prepoznavanje nekih žarišta bolesti. Na primjer, tijekom putovanja na rentgen ili fluorografiju, nemoguće je identificirati lezije čiji je promjer manji od 1 cm. Također nije uvijek moguće ispravno ispitati velike lezije, što pogoršava dijagnozu patologije.
Za razliku od gore navedenih postupaka, tomografija može ispravno odrediti mjesto i vrstu lezija, kao i identificirati bolest koja je pokrenula razvoj bolesti. Na primjer, ovo je upala pluća, emfizem ili jednostavno nakupljanje tekućine u plućima osobe.
Značajke bolesti
U suvremenoj medicini postoji specifična gradacija lezija pluća koje se razlikuju po obliku, gustoći i oštećenju obližnjih tkiva.
Važno je napomenuti da točna dijagnoza tijekom jedne računalni postupak malo vjerojatno, iako su takvi slučajevi viđeni u modernom svijetu. To često ovisi o anatomske značajke tijelo.
Nakon što prođete kroz sve dijagnostičke postupke koje je propisao liječnik, da biste razumjeli što je subpleuralna lezija pluća - što je to, prvo morate shvatiti koja je klasifikacija plućnih lezija. Uostalom, točnost dijagnostičkih mjera ovisi o tome.
Na primjer, često s plućnom tuberkulozom, brtve se nalaze u gornjim dijelovima; tijekom razvoja upale pluća, bolest ravnomjerno zahvaća dišne organe, a tijekom tijeka raka žarišta su lokalizirana u donjim dijelovima režnja. Također, klasifikacija plućnih neoplazmi ovisi o veličini i obliku zbijanja, koji su različiti za svaku vrstu bolesti.
Otkrivši jedan ili drugi simptom plućnih bolesti, svakako se morate posavjetovati s liječnikom koji će propisati niz testova, a zatim propisati ispravno liječenje, što može koristiti tijelu pacijenta.
Znakovi razvoja zbijanja u plućima uključuju:
- teškoće u disanju;
- nakupljanje tekućine u plućima, uzrokujući vlažan kašalj ili šištanje pri govoru;
- često ispuštanje sputuma;
- pojava kratkog daha;
- iskašljavanje krvi;
- nemogućnost dubokog disanja;
- bol u prsa nakon fizičkog rada.
Formiranje žarišta u plućnom tkivu
Fokalne formacije u plućima su zbijanja tkiva, koja mogu biti uzrokovana raznim bolestima. Štoviše, za ugradnju točna dijagnoza Pregled liječnika i rendgensko snimanje nisu dovoljni. Konačni zaključak može se donijeti samo na temelju specifičnih metoda ispitivanja, uključujući krvne pretrage, pretrage sputuma i punkciju tkiva.
Važno: mišljenje da samo tuberkuloza može biti uzrok višestrukih žarišnih lezija pluća je pogrešno.
Možemo razgovarati o:
- maligne neoplazme;
- upala pluća;
- poremećaji izmjene tekućine u dišnom sustavu.
Stoga dijagnozi mora prethoditi temeljit pregled pacijenta. Čak i ako je liječnik siguran da osoba ima žarišnu upalu pluća, potrebno je izvršiti analizu sputuma. To će identificirati patogen koji je izazvao razvoj bolesti.
Sada neki pacijenti odbijaju proći određene specifične testove. Razlog tome može biti nevoljkost ili nemogućnost posjeta klinici zbog udaljenosti od mjesta stanovanja ili nedostatka sredstava. Ako se to ne učini, onda postoji Velika šansa da će žarišna upala pluća postati kronična.
Što su žarišta i kako ih prepoznati?
Sada su žarišne formacije u plućima podijeljene u nekoliko kategorija na temelju njihovog broja:
- Samci.
- Pojedinačno – do 6 komada.
- Sindrom višestruke diseminacije.
Postoji razlika između međunarodno prihvaćene definicije plućnih lezija i one koja je prihvaćena kod nas. U inozemstvu se ovaj izraz odnosi na prisutnost područja zbijanja u plućima okruglog oblika i promjera ne većeg od 3 cm. Domaća praksa ograničava veličinu na 1 cm, a preostale formacije klasificiraju se kao infiltrati, tuberkulomi.
Važno: računalni pregled, osobito tomografija, omogućit će vam točno određivanje veličine i oblika lezije u plućnom tkivu. Međutim, potrebno je razumjeti da ova metoda ispitivanja također ima svoj prag pogreške.
Zapravo, žarišna tvorba u plućima je degenerativna promjena u plućnom tkivu ili nakupljanje tekućine (sputum, krv) u njemu. Ispravna karakterizacija pojedinačnih plućnih lezija (SLP) jedan je od najvažnijih problema suvremene medicine.
Važnost zadatka leži u činjenici da 60-70% takvih formacija koje su bile izliječene, ali su se ponovno pojavile, su maligni tumori. U ukupnom broju AOL identificiranih tijekom MRI, CT ili radiografije, njihov udio je manji od 50%.
Ovdje važnu ulogu igra kako se lezije u plućima karakteriziraju na CT-u. Pomoću ove vrste pregleda, na temelju karakterističnih simptoma, liječnik može napraviti pretpostavke o prisutnosti ozbiljnih bolesti kao što su tuberkuloza ili maligne neoplazme.
Međutim, kako bi se razjasnila dijagnoza, potrebni su dodatni testovi. Pregled aparata nije dovoljan za izdavanje liječničkog nalaza. Do sada svakodnevna klinička praksa nema jedinstveni algoritam diferencijalne dijagnoze za sve moguće situacije. Stoga liječnik razmatra svaki slučaj zasebno.
Tuberkuloza ili upala pluća? Što može spriječiti, uz suvremenu razinu medicine, od proizvodnje točna dijagnoza hardverska metoda? Odgovor je jednostavan - nesavršena oprema.
Zapravo, kada se radi fluorografija ili radiografija, teško je identificirati OOL, čija veličina manja od 1 cm može učiniti veće lezije praktički nevidljivima.
Stoga većina liječnika savjetuje pacijentima da daju prednost računalnoj tomografiji, koja omogućuje pregled tkiva u presjeku i iz bilo kojeg kuta. Ovo potpuno eliminira mogućnost da će lezija biti zaklonjena srčanom sjenom, rebrima ili korijenima pluća. To jest, radiografija i fluorografija jednostavno ne mogu uzeti u obzir cijelu sliku kao cjelinu i bez mogućnosti kobne pogreške.
Treba uzeti u obzir da kompjuterizirana tomografija može otkriti ne samo AOL, već i druge vrste patologija, kao što su emfizem i upala pluća. Međutim, ova metoda ispitivanja također ima svoje slabe točke. Čak i uz CT skeniranje, žarišne formacije mogu biti promašene.
Ovo ima sljedeća objašnjenja niske osjetljivosti uređaja:
- Patologija je u središnjoj zoni - 61%.
- Veličina do 0,5 cm – 72%.
- Niska gustoća tkanine - 65%.
Utvrđeno je da je primarnom probirnom CT snimkom vjerojatnost propuštanja patološke promjene u tkivu, čija veličina ne prelazi 5 mm, oko 50%.
Ako je promjer lezije veći od 1 cm, tada je osjetljivost uređaja veća od 95%. Kako bi se povećala točnost dobivenih podataka, koristi se dodatni softver za dobivanje 3D slika, volumetrijsko renderiranje i projekcije maksimalnog intenziteta.
Anatomske značajke
U modernoj domaćoj medicini postoji stupnjevanje lezija na temelju njihovog oblika, veličine, gustoće, strukture i stanja okolnih tkiva.
Točna dijagnoza na temelju CT-a, MRI-a, fluorografije ili radiografije moguća je samo u iznimnim slučajevima.
Obično se u zaključku daje samo vjerojatnost prisutnosti određene bolesti. U ovom slučaju, mjesto same patologije ne daje odlučujuću važnost.
Upečatljiv primjer je položaj fokusa u gornjem dijelu režnjeva pluća. Utvrđeno je da je ova lokalizacija karakteristična za 70% slučajeva otkrivanja primarnog malignog tumora ovog organa. Međutim, to je također tipično za tuberkulozne infiltrate. S donjim režnjem pluća približno je ista slika. Ovdje se otkriva rak koji se razvio u pozadini idiopatske fibroze i patoloških promjena uzrokovanih tuberkulozom.
Velika važnost pridaje se konturama lezija. Konkretno, nejasni i neravni obrisi, s promjerom lezije većim od 1 cm, ukazuju velika vjerojatnost maligni proces. Međutim, ako postoje jasni rubovi, to nije dovoljan razlog za prekid dijagnosticiranja pacijenta. Ova slika je često prisutna kod benignih neoplazmi.
Posebna se pozornost posvećuje gustoći tkiva: na temelju ovog parametra liječnik može razlikovati upalu pluća od ožiljaka na plućnom tkivu, na primjer, uzrokovanih promjenama nakon tuberkuloze.
Sljedeća nijansa je da CT omogućuje određivanje vrsta inkluzija, odnosno određivanje strukture OOL-a. Zapravo, nakon pregleda, stručnjak može s velikom točnošću reći kakva se tvar nakuplja u plućima. Međutim, samo masne inkluzije omogućuju određivanje patološkog procesa u tijeku, budući da svi ostali ne pripadaju kategoriji specifičnih simptoma.
Žarišne promjene u plućnom tkivu mogu izazvati i bolest koja se prilično lako liječi - upala pluća i ozbiljnije bolesti - maligne i benigne neoplazme, tuberkuloza. Stoga je važno identificirati ih na vrijeme, u čemu će pomoći hardverska metoda pregleda - kompjutorizirana tomografija.
- nervoza, poremećaji spavanja i apetita.
- učestalo prehlade, problemi s bronhima i plućima.
- glavobolja.
- loš zadah, naslage na zubima i jeziku.
- promjena tjelesne težine.
- proljev, zatvor i bol u trbuhu.
- pogoršanje kroničnih bolesti.
Pročitajte bolje što o tome kaže počasni liječnik Ruske Federacije Victoria Dvornichenko. Nekoliko mjeseci patio sam od iscrpljujućeg KAŠLJA - kašalj je počeo iznenada, bio je popraćen otežanim disanjem, bolovima u prsima, slabošću, a zaduha se javljala i pri najmanjem fizičkom naporu. Beskrajne pretrage, odlasci liječnicima, sirupi, kapi za kašalj i tablete nisu riješili moje probleme. ALI zahvaljujući jednostavnom receptu POTPUNO sam se riješila KAŠLJA i osjećam se ZDRAVO, puna snage i energije. Sada je moj liječnik iznenađen kako je to tako. Ovdje je poveznica na članak.
Koliko ljudi žive s metastazama u plućima? Koliko još imaš živjeti? Lezije u plućima - što su to?
Organ koji je najčešće zahvaćen sekundarnim karcinomom su pluća. Metastaze u plućima su na drugom mjestu među sekundarnim karcinomima nakon jetre. U 35% slučajeva primarni karcinom metastazira u plućne strukture.
Dva su načina širenja metastaza u pluća iz primarnog žarišta – hematogen (krvlju) i limfogeno (limfom). Ova lokacija metastaza je opasna po život, jer se u većini slučajeva otkrivaju u zadnjim fazama onkologije.
Uzroci metastaza u plućima
Izbijanja kancerogen tumor sadrže veliki broj abnormalnih stanica. Povezivanjem s krvlju i limfom stanice raka se šire na susjedne organe. Tamo se počinju aktivno dijeliti, tvoreći sekundarni fokus Rak– metastaze.
Metastaze na plućima mogu se proširiti iz gotovo svakog raka.
Najčešće se javljaju u takvim primarnim onkološkim bolestima kao što su:
- Melanom kože;
- tumor dojke;
- Rak crijeva;
- Rak želuca;
- Rak jetre;
- Rak bubrega;
- Tumor mjehura.
Skraćeni naziv za metastaze je MTC (MTS - od latinske "metastaze").
Video - metastaze tumora
Koje vrste metastaza mogu biti u plućima?
Sekundarne lezije mogu nastati i u lijevom i desno plućno krilo. Plućne metastaze dijele se prema karakteristikama u skupine kao što su:
- Jednostrani i dvostrani;
- Veliki i mali;
- Solitarni (pojedinačni) i višestruki;
- Žarišno i infiltrativno;
- Nodalne metastaze;
- U obliku niti tkiva.
Ako se sumnja na sekundarnu onkologiju SUSP-a, trebali biste se podvrgnuti pregledu.
Simptomi i znakovi plućnih metastaza
U ranim fazama, metastaze u plućima se ne manifestiraju ni na koji način, bolest je asimptomatska. Kako stanice raka propadaju, oslobađaju otrovne tvari koje truju tijelo. Bolesnik na kraju češće traži liječničku pomoć terminalni stadij Rak.
Prisutnost sekundarnih onkoloških žarišta u plućima popraćena je sljedećim simptomima:
- Česta kratkoća daha, koja se pojavljuje ne samo tijekom tjelesne aktivnosti, već iu mirovanju;
- Redoviti suhi kašalj, pretvarajući se u mokri, koji se može zbuniti s drugom bolešću;
- Sputum pomiješan s krvlju;
- Bol u prsima koja ne prolazi čak ni uz lijekove protiv bolova. Smanjenje sindrom boli Samo su opojne droge sposobne;
- Oticanje lica i gornjih ekstremiteta s lokalizacijom sekundarne lezije u desnom plućnom krilu, glavobolje.
Kako izgledaju metastaze na plućima?
Radiografijom se mogu odrediti metastaze u plućima. Sekundarni žarišta onkologije na rendgenskim slikama pojavljuju se u nodularnim, mješovitim i difuznim oblicima.
Nodalne metastaze pojavljuju se u jednom ili više oblika. Pojedinačne ili pojedinačne formacije izgledaju kao zaobljeni čvorovi, podsjećajući na primarni fokus onkologije. Najčešće se formiraju u bazalnom tkivu.
Ako je sekundarna geneza pseudopneumatska, tada se na rendgenskoj snimci pojavljuje kao tanke linearne formacije.
S metastazom u pleuru, na rendgenskim snimkama vidljive su velike gomoljaste formacije, zbog čijeg napredovanja se stanje bolesnika s rakom pogoršava i razvija se plućna insuficijencija.
Koliko ljudi žive s plućnim metastazama?
Očekivano trajanje života za metastaze na plućima ovisi o tome koliko brzo se otkrije sekundarni rak.
Ako osjetite barem jedan od gore navedenih simptoma, odmah se obratite liječniku i podvrgnite se pregledu. U medicinska praksa Bilo je slučajeva otkrivanja plućnih metastaza mnogo prije otkrivanja primarnog mjesta tumora.
Progresija sekundarnog tumora uzrokuje opijenost tijela kao cjeline. Da biste identificirali prisutnost metastaza, trebali biste znati kako se manifestiraju simptomi bolesti. Prvi znakovi progresije sekundarnog karcinoma pluća su:
- Smanjen apetit i, kao posljedica toga, tjelesna težina;
- Opća slabost, umor i smanjena učinkovitost;
- Povećana tjelesna temperatura, postaje kronična;
- Suhi kašalj s metastazama postaje konstantan.
Gore navedeni znakovi također mogu ukazivati na primarni rak pluća. Lijepo je opasna bolestčešće se opaža kod pušača. Metastaze u malim stanicama rak pluća brzo se šire, brzo rastu i ako se ne otkriju na vrijeme, prognoza za bolesnika bit će loša. Primarni rak pluća liječi se kemoterapijom. Ako se postupak provede pravodobno, postoji mogućnost potpunog izlječenja raka. Ali ovaj oblik bolesti obično se otkriva u završnoj fazi, kada je više nije moguće izliječiti. Uzimajući jake analgetike, možete živjeti od četiri mjeseca do godinu dana.
Postoje oblici primarnog raka pluća koji ne napreduju tako brzo kao rak malih stanica. To su karcinom skvamoznih stanica, karcinom velikih stanica i adenokarcinom. Ovi oblici raka liječe se kirurškim zahvatom. Ako se operacija izvede na vrijeme, prognoza za oporavak bit će dobra. Ako se metastaze pojave u drugim organima, pacijent će se suočiti sa smrću.
Dijagnoza metastaza u plućima
Za prepoznavanje prisutnosti sekundarna geneza U plućima se koriste sljedeće dijagnostičke metode:
- X-ray - ispituje strukturu plućnog tkiva, otkriva tamne mrlje, mjesto metastaza i njihovu veličinu. Da biste to učinili, snimaju se dvije fotografije - sprijeda i sa strane. Na slikama se višestruke metastaze pojavljuju kao okrugli čvorići;
- Kompjuterizirana tomografija je dopuna radiografiji. CT pregled pokazuje područja na kojima se nalaze metastatski tumori, njihovu veličinu i oblik. Pomoću CT-a otkrivaju se trenutne promjene na plućima;
- Magnetska rezonancija – propisuje se osobama koje su prethodno bile izložene zračenju, kao i djeci. Ova studija nam omogućuje prepoznavanje sekundarnih tumora, čija veličina jedva doseže 0,3 mm.
Kako izgledaju metastaze na plućima? - Video
Metode liječenja sekundarnih onkoloških žarišta u plućima
Kako liječiti sekundarni karcinom pluća?
U modernoj medicini koriste se sljedeće metode liječenja metastaza u plućima:
- Kirurška intervencija - zahvaćeno područje se uklanja. Ova metoda liječenja je učinkovita samo ako postoji jedna žarišna lezija, pa se koristi prilično rijetko;
- Kemoterapija je dodatak drugim metodama liječenja. Trajanje kemoterapije ovisi o glavnoj metodi liječenja i dobrobiti pacijenta. U medicinskoj praksi, kemoterapija se koristi zajedno s terapija radijacijom. Za podizanje razine leukocita u krvi nakon postupka propisan je deksametazon;
- Terapija zračenjem - omogućuje vam usporavanje aktivnog rasta stanice raka i smanjuje bol. Zračenje se provodi u stacionarnim uvjetima pomoću daljinske metode;
- Hormonska terapija - koristi se u prisutnosti hormonski osjetljive primarne lezije u prostati ili mliječnim žlijezdama. Služi kao dodatak primarnoj terapiji;
- Radiokirurgija - postupak koji vam omogućuje uklanjanje teško dostupnih tumora pomoću cyber-noža (zraka zraka).
Invalidnost za rak pluća izdaje se u slučaju uklanjanja jednog režnja.
Jesu li metastaze liječene narodnim lijekovima?
Liječenje sekundarne onkologije u plućima može se provesti i tradicionalne metode. Najčešći narodni lijek je celandin. Potrebno je preliti kipućom vodom žlicu osušene biljke i ostaviti u termos boci oko sat i pol. Zatim procijedite infuziju i uzimajte dva puta dnevno, dvije žlice prije jela.
Zaključno, možemo reći da postoje različiti oblici raka pluća. To uključuje i primarni rak i metastaze koje su se proširile iz drugih žarišta. Bolest može biti asimptomatska, što znači da se bolesnik može obratiti za pomoć kada liječenje više ne daje željeni rezultat.
Prognoza preživljenja ovisi o stadiju bolesti, vrsti, obliku i položaju tumora.
Poštovani čitatelji! Ako ste vi ili vaši najmiliji suočeni s takvom nesrećom kao što je onkologija i imate što ispričati (priču o liječenju, oporavku ili prosidbu), pišite o tome na našu e-mail adresu
U subakutnom obliku diseminirane tuberkuloze tuberkuloze se pretežno nalaze u plućima, u kojima prevladava eksudativna faza upale. U tim tuberkulama nalaze se limfoidne, epiteloidne i Pirogov-Langhansove divovske stanice. Tuberkuli se mogu spojiti jedni s drugima, tvoreći velika žarišta acinarnih doza, u kojima se često javlja nekroza s stvaranjem utisnutih šupljina.
U kroničnom obliku prevladava proliferativno-produktivna faza upale. Lezije su polimorfne: različite su veličine, njihov broj varira i smještene su asimetrično; Postoje eksudativna, produktivna, alterativno-nekrotična žarišta, žarišta encistirane kazeoze (kao što su mali tuberkulomi), gusta žarišta i ožiljci.
Prema kliničkim manifestacijama razlikuju se akutni, akutni, subakutni i kronični oblici diseminirane plućne tuberkuloze.
Najakutniji oblik diseminirane plućne tuberkuloze - tip Landusijeve tifobaciloze - opažen je kod djece i adolescenata u razdoblju primarne tuberkuloze. Javlja se sa simptomima izražene intoksikacije: adinamija, opća slabost, gubitak apetita, jake glavobolje, temperatura do 39-40°, često hektične prirode, zimica, noćno znojenje, cijanoza, suhi kašalj, otežano disanje (broj udisaja dostiže 30-40 u minuti); tahikardija, puls do 100-120 otkucaja u minuti. Pregledom promjena na plućima i srcu nisu uočene promjene. Trbuh je mekan, obično bezbolan na palpaciju. Jetra i slezena su povećane (hepato-lien sindrom). Sa strane krvi, leukopenija s pomakom ulijevo, eozinopenija, limfopenija, monocitoza. Omjer albumin-globulin smanjen je na 0,7-0,8. ESR se povećao na 40 mm na sat. Mikobakterije se obično ne nalaze u ispljuvku. Urin u većini bolesnika je bez patologije.
Ako osjećate srčane tegobe, a ne govorimo o metaforama i uzvišenim osjećajima, savjetujemo vam da ozbiljno shvatite vlastito zdravlje. Preporučamo da se odmah obratite liječniku koji će Vas nakon detaljnog razgovora poslati na ultrazvučni pregled. Troškove ultrazvuka srca u St. Petersburgu možete saznati slijedeći priloženu poveznicu. Čuvajte svoje zdravlje!
Naši forumi o ovisnosti o drogama
Ovisnost
Opća pitanja o ovisnosti o drogama.
Heroin, opijum, metadon
Sve je samo oko heroina, opijuma, metadona.
stimulansi CNS-a
Ekstazi, amfetamini, šraf, jeff, itd.
Voljeni ljudi ovisnika o drogama
Za suovisne: pomoć, savjet, osobno iskustvo.
Centri za liječenje i rehabilitaciju
Sve o liječenju ovisnosti o drogama.
Droge: posljedice
Bolesti: HIV, hepatitis, itd.
Anonimni narkomani
AN, 12 koraka, centri, osobno iskustvo.
Politika droga
Politika Ruske Federacije u području ovisnosti o drogama.
Glavne prednosti ugradnje zubnih krunica.
Ne dolazi uvijek do poremećaja potencije
Liječenje ovisnosti o drogama u Kijevu zahtijeva
Najnovija mast za zacjeljivanje rana Iruksol, ovo je najbolje
Visokokvalitetni automati za igranje na mreži
Ovo je stvarna priča iz života Victora, ovisnika o kocki.
Želja osobe da se riješi alkoholizma -
Žarišnu plućnu tuberkulozu karakterizira prisutnost malih žarišta (do 10 mm u promjeru, pretežno produktivnih) različitog podrijetla i trajanja unutar 1-2 segmenta u jednom ili oba pluća i asimptomatski tijek.
Među osobama s tek dijagnosticiranom tuberkulozom, žarišni oblici dijagnosticiraju se u 15-20% slučajeva. Njegovi glavni znakovi su ograničeni opseg lezije i lokalizacija u području vrha ili gornji režanj pluća Postoje meko-žarišna i fibrozno-žarišna tuberkuloza pluća. Prema suvremenoj klasifikaciji tuberkuloze, meko-žarišni- ovo je žarišna tuberkuloza u fazi infiltracije, tj. svježi oblik bolesti koji treba liječiti.
Vlaknasto-žarišno- Riječ je o žarišnoj tuberkulozi u fazi zbijanja i ovapnjenja. Ovaj oblik tuberkuloze nastaje kao rezultat nepotpune resorpcije i zbijanja meko-žarišne, infiltrativne, akutne diseminirane tuberkuloze dišnih organa. Po veličini, sve lezije su podijeljene u male - do 3 mm u promjeru, srednje - od 4 do 6 mm i velike - od 7 do 10 mm.
Patogeneza žarišne tuberkuloze
Vrlo rijetko se žarišna tuberkuloza može javiti kao primarna tuberkuloza. U pravilu, ovaj oblik tuberkuloze je sekundarnog podrijetla i javlja se zbog:
a) egzogena superinfekcija;
b) endogena reaktivacija starih (kalcificiranih) tuberkuloznih žarišta, ožiljaka ili induktivnih polja nastalih nakon prethodne
Reaktivacija posttuberkuloznih promjena nastaje kao rezultat transformacije L-oblika patogena sposobnih za razmnožavanje. Reverziju Mycobacterium tuberculosis potiče razni razlozi, smanjenje stečenog imuniteta. To uključuje oštre i kronična bolest(gripa, NLD, dijabetes melitus, peptički ulkusželuca i dvanaesnika, pneumokonioza, ovisnost o drogama, alkoholizam, AIDS, psihički poremećaji). Reaktivaciju također može pospješiti egzogena superinfekcija.
Patomorfologija
S egzogenom superinfekcijom, prije svega, dolazi do promjena u stijenci apikalnih lobularnih bronha, te se razvija kazeozni panbronhitis. Zatim se upalni proces seli u alveole, gdje se formiraju područja eksudativne ili produktivne upale. Ova žarišta opisao je A.I. Abrikosov 1904. godine.
Kada se proces pogorša zbog endogene reaktivacije, leukociti prodiru u leziju i tope se pod utjecajem proteolitičkih enzima kazeozna nekroza. Fibrozna kapsula oko lezije je infiltrirana limfocitima i olabavljena; Oko takvog fokusa razvija se zona perifokalne nespecifične upale. Nakon toga dolazi do oštećenja bronha. To se događa zbog širenja mikobakterija (limfnih žila) i kazeoznih masa u peribronhijalno tkivo i razvoja panbronhitisa. Ako kazeozne mase prodru u lumen bronha, nastaju fistule.
Kao rezultat liječenja, lezije mogu potpuno nestati ili na njihovom mjestu mogu nastati ožiljci. Oko ostalih žarišta razvija se fibrozna kapsula i stvara se fibrozno-žarišna tuberkuloza.
Simptomi žarišne tuberkuloze
Većina bolesnika s žarišnom tuberkulozom ne primjećuje nikakve simptome bolesti. U isto vrijeme, kada fokalna tuberkuloza Mogu se primijetiti simptomi intoksikacije i simptomi oštećenja dišnog sustava. Sindrom intoksikacije očituje se dugotrajnom slabom temperaturom, smanjenim apetitom i performansama, znojenjem i malaksalošću. Pacijenti se mogu žaliti na kašalj s blagim ispljuvkom. Simptomi intoksikacije karakteristični su za svježe (meko-žarišne) oblike žarišne tuberkuloze, tj. žarišna tuberkuloza u fazi infiltracije i oštećenje dišnih organa - za kronične (u fazi zbijanja).
Kod žarišne tuberkuloze u fazi infiltracije nema perkusionih promjena. Auskultacija može otkriti žarišno hripanje u prisutnosti karijesa. Liječenje se sastoji od tijeka antimikobakterijske terapije.
Kod žarišne tuberkuloze u fazi zbijanja i kalcifikacije (fibrozno-žarišni oblik) često se formiraju bronhiektazije, što uzrokuje stvaranje sputuma, au nekim slučajevima i hemoptizu.
Vrhovi pluća su naborani, pa su supraklavikularne i subklavialne jame jasno vidljive. Perkusijom se utvrđuje tupost iznad vrhova, a auskultacijom može biti oslabljena ili teško disanje, kao i vlažni hropci. Uzrok piskanja je jaka fibroza i stvaranje bronhiektazija. Konačno, kod žarišnih oblika tuberkuloze može se razviti ograničena perifokalna tuberkuloza.
Pacijenti s žarišnim oblicima u fazi infiltracije i u fazi zbijanja tijekom egzacerbacija podliježu liječenju. U takvim slučajevima propisano je antibakterijska terapija za 2-3 mjeseca. Ako nema znakova aktivnosti procesa, osobe s žarišnim oblicima tuberkuloze u fazi konsolidacije smatraju se izliječenim i potrebno im je samo povremeno opće poboljšanje.
Prognoza
Povoljno - potpuna resorpcija patoloških promjena (javlja se kod lezija promjera do 5 mm). Relativno povoljno - stvaranje petrifikacije, segmentne pneumoskleroze. Nepovoljno - napredovanje procesa. Fokalna tuberkuloza se razvija u fazi raspada, koja se može razviti u fibrozno-kavernoznu tuberkulozu.
Diferencijalna dijagnoza
Od dvije varijante žarišne plućne tuberkuloze (žarišna tuberkuloza u fazi infiltracije i žarišna tuberkuloza u fazi kalcifikacije), obično se provodi diferencijalna dijagnoza s drugim bolestima za tuberkulozu u fazi infiltracije. Bolesti s kojima se ovaj oblik tuberkuloze mora razlikovati su periferni karcinom pluća, metastatski karcinom pluća.
Bronhopneumonija je nespecifični upalni proces lokaliziran unutar segmenta, lobula ili acinusa. U tipičnim slučajevima, pacijenti ukazuju na hipotermiju, akutni početak sa simptomima faringitisa, visoke tjelesne temperature, izraženog kašlja i boli u prsima. Često se na mjestu lezije mogu čuti vlažni ili suhi promjenjivi hropci na pozadini teškog disanja, dok se kod žarišne tuberkuloze patološki zvukovi praktički ne čuju.
Leukocitoza, pomak formule ulijevo, visoki ESR su karakterističniji za upalu pluća. Na rendgenskoj snimci s pneumonijom, lezije su slabog intenziteta, monomorfne, zamućenih kontura, najčešće se nalaze u donjim dijelovima pluća, ponekad u gornjem dijelu, ali ne na vrhu. U slučaju žarišne tuberkuloze, MBT se rijetko otkriva u ispljuvku, ali u nejasnim slučajevima ovo istraživanje mora se provoditi više puta.
Mantouxov test također može biti pozitivan kod tuberkulozno zaraženih osoba s upalom pluća, ali hiperergična reakcija ukazuje na tuberkulozu. Treba imati na umu da se javljaju atipične žarišne pneumonije s asimptomatskom ili slabo simptomatskom progresijom, a ako su lokalizirane u područjima pluća tipičnim za tuberkulozu, postavljaju se dvojbe oko dijagnoze. Stoga ne treba žuriti s postavljanjem dijagnoze tuberkuloze, već propisati testnu terapiju antibioticima širokog spektra. Resorpcija lezija nakon 2-3 tjedna potvrđuje dijagnozu bronhopneumonije.
DijagnostičkiKriteriji za bronhopneumoniju:
- često se javlja tijekom ili nakon akutne respiratorne bolesti ili hipotermije;
- ima akutni (iznenadni) početak s izraženim kliničkim manifestacijama (febrilna temperatura, zimica, teška slabost, loš apetit, kašalj s ispljuvkom, bol u prsima, ponekad nedostatak zraka u mirovanju);
- Iznad pluća čuju se teško disanje, mokri i suhi hropci;
- u testu krvi - značajna leukocitoza, pomak formule ulijevo, značajno povećanje ESR:
- X-ray - karakteriziran prisutnošću bilateralnih žarišnih sjena promjera 1,0-1,5 cm niskog intenziteta s zamagljenim konturama, koje su često lokalizirane u donjim režnjevima;
- plućni uzorak je pojačan kroz plućna polja zbog hiperemije. Sjena korijena pluća je proširena;
- Liječenje antibioticima širokog spektra daje pozitivnu dinamiku nakon 7-10 dana (resorpcija lezija).
U slučajevima kada se dijagnoza ne može točno postaviti, upala pluća se najprije liječi antibioticima širokog spektra; oni se ne koriste u liječenju tuberkuloze.
Maliperiferni karcinom pluća- okarakteriziran podstrujni i nedostatak klinički simptomi na početku razvoja (kao kod tuberkuloze). Ako također uzmemo u obzir da je na rendgenskoj snimci u ovoj fazi sjena kancerogenog tumora mala, ima nepravilan poligonalni oblik s nejasnim konturama, tada je vrlo slična leziji tuberkuloze. Plućno tkivo oko takvog tumora nije promijenjeno. Kancerogeni tumor dobiva tipične radiološke znakove tek kada dosegne veličinu veću od 2 cm, tada ga je potrebno diferencirati.
Treba uzeti u obzir da uvijek postoji jedan kancerogeni čvor, a kod žarišne tuberkuloze u pravilu je vidljiva skupina polimorfnih žarišta. Stoga otkrivanje jedne izolirane lezije kod osobe (obično muškarca) starije od 40 godina uvijek treba promatrati sa stajališta mogućeg malignog tumora. Za razliku od žarišne tuberkuloze, koja je dominantno smještena u 1. segmentu, dominantna lokalizacija raka je donji dio, 3. (prednji) segment. U 2. segmentu moguća su s jednakom vjerojatnošću oba patološka procesa.
Simptomi se javljaju tek u kasnijim fazama razvoja raka, kada zahvati susjedne anatomske strukture. Najčešći simptom je bol koja nije povezana s činom disanja, rjeđi su nemotivirana otežano disanje i ponekad hemoptiza, au slučaju žarišne tuberkuloze prevladava sindrom intoksikacije. Hemogram bolesnika ponekad otkriva anemiju i povećani ESR, što se rijetko događa kod fokalne tuberkuloze. Ako je reakcija na Mantouxov test negativna, dijagnoza žarišne tuberkuloze nije vjerojatna.
Bronhoskopiju treba dopuniti kateterizacijom bronha uz uzimanje materijala za citološku i bakteriološku pretragu. Radioizotopske i radioimunološke metode istraživanja mogu pružiti određenu pomoć u postavljanju dijagnoze.
DijagnostičkiKriteriji za periferni karcinom pluća:
- Rak se češće javlja kod muškaraca starijih od 40 godina koji puno puše;
- početak je asimptomatski, prevladavaju bronho-plućno-pleuralni simptomi (kašalj, hemoptiza);
- RTG: jedna lezija, nejasnih kontura, na nepromijenjenoj pozadini; česta lokalizacija tumora - III, IV, V segmenti i donji dio;
- u većini slučajeva mali periferni rak ima nepravilan sferni oblik, nejasne brežuljkaste, ponekad blistave konture sjene, predstavljene kratkim nitima - "zrakama" koje se protežu u susjedno plućno tkivo. Oni čine sliku "maligne krune"; kontura periferne sjene raka ima Riglerov usjek;
- sjena tumora je srednjeg intenziteta, nehomogena (kao da se sastoji od nekoliko malih formacija, spajanja), opažaju se kalcificirane inkluzije;
- Mantoux test s 2 TU PPD-L može biti negativan, što se ne opaža kod žarišne tuberkuloze;
- Kada se liječi antituberkuloznim lijekovima, zloćudna bolest napreduje.
MetastatskiRak- postoji nekoliko sličnih okruglih (kovaničastih) lezija s jasnim konturama, koje se nalaze u različitim dijelovima pluća.
tj. Tjurin
Žarišta u plućnom tkivu definiraju se kao područja zbijanja okruglog ili sličnog oblika veličine do 10 mm. Žarišta se mogu naći u brojnim zaraznim, tumorskim, intersticijskim i drugim plućnim bolestima, čiji ukupan broj doseže nekoliko desetaka. Najviše poznati predstavnicižarišne promjene su metastaze malignih tumora na plućima i diseminirana plućna tuberkuloza.
Obilježja žarišnih diseminacija. Žarišne promjene u plućima čine anatomsku osnovu velikog radiološkog sindroma – žarišne diseminacije. Foci često služe kao jedina manifestacija patološki proces Međutim, u značajnom dijelu bolesnika kombiniraju se s drugim manifestacijama plućne patologije, na primjer, s retikularnim promjenama, povećanjem ili smanjenjem prozračnosti plućnog tkiva.
Žarišne promjene mogu biti lokalne ako zauzimaju do dva segmenta jednog plućnog krila ili difuzne ako se šire na tri ili više segmenta. Pretežna lokalizacija lezija u plućima vrlo je raznolika. Žarišne diseminacije dijele se na jednostrane i bilateralne, u potonjem slučaju patološki proces može biti simetričan ili asimetričan, s prevladavanjem promjena u jednom pluću ili njegovom dijelu. Relativno rijetko, žarišta su ravnomjerno raspoređena po čitavim plućnim poljima (na primjer, kod milijarne tuberkuloze).
Mnogo češće diseminacija prevladava u gornjim ili donjim dijelovima pluća, u hilarnim ili kortikalnim regijama. Ove značajke imaju poznatu diferencijalno dijagnostičku vrijednost. Tako su izraženije promjene u gornjim režnjevima tipične za kronični tijek hematogene tuberkuloze, a povećanje promjena prema dijafragmi tipično je za hematogene metastaze. Hilarna lokalizacija lezija često se nalazi u sarkoidozi, dok se prevladavanje lezija u kortikalnim dijelovima pluća često opaža u subakutnom tijeku hipersenzitivnog pneumonitisa.
Lezije u plućnom tkivu jako variraju u veličini, gustoći (intenzitet sjene tijekom radiografije), strukturi i obrascima kontura. U domaćoj literaturi uobičajeno je podijeliti lezije po veličini na male i miliarne (do 2 mm), srednje (3-5 mm) i velike (6-10 mm). Na radiografiji, lezije često imaju prosječan intenzitet sjene, koji na kompjutoriziranoj tomografiji (CT) odgovara gustoći mekog tkiva. Međutim, u nizu patoloških procesa, lezije se prikazuju na aksijalnim presjecima kao područja niske gustoće zbijenosti - brušene lezije. U pravilu nisu vidljivi tradicionalnim rendgenskim pregledom i otkrivaju se samo tankoslojnim CT-om. Takve se promjene u plućima opažaju, na primjer, kod respiratornog bronhiolitisa ili preosjetljivog pneumonitisa.
Konture lezija u plućima mogu biti jasne ili nejasne, što karakterizira stupanj razgraničenja promijenjenog područja od okolnog plućnog tkiva. Struktura lezija može biti homogena ili heterogena - zbog prisutnosti kalcifikacija, područja osifikacije ili karijesnih šupljina. Primjeri uključuju kalcificirane tuberkulozne lezije, visoka gustoća metastaze osteogenog sarkoma s patološkim stvaranjem kosti u njima ili raspadajućim žarištima u septičkoj emboliji plućnih žila.
Unatoč dobro poznatim obrascima položaja lezija u plućima i prirodi žarišnih sjena, mogućnosti konvencionalnog rendgenskog pregleda u diferencijalnoj dijagnozi takvih promjena su male. U pravilu su ograničeni na tipične manifestacije većine česte bolesti u prisutnosti pouzdanih kliničkih podataka. Pojava CT-a 1980-ih visoka rezolucija(HRCT) doveli su do pojave nove skupine simptoma, što je značajno pojednostavilo diferencijalnu dijagnozu žarišnih promjena u plućnom tkivu i značajno povećalo njezinu učinkovitost. Tankoslojni CT ima veliki potencijal u
ocrtavanje prirode žarišnih diseminacija u plućima i određivanje metode njihove verifikacije.
Svi gore navedeni simptomi žarišnih diseminacija primjenjivi su i na tradicionalni rendgenski pregled i na CT. No, ako su kod radiografije najvažnija obilježja lokalizacija lezija u plućima i karakteristike samih lezija (njihova veličina, oblik, konture i struktura), kod HRCT-a važnija karakteristika patološkog procesa postaje odnos između lezije u plućnom tkivu na anatomske elemente sekundarnog plućnog režnja (SPL) i na visceralnu pleuru.
Anatomija sekundarnog plućnog lobula. Sekundarni plućni režanj je najmanja strukturna jedinica pluća, potpuno okružena vezivnotkivnim septumom. Lobulus obično ima nepravilan poligonalni ili okrugli oblik i veličine od 10 do 25 mm. U strukturi sekundarnog plućnog lobula na CT-u mogu se razlikovati tri komponente: interlobularni septum, korijen i parenhim. Svaki sekundarni plućni režanj opremljen je zasebnim bronhom i lobularnom arterijom, koji se nalaze zajedno u središtu režnja. Lobularna arterija i bronh na ovoj razini imaju vanjski promjer od oko 1 mm. Promjer intralobularnih arterija i terminalnih bronhiola smanjuje se na 0,7 mm, a arterija i bronhiola u acinusu - na 0,3-0,5 mm.
Na aksijalnim CT rezovima male posude nalazi se na udaljenosti od najmanje 3-5 mm od površine visceralne pleure, u poprečni presjek izgledaju kao točkice, au uzdužnom presjeku - kratke linije u obliku slova Y ili V. Venske žile imaju sličnu sliku, ali na nešto većoj udaljenosti od pleure. Intralobularni bronhi i bronhiole obično nisu vidljivi na HRCT-u, budući da je nemoguće razlikovati zrak u njihovom lumenu od okolnog plućnog tkiva koje sadrži zrak. HRCT-om se može dobiti slika bronhiola samo ako je njihov lumen ispunjen patološkim sadržajem, stijenke su im zadebljane ili je lumen značajno proširen uz nastanak bronhiolektaza.
Interlobularni septum sadrži limfne žile i vene. Normalno, HRCT može otkriti samo najveće septe - one se nalaze u prednjim i vanjskim dijelovima gornjeg, srednjeg i donjeg režnja, kao i paramedijastinalno u donjim režnjevima pluća. Kada septumi zadebljaju zbog bilo kojeg patološkog procesa, postaju jasno vidljivi na HRCT-u.
Vrste plućnih lezija. Uz tankoslojni CT, uobičajeno je razlikovati tri glavne vrste lezija u plućnom tkivu, od kojih je svaka usmjerena na anatomske strukture VLD-a: kaotične, perilimfatičke i centrilobularne. Potonji se obično dijele u dvije podvrste ovisno o prisutnosti ili odsutnosti vidljivih promjena u bronhiolima.
Kaotična raspodjela žarišta opaža se u nedostatku promjena u plućnom intersticiju. Obično se lezije prikazuju na pozadini nepromijenjenog plućnog tkiva, tako da se njihov položaj ispostavlja nasumično. Pojedinačni elementi VLD nisu vidljivi, nije moguće uspostaviti vezu između takvih žarišta i plućnog intersticija. Obavezan element je mala količina lezije duž interlobarne, kostalne i medijastinalne pleure. Ovakav raspored žarišta karakterističan je za hematogene procese, prvenstveno hematogeno diseminiranu tuberkulozu i hematogene metastaze. U nekim slučajevima, na primjer, s hematogenim metastazama, moguće je uspostaviti vezu između žarišta i malih plućnih žila - simptom "posude za hranjenje" je najtipičniji za hematogene metastaze i višestruke septičke embolije.

Perilimfatička žarišta su lokalizirana duž limfne žile te se stoga nalaze na CT snimkama uglavnom u stijenkama bronha, krvnih žila, u interlobularnim septama iu slojevima interlobarne pleure. Promjene na stjenkama krvnih žila i bronha stvaraju sliku neravnih, "nazubljenih" kontura ovih anatomskih struktura, kao i izrazito zadebljanje interlobularnih pregrada. Takve promjene uočene su prvenstveno kod sarkoidoze i limfogene karcinomatoze. Lezije, u pravilu, male su veličine - unutar 2-5 mm. Njihovo morfološku osnovu su granulomi ili metastatski čvorići koji nastaju duž limfnih žila u plućnom intersticiju i pleuri.
Centrilobularne lezije odražavaju patološke promjene u ili oko intralobularnih arterija i bronha. Posebnost takva žarišta su odsutnost promjena u plućnom intersticiju (zadebljanja interlobularnih septuma, stijenki bronha, slojeva interlobularne pleure), kao i odsutnost žarišta ispod visceralne pleure. Žarišta ove vrste mogu se predstaviti s dvije glavne opcije.
U prvoj se opciji centrilobularne lezije prikazuju kao prilično guste, jasno vidljive, dobro definirane strukture okruglog ili nepravilnog oblika. Njihova karakteristična manifestacija je simptom "stabla u pupoljku" ("stablo u pupoljku", sinonim: "cvjetajuće ili rascvjetano stablo") - u kortikalnim dijelovima pluća, na udaljenosti od 3-5 mm od površina visceralne pleure, strukture u obliku slova Y ili V, debljine 1-2 mm sa zadebljanjima na krajevima. Baza ovih struktura uvijek je okrenuta prema visceralnoj pleuri.
Simptom "stabla u pupoljcima" je tomografski prikaz proširenih intralobularnih bronhiola ispunjenih patološkim sadržajem u uzdužnom presjeku. Centrilobularne promjene ovog tipa opažene su s endobronhalnim širenjem plućnih infekcija, uključujući tuberkulozu, kao i s različitim oblicima neinfektivnog bronhiolitisa, profesionalnih bolesti (silikoza, antrakoza) itd.
Druga varijanta centrilobularnih lezija predstavljena je malim, slabo definiranim zbijanjima plućnog tkiva niske gustoće tipa "mljevenog stakla". Takve lezije najčešće nastaju kao rezultat stanične infiltracije peribronhiolarnog plućnog tkiva i opažaju se kod preosjetljivog pneumonitisa i nekih oblika bronhiolitisa. Značajan broj takvih žarišta, kada su blizu i djelomično se spajaju, može stvoriti iluziju difuznih infiltrativnih promjena tipa "brušenog stakla".
Položaj žarišta u plućnom tkivu u odnosu na anatomske elemente VLD ima veliki značaj za karakterizaciju diseminacije, međutim, to nije dovoljno za određivanje prirode patološkog procesa, čak i uzimajući u obzir uobičajene radiološke značajke lezija. U nekim slučajevima, anatomske oznake VLD-a, koje pomažu u određivanju vrste lezija, možda uopće neće biti vidljive (na primjer, s kaotičnim ili centrilobularnim položajem lezija). Ne manje važan je raspored žarišta u cijelom plućnom krilu, odnos žarišta prema listovima visceralne pleure, prvenstveno kostalnoj i interlobarnoj pleuri, te stjenkama relativno velikih bronha i krvnih žila.
Kombinacija dviju skupina znakova - vrste žarišta i njihove distribucije u plućima - omogućuje analizu žarišne diseminacije koristeći relativne jednostavan algoritam, koji je usmjeren na isticanje od svih moguće opcije dva ili tri najvjerojatnija patološka procesa.
Dijagnostički algoritam. Prvi korak je identificirati žarišnu diseminaciju (ili mješovite promjene u plućnom tkivu s prevlašću žarišta). U tu svrhu potrebno je koristiti tankoslojni CT - u obliku korak-po-korak skeniranja HRCT-om ili spiralno skeniranje višeslojnim CT-om. U teškim slučajevima (primjerice, s teško razlučivom milijarnom diseminacijom) od velike je pomoći korištenje metoda dvodimenzionalne i trodimenzionalne transformacije, višeplanarnih reformacija s različitim debljinama slojeva i projekcijama maksimalnog intenziteta. Takve se transformacije mogu izvesti samo s višeslojnim CT-om i protokolom spiralnog skeniranja.

Drugi korak je određivanje predominantnog tipa lezija. Za to je potrebno analizirati stanje listova visceralne pleure, prvenstveno interlobarne, kao i kostalne i medijastinalne. Ako su žarišta vidljiva ne samo u plućnom tkivu, već duž površine pleure, mogu se klasificirati kao kaotični ili perilimfatični tip (prvi krak algoritma). Ako slojevi pleure nisu promijenjeni, u njima nema vidljivih žarišta i sve žarišne formacije nalaze se duboko u plućnom tkivu, tada se takve promjene mogu pripisati centrilobularnom tipu (drugi krak algoritma).
Prvi krak je analiza diseminacija u prisutnosti žarišta duž visceralne pleure. Ove vrste lezija, u pravilu, nastaju tijekom hematogenog ili limfogenog širenja patološkog procesa. S hematogenim širenjem procesa, žarišta se nalaze u plućnom tkivu bez veze s anatomskim elementima VLD-a. Promjene u plućnom intersticiju (zadebljanje interlobularnih pregrada, bronhijalnih stijenki i krvnih žila) su slabo izražene ili ih uopće nema. U kostalnoj i interlobarnoj pleuri mogu se naći pojedinačna žarišta, dok sami slojevi pleure, u pravilu, nisu promijenjeni. Ova vrsta izbijanja definira se kao kaotična.
 Najvažniji predstavnici ove vrste diseminacije su hematogene metastaze malignih tumora i hematogeno diseminirana tuberkuloza. Metastaze su karakterizirane prisutnošću pojedinačnih ili višestrukih žarišta u plućnom tkivu, često polimorfnih - različitih veličina, pa čak i gustoće. Lezije mogu imati različite strukture (gustoća mekog tkiva, s inkluzijama kalcija, tipa "matirano staklo", s karijesnim šupljinama), kao i jasne ili nejasne konture zbog infiltracije ili krvarenja u susjedno plućno tkivo.
Najvažniji predstavnici ove vrste diseminacije su hematogene metastaze malignih tumora i hematogeno diseminirana tuberkuloza. Metastaze su karakterizirane prisutnošću pojedinačnih ili višestrukih žarišta u plućnom tkivu, često polimorfnih - različitih veličina, pa čak i gustoće. Lezije mogu imati različite strukture (gustoća mekog tkiva, s inkluzijama kalcija, tipa "matirano staklo", s karijesnim šupljinama), kao i jasne ili nejasne konture zbog infiltracije ili krvarenja u susjedno plućno tkivo.
Posebnost većine metastatskih hematogenih diseminacija je simptom "posude za hranjenje", jasno vidljiv na CT-u. Ovaj se znak također može primijetiti kod višestrukih septičkih embolija, ali se praktički ne pojavljuje u hematogenim oblicima tuberkuloze. Međutim, u mnogim slučajevima, razlika između hematogenih metastaza i hematogeno diseminirane tuberkuloze, osobito u akutnom i subakutnom tijeku, moguća je samo prema kliničkim i laboratorijskim podacima.
Kod limfogenog širenja procesa žarišta imaju jasnu tendenciju da se smjeste uz promijenjene strukture plućnog intersticija. Žarišta se otkrivaju u zidovima bronha i krvnih žila, stvarajući neku vrstu "nazubljenosti" njihovih kontura, kao iu zadebljanim interlobularnim septama. Čak iu slučajevima kada same septalne linije nisu jasno vidljive, prstenasti raspored odvojene skupinežarišta ponavljaju oblik pregrada. Veliki broj žarišta koncentriran je u slojevima interlobarne pleure, a obično su slojevi pleure neravnomjerno zadebljani i također imaju različit izgled. Ova slika nastaje u prisutnosti perilimfatičnog tipa lezija.
 Takve promjene su najtipičnije za respiratornu sarkoidozu stadija II, a ponekad i stadija III. U tipičnoj slici sarkoidoze, perilimfatička žarišta smještena su pretežno u središnjem dijelu pluća, osobito duž kose interlobarne pleure. Retikularne i infiltrativne promjene izražene su u različitim stupnjevima, ponekad značajno, ali zadebljanje septalnih septuma nije tipično za ovu bolest. Posebnosti su lokalizacija lezija u stijenkama krvnih žila i bronha s njihovim istodobnim zadebljanjem (peribronhijalne i perivaskularne spojnice), u interlobarnoj pleuri s zadebljanjem njezinih listova, kao i čestim povećanjem peritraheobronhalnih limfnih čvorova.
Takve promjene su najtipičnije za respiratornu sarkoidozu stadija II, a ponekad i stadija III. U tipičnoj slici sarkoidoze, perilimfatička žarišta smještena su pretežno u središnjem dijelu pluća, osobito duž kose interlobarne pleure. Retikularne i infiltrativne promjene izražene su u različitim stupnjevima, ponekad značajno, ali zadebljanje septalnih septuma nije tipično za ovu bolest. Posebnosti su lokalizacija lezija u stijenkama krvnih žila i bronha s njihovim istodobnim zadebljanjem (peribronhijalne i perivaskularne spojnice), u interlobarnoj pleuri s zadebljanjem njezinih listova, kao i čestim povećanjem peritraheobronhalnih limfnih čvorova.
Diferencijalno dijagnostički raspon za perilimfne lezije uključuje pneumokoniozu, prvenstveno silikozu i antrakozu, koje se na CT-u ne mogu razlikovati od sarkoidoze. Ispravna dijagnoza Anamnestički podaci doprinose. Limfogenu karcinomatozu također karakterizira perilimfatični smještaj metastatskih žarišta, ali izražene retikularne promjene u obliku jednolikog ili jasnog zadebljanja interlobularnih pregrada obično upućuju na točnu dijagnozu. Dodatni znak metastatskih lezija, uz anamnezu malignog tumora, često je prisutnost tekućine u pleuralnoj šupljini.
 Drugi krak algoritma je analiza diseminacija u nedostatku žarišta duž visceralne pleure. U ovom slučaju također možemo razlikovati dva različite vrste promjene. Ključni element ovdje je prisutnost ili odsutnost bronhiolektazije - proširenih i patološkim sadržajem ispunjenih intralobularnih bronhiola, koje tvore tipične figure u obliku slova Y ili V (simptom "stabla u pupoljcima").
Drugi krak algoritma je analiza diseminacija u nedostatku žarišta duž visceralne pleure. U ovom slučaju također možemo razlikovati dva različite vrste promjene. Ključni element ovdje je prisutnost ili odsutnost bronhiolektazije - proširenih i patološkim sadržajem ispunjenih intralobularnih bronhiola, koje tvore tipične figure u obliku slova Y ili V (simptom "stabla u pupoljcima").
U prvoj verziji takve promjene su odsutne, a na aksijalnim presjecima mogu se otkriti samo žarišne promjene. Lezije su smještene duboko u plućnom tkivu, au kortikalnim dijelovima mogu se vidjeti na udaljenosti od 3-5 mm od visceralne pleure. Obično se prezentiraju kao peribronhijalni i peribronhiolarni infiltrati ili granulomi. Takva žarišta mogu imati gustoću mekog tkiva i jasne konture, na primjer, s histiocitozom, koja je u tipičnim slučajevima popraćena stvaranjem brojnih cista uglavnom u gornjim režnjevima pluća, što, u kombinaciji s centrilobularnim položajem žarišta, može uzrokovati pojavu cista u tjelesnom tkivu. stvara vrlo karakterističnu sliku.
Druga mogućnost je niska gustoćažarišta kada se prikazuju na aksijalnim presjecima kao mala područja zbijenosti poput “brušenog stakla” - na primjer, u subakutnom tijeku preosjetljivog pneumonitisa (egzogeni alergijski alveolitis) ili kod respiratornog bronhiolitisa. Ovu vrstu promjene često je teško razlikovati od kaotičnog tipa žarišta tijekom hematogene diseminacije. Ključna točka u diferencijalnoj dijagnozi između njih je prisutnost ili odsutnost lezija duž visceralne (prvenstveno interlobarne) pleure.
Drugi tip promjena u ovom kraku dijagnostičkog algoritma je kombinacija žarišne diseminacije s promjenama u malim bronhima i bronhiolama u obliku simptoma “stablo u pupoljcima”. Proširene i ispunjene patološkim sadržajem, bronhiole se nalaze i duboko u plućnom tkivu i duž visceralne pleure, na udaljenosti od 3-5 mm od nje. U pravilu, ovaj simptom odražava bronhogeno širenje patološkog procesa: s bronhopneumonijom, pneumomikozom, apscesom pluća i tuberkulozom. Uzrok ovakvih raširenih promjena najčešće je diseminirana tuberkuloza s bronhogenim širenjem infekcije (iz tuberkulozne šupljine ili bronhoglandularne fistule).
Dakle, među čitavom raznolikošću žarišnih diseminacija, navedeni dijagnostički algoritam omogućuje razlikovanje četiri glavne vrste promjena: kaotična žarišta, perilimfatička žarišta, centrilobularna žarišta bez bronhiolektaze i centrilobularna.
Organ koji je najčešće zahvaćen sekundarnim karcinomom su pluća. Metastaze u plućima su na drugom mjestu među sekundarnim karcinomima nakon jetre. U 35% slučajeva primarni karcinom metastazira u plućne strukture.
Dva su načina širenja metastaza u pluća iz primarnog žarišta – hematogen (krvlju) i limfogeno (limfom). Ova lokacija metastaza je opasna po život, jer se u većini slučajeva otkrivaju na.
Uzroci metastaza u plućima
Kancerogeni tumori sadrže veliki broj abnormalnih stanica. Povezivanjem s krvlju i limfom stanice raka se šire na susjedne organe. Tamo se počinju aktivno dijeliti, tvoreći sekundarni fokus raka - metastaze.
Metastaze na plućima mogu se proširiti iz gotovo svakog raka.
Najčešće se javljaju u takvim primarnim onkološkim bolestima kao što su:
- Melanom kože;
- tumor dojke;
- Rak crijeva;
- Rak želuca;
- Rak jetre;
- Rak bubrega;
- Tumor mjehura.
Skraćeni naziv za metastaze je MTC (MTS - od latinske "metastaze").
Video - metastaze tumora
Koje vrste metastaza mogu biti u plućima?
Sekundarne lezije mogu se pojaviti iu lijevom iu desnom pluću. Plućne metastaze dijele se prema karakteristikama u skupine kao što su:
- Jednostrani i dvostrani;
- Veliki i mali;
- Solitarni (pojedinačni) i višestruki;
- Žarišno i infiltrativno;
- Nodalne metastaze;
- U obliku niti tkiva.
Ako se sumnja na sekundarnu onkologiju SUSP-a, trebali biste se podvrgnuti pregledu.
Simptomi i znakovi plućnih metastaza
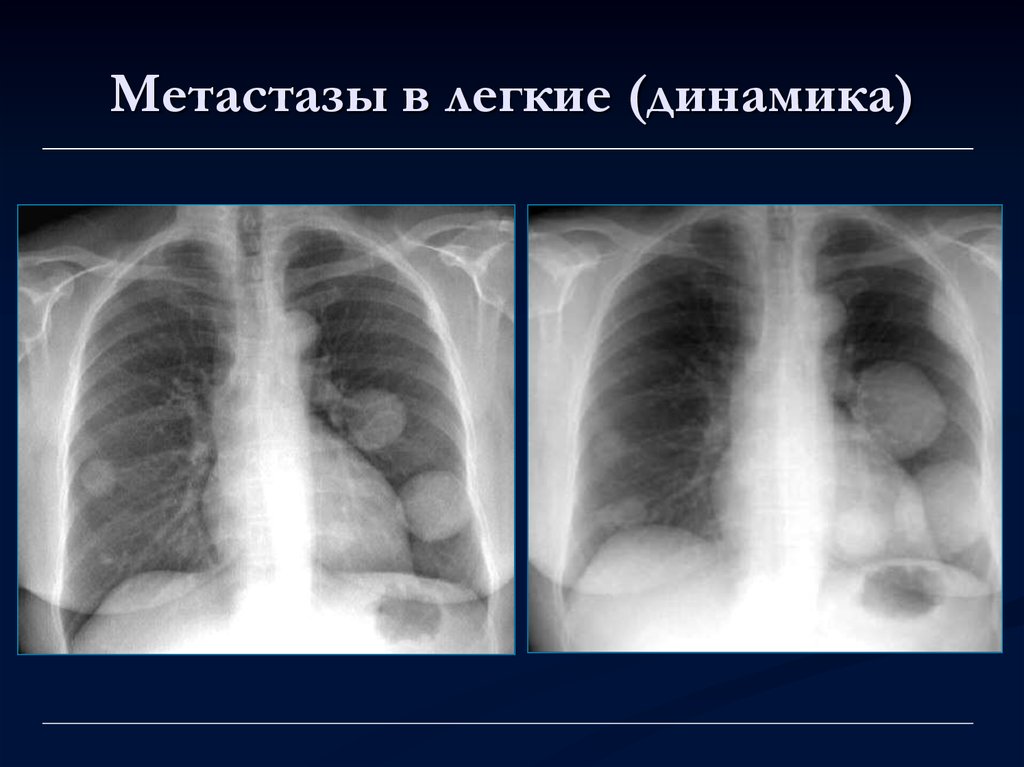 Metastaze u plućima (Dinamika) rtg
Metastaze u plućima (Dinamika) rtg U ranim fazama, metastaze u plućima se ne manifestiraju ni na koji način, bolest je asimptomatska. Kako stanice raka propadaju, oslobađaju otrovne tvari koje truju tijelo. Pacijent češće traži liječničku pomoć u kasnijoj fazi.
Prisutnost sekundarnih onkoloških žarišta u plućima popraćena je sljedećim simptomima:
- Česta kratkoća daha, koja se pojavljuje ne samo tijekom tjelesne aktivnosti, već iu mirovanju;
- Redoviti suhi kašalj, pretvarajući se u mokri, koji se može zbuniti s drugom bolešću;
- Sputum pomiješan s krvlju;
- Bol u prsima koja ne prolazi čak ni uz lijekove protiv bolova. Samo narkotici mogu smanjiti bol;
- Oticanje lica i gornjih ekstremiteta s lokalizacijom sekundarne lezije u desnom plućnom krilu, glavobolje.
Kako izgledaju metastaze na plućima?
 Radiografijom se mogu odrediti metastaze u plućima. Sekundarni žarišta onkologije na rendgenskim slikama pojavljuju se u nodularnim, mješovitim i difuznim oblicima.
Radiografijom se mogu odrediti metastaze u plućima. Sekundarni žarišta onkologije na rendgenskim slikama pojavljuju se u nodularnim, mješovitim i difuznim oblicima.
Nodalne metastaze pojavljuju se u jednom ili više oblika. Pojedinačne ili pojedinačne formacije izgledaju kao zaobljeni čvorovi, podsjećajući na primarni fokus onkologije. Najčešće se formiraju u bazalnom tkivu.
Ako je sekundarna geneza pseudopneumatska, tada se na rendgenskoj snimci pojavljuje kao tanke linearne formacije.
S metastazom u pleuru, na rendgenskim snimkama vidljive su velike gomoljaste formacije, zbog čijeg napredovanja se stanje bolesnika s rakom pogoršava i razvija se plućna insuficijencija.
Koliko ljudi žive s plućnim metastazama?
Očekivano trajanje života za metastaze na plućima ovisi o tome koliko brzo se otkrije sekundarni rak.
Ako osjetite barem jedan od gore navedenih simptoma, odmah se obratite liječniku i podvrgnite se pregledu. U medicinskoj praksi bilo je slučajeva otkrivanja plućnih metastaza mnogo prije otkrivanja primarnog mjesta tumora.
Progresija sekundarnog tumora uzrokuje organizam u cjelini. Da biste identificirali prisutnost metastaza, trebali biste znati kako se manifestiraju simptomi bolesti. Prvi znakovi progresije sekundarnog karcinoma pluća su:
- Smanjen apetit i, kao posljedica toga, tjelesna težina;
- Opća slabost, umor i smanjena učinkovitost;
- Povećana tjelesna temperatura, postaje kronična;
- Suhi kašalj s metastazama postaje konstantan.
 Gore navedeni znakovi također mogu ukazivati na primarni. Ova prilično opasna bolest češće se opaža kod pušača. Metastaze kod karcinoma pluća malih stanica brzo se šire, brzo rastu i ako se ne otkriju na vrijeme, prognoza za bolesnika bit će loša. Primarni rak pluća liječi se kemoterapijom. Ako se postupak provede pravodobno, postoji mogućnost potpunog izlječenja raka. Ali ovaj oblik bolesti obično se otkriva u završnoj fazi, kada je više nije moguće izliječiti. Uzimajući jake analgetike, možete živjeti od četiri mjeseca do godinu dana.
Gore navedeni znakovi također mogu ukazivati na primarni. Ova prilično opasna bolest češće se opaža kod pušača. Metastaze kod karcinoma pluća malih stanica brzo se šire, brzo rastu i ako se ne otkriju na vrijeme, prognoza za bolesnika bit će loša. Primarni rak pluća liječi se kemoterapijom. Ako se postupak provede pravodobno, postoji mogućnost potpunog izlječenja raka. Ali ovaj oblik bolesti obično se otkriva u završnoj fazi, kada je više nije moguće izliječiti. Uzimajući jake analgetike, možete živjeti od četiri mjeseca do godinu dana.
Postoje oblici primarnog raka pluća koji ne napreduju tako brzo kao rak malih stanica. To su karcinom skvamoznih stanica, karcinom velikih stanica i adenokarcinom. Ovi oblici raka liječe se kirurškim zahvatom. Ako se operacija izvede na vrijeme, prognoza za oporavak bit će dobra. Ako se metastaze pojave u drugim organima, pacijent će se suočiti sa smrću.
Dijagnoza metastaza u plućima
Za otkrivanje prisutnosti sekundarne geneze u plućima koriste se sljedeće dijagnostičke metode:
- Radiografija– ispituje strukturu plućnog tkiva, otkriva zamračenje, mjesto metastaze i njezinu veličinu. Da biste to učinili, snimaju se dvije fotografije - sprijeda i sa strane. Na slikama se višestruke metastaze pojavljuju kao okrugli čvorići;
- CT skeniranje– služi kao dopuna radiografiji. CT pregled pokazuje područja na kojima se nalaze metastatski tumori, njihovu veličinu i oblik. Pomoću CT-a otkrivaju se trenutne promjene na plućima;
- Magnetska rezonancija– propisuje se osobama koje su prethodno bile izložene zračenju, kao i djeci. Ova studija nam omogućuje prepoznavanje sekundarnih tumora, čija veličina jedva doseže 0,3 mm.
Kako izgledaju metastaze na plućima? - Video
Metode liječenja sekundarnih onkoloških žarišta u plućima
Kako liječiti sekundarni karcinom pluća?
U modernoj medicini koriste se sljedeće metode liječenja metastaza u plućima:
- Kirurška intervencija– zahvaćeno područje se uklanja. Ova metoda liječenja je učinkovita samo ako postoji jedna žarišna lezija, pa se koristi prilično rijetko;
- Kemoterapija– služi kao dopuna drugim metodama liječenja. Trajanje kemoterapije ovisi o glavnoj metodi liječenja i dobrobiti pacijenta. U medicinskoj praksi kemoterapija se koristi zajedno s terapijom zračenjem. Za podizanje razine leukocita u krvi nakon postupka propisan je deksametazon;
- Terapija radijacijom– pomaže u usporavanju aktivnog rasta stanica raka i smanjuje bol. Zračenje se provodi u stacionarnim uvjetima pomoću daljinske metode;
- Hormonska terapija– koristi se u prisutnosti hormonski osjetljive primarne lezije u prostati ili mliječnim žlijezdama. Služi kao dodatak primarnoj terapiji;
- Radiokirurgija– (snop zraka) uklanjaju teško dostupne tumore.
Invalidnost za rak pluća izdaje se u slučaju uklanjanja jednog režnja.
Jesu li metastaze liječene narodnim lijekovima?
 Liječenje sekundarne onkologije u plućima također se može obaviti tradicionalnim metodama. Najčešći narodni lijek je celandin. Potrebno je preliti kipućom vodom žlicu osušene biljke i ostaviti u termos boci oko sat i pol. Zatim procijedite infuziju i uzimajte dva puta dnevno, dvije žlice prije jela.
Liječenje sekundarne onkologije u plućima također se može obaviti tradicionalnim metodama. Najčešći narodni lijek je celandin. Potrebno je preliti kipućom vodom žlicu osušene biljke i ostaviti u termos boci oko sat i pol. Zatim procijedite infuziju i uzimajte dva puta dnevno, dvije žlice prije jela.
Zaključno, možemo reći da postoje različiti oblici raka pluća. To uključuje i primarni rak i metastaze koje su se proširile iz drugih žarišta. Bolest može biti asimptomatska, što znači da se bolesnik može obratiti za pomoć kada liječenje više ne daje željeni rezultat.
Prognoza preživljenja ovisi o stadiju bolesti, vrsti, obliku i položaju tumora.




