Gerb príznaky a liečba. Lieky na refluxnú chorobu
Gastroezofageálna refluxná choroba (GERD) je stav, ktorý je sprevádzaný nepríjemné príznaky(pálenie záhy, grganie, dysfágia) a/alebo patologické zmeny v pažeráku (erózie, vredy, metaplázia stĺpcových buniek – Barrettov pažerák), spôsobené gastroezofageálnym refluxom.
V širšom zmysle sa pojem „gastroezofageálna refluxná choroba“ vzťahuje na všetkých pacientov so symptómami pripomínajúcimi reflux, zatiaľ čo „refluxná ezofagitída“ sa vzťahuje na podskupinu pacientov so symptómami GERD, ktorí spolu s tým endoskopicky a histologicky dokázali prítomnosť zápalového procesu v pažeráku
Socioekonomické náklady GERD sú značné. Z ekonomického hľadiska je vysoká prevalencia GERD spojená s nákladmi na lieky na zníženie kyseliny žalúdočná šťava, je pre systém zdravotnej starostlivosti nákladný. Okrem toho GERD výrazne ovplyvňuje kvalitu života. Štúdie ukázali, že kvalita života a zdravotný stav v súvislosti s refluxnou chorobou sa u osôb trpiacich týmto ochorením v porovnaní s bežnou populáciou výrazne zhoršuje. Nedávny systematický prehľad dospel k záveru, že pacienti s pretrvávajúcimi symptómami, dokonca aj napriek užívaniu PPI, pociťujú značné nepohodlie, ktoré negatívne ovplyvňujú fyzickú a duševnú pohodu osoby, porovnateľné s tým, čo majú pacienti, ktorí nedostávajú liečbu GERD.
Epidemiológia gastroezofageálnej refluxnej choroby (GERD)
Viac ako tretina celej populácie USA hlási príznaky GERD raz za mesiac alebo častejšie. Situáciu komplikuje skutočnosť, že mnohí pacienti s GERD nemajú ambulanciu. Vo všetkých regiónoch sveta pribúda prípadov ochorenia a narastá počet komplikovaných foriem.
Epidemiológovia odhadujú prevalenciu GERD najmä zaznamenávaním typických príznakov pálenia záhy a grgania. Tento prístup má určité obmedzenia a neodráža skutočnú prevalenciu, pretože existujú pacienti s endoskopicky potvrdenou GERD (napr. ezofagitída a Barrettov pažerák), ktorí nemajú ani pálenie záhy, ani regurgitáciu. Navyše, niektorí ľudia sa sťažujú na oboje, ale nemajú GERD.
Príznaky, ktoré vás nútia premýšľať o GERD, zaznamenáva veľa ľudí a čím je populácia staršia, tým sú prejavy bežnejšie. Systematický prehľad z roku 2005 zistil, že prevalencia GERD (definovaná ako minimum týždenného pálenia záhy a/alebo kyslej regurgitácie) v západnom svete bola 10 – 20 %, zatiaľ čo v Ázii bola nižšia (5 %). Incidencia v západných krajinách je približne 5 prípadov na 1000 osoborokov, čo sa zdá byť nižšie v porovnaní s prevalenciou, ale zodpovedá za chronickosť ochorenia.
Bez liečby môže tento veľmi bežný stav viesť k mnohým ezofageálnym komplikáciám, vrátane erozívnej ezofagitídy, peptických striktúr, Barrettovho pažeráka a adenokarcinómu pažeráka. Predpokladá sa, že komplikácie GERD sa vyskytujú častejšie u mužov s bielou pokožkou a u starších ľudí. U pacientov s klasickými príznakmi GERD sa pri endoskopickom vyšetrení zistí erozívna ezofagitída približne v 1/3 prípadov, benígne striktúry v 10 % a Barrettov pažerák v 20 %. Našťastie sa adenokarcinóm pažeráka nachádza len u niekoľkých pacientov.
Príčiny gastroezofageálnej refluxnej choroby (GERD)
Hlavným škodlivým faktorom v patogenéze GERD je vstup obsahu žalúdka do pažeráka. Takáto agresivita je normálna vnútorný plášť Pažeráku bránia viaceré mechanické bariéry a fyziologické mechanizmy.
Úloha hlavnej bariéry je pridelená NPS. LES je segment hladkého svalstva schopný tonickej kontrakcie v distálnej časti pažeráka. Sfinkter sa uvoľňuje pri prehĺtaní a pri naťahovaní žalúdka. To pomáha vzduchu uniknúť. LES sa z času na čas uvoľní mimo procesu prehĺtania. Tieto relaxácie sa nazývajú „prechodné relaxácie dolného pažerákového zvierača“ (TRLES). Vyznačujú sa dlhším trvaním ako relaxácia LES spôsobená prehĺtaním. U pacientov s GERD sa počas TRNPS nielen vzduch, ale aj tekutý žalúdočný obsah stihne vrátiť do pažeráka – tak vzniká kyslý reflux. U väčšiny pacientov s GERD sa zvýšený výskyt TRNS považuje za hlavný mechanizmus patológie a zdá sa, že TRNS sú ešte častejšie u obéznych pacientov, aj keď dôvod je nejasný.
Ďalším mechanizmom, ktorý vedie k zlyhaniu gastroezofageálneho spojenia, je zníženie tonusu LES, hoci len malá časť pacientov s GERD má závažnú hypotenziu LES. Existuje veľa faktorov, ktoré oslabujú NPS. Ide o roztiahnutie žalúdka, vstup niektorých druhov potravín do žalúdka (tuk, čokoláda, kofeín a alkohol atď.), fajčenie a mnohé lieky (CBK, dusičnany, albuterol atď.).
Tretím faktorom je hernia prestávka bránica. Existujú dva hlavné mechanizmy, ktoré vysvetľujú, prečo prítomnosť hernie vedie k rozvoju GERD. Prvá je spojená so stratou vplyvu bránicových nôh, teda ziskom, ktorý poskytujú LES v r. normálnych podmienkach. Druhý sa realizuje prostredníctvom zníženia prahu pre výskyt TRNS v reakcii na distenziu žalúdka.
Medzi ďalšie dôležité mechanizmy hodné pozornosti patria prirodzené slizničné faktory, ktoré chránia sliznicu pažeráka pred kyslý reflux normálne (hlien na povrchu a bikarbonát ako jeho zložka, lemujúca povrch viacvrstvou plochý epitel, tesné medzibunkové spojenia, prietok krvi), peristaltika pažeráka a neutralizácia zvyškovej kyseliny slinami obsahujúcimi bikarbonát. Akékoľvek poruchy v týchto mechanizmoch, vrátane motorického poškodenia a zníženého prietoku slín, môžu viesť k rozvoju GERD.
Čo sa týka extraezofageálnych prejavov GERD, mechanizmus ich vzniku s najväčšou pravdepodobnosťou spočíva v priamej aspirácii prichádzajúceho obsahu s poškodením výstelky dýchacieho traktu a/alebo vagový reflex, spúšťaný patologickým refluxom kyseliny zo sliznice distálneho pažeráka.
Symptómy a príznaky gastroezofageálnej refluxnej choroby (GERD)
Príznaky GERD sú rozsiahle. Medzi typické príznaky patrí pálenie záhy a kyslá regurgitácia (pocit kyslého obsahu žalúdka stúpajúceho do hrdla). Atypické symptómy ako plnosť, ťažoba, bolesť v epigastriu, nevoľnosť, nadúvanie a grganie zvyčajne naznačujú GERD, ale môžu sa prekrývať s inými stavmi, takže diferenciálnu diagnostiku celý zoznam: peptický vred, achalázia, gastritída, dyspepsia, žalúdočná paréza. Okrem toho je známy súbor symptómov, ktoré nesúvisia s pažerákom, ale sú charakteristické pre GERD. Tieto zahŕňajú kašeľ, suchý sipot pri dýchaní, chrapot a bolesť hrdla, ale všetky sú nešpecifické pre GERD.
Zriedkavo sa vyskytuje dysfágia a hypersalivácia, symptóm „mokrého vankúša“. Medzi závažné komplikácie ochorenia patrí peptický vred pažeráka. Vývoj stenózy pažeráka je sprevádzaný objavením sa dysfágie. Horkosť v ústach naznačuje duodenogastroezofageálny reflux s refluxom žlče a alkalického obsahu.
Diagnóza gastroezofageálnej refluxnej choroby (GERD)
Diagnóza GERD je stanovená na základe kombinácie určitého súboru sťažností pacienta, výsledkov objektívneho vyšetrenia vrátane endoskopie a ezofageálnej pH-metrie a/alebo antisekrečnej terapie. Na formulovanie predbežnej diagnózy postačuje zaznamenanie symptómov, ako je pálenie záhy a regurgitácia. Tento komplex symptómov je najspoľahlivejší, to znamená, že predbežná diagnóza je založená iba na anamnestických údajoch, takže v praxi nie je potrebné vykonávať vyčerpávajúci zoznam štúdií pre každého pacienta s pálením záhy a regurgitáciou.
Pri podozrení na GERD u pacienta s typickými príznakmi bez varovných príznakov sa odporúča predpísať PPI v prvej fáze liečby. Pozitívna odpoveď na PPI do určitej miery potvrdzuje diagnózu, hoci ju nemožno považovať za diagnostické kritérium. Spolu s tým si niektorí pacienti zaslúžia hlbšie vyšetrenie. Indikácie, ktoré vyžadujú pokračovanie diagnostického vyhľadávania, zahŕňajú:
- potreba potvrdiť diagnózu GERD u pacientov refraktérnych na medikamentóznu terapiu;
- prítomnosť dôvodu na začatie identifikácie komplikácií GERD;
- pravdepodobnosť zmeny diagnózy na alternatívnu;
- 4 predoperačné vyšetrenie.
Endoskopické vyšetrenie hornej časti gastrointestinálneho traktu dopĺňa diagnózu, najmä ak sa zistia znaky naznačujúce erozívnu ezofagitídu, peptické striktúry alebo Barrettov pažerák. Avšak u väčšiny pacientov s typické príznaky GERD (približne 70 %) takéto príznaky nemá. Endoskopické vyšetrenie by sa nemalo vykonávať u pacientov s alarmujúcimi príznakmi. Patria sem dysfágia, anémia, meléna a strata hmotnosti. Je mimoriadne dôležité vylúčiť komplikácie GERD, ako sú peptické striktúry a zhubný nádor pažeráka.
Ambulantné monitorovanie refluxu je jedinou metódou, ktorá umožňuje posúdiť intenzitu účinku kyseliny na pažerák, frekvenciu refluxu a vzťah refluxu s klinickými prejavmi. V ambulantnom prostredí sa reflux monitoruje dvoma spôsobmi: pomocou telemetrickej kapsuly, ktorá je buď upevnená v distálnom pažeráku (bezdrôtová kapsula pH) alebo znížená na transnazálnu sondu (katétrový typ), alebo vykonaním testu pomocou kombinovaná impedančne-pH-metrická sonda. Telemetrická kapsula sa fixuje na sliznicu dolnej časti pažeráka počas endoskopického vyšetrenia horného gastrointestinálneho traktu. Výhodou kapsuly je, že umožňuje zaznamenávať dáta po dobu 48 hodín (v prípade potreby až 96 hodín). Monitorovanie pomocou katétra umožňuje zhromažďovanie informácií počas 24 hodín a ak je doplnené o monitorovanie impedancie s vhodným senzorom, je možné detekovať slabo kyslý a nekyslý reflux. Obe metódy možno použiť s terapiou alebo bez nej. Odborníci naďalej argumentujú, ktorá metóda by sa mala nazvať optimálnou.
Často sa používajú aj iné doplnkové metódy, ale neodporúča sa ich rutinne používať na hodnotenie GERD a spoliehať sa len na ne. napr. rádiografické vyšetrenie pažeráka s prehĺtaním bária je možné odobrať v prípadoch, keď sa pacient sťažuje na dysfágiu alebo striktúry a je potrebné identifikovať prstencové zúženia, ale v iných prípadoch GERD neexistujú žiadne indikácie. Ezofageálna manometria pre GERD ako jediná diagnostická štúdia tiež nie je vhodné, keďže ani nízky tlak LES ani pohybové poruchy nie sú špecifické príznaky GERD. Hlavným účelom ezofageálnej manometrie pre GERD je vylúčiť achaláziu alebo zmeny v pažeráku podobné tým, ktoré sa pozorujú pri sklerodermii pred predpísaním antirefluxnej operácie, pretože obe nosológie sú zahrnuté v zozname kontraindikácií.
Diagnóza je založená na typických ťažkostiach (pálenie záhy, kyslé grganie), endoskopických údajoch (hyperémia, erózia atď.) a dennej intraezofageálnej pH-metrii.
Informatívny alginátový test - jednorazová dávka Gaviscon, ktorý zmierňuje pálenie záhy u pacientov s GERD so senzitivitou 97 % a špecificitou 88 %.
Častou závažnou komplikáciou GERD je Barrettov pažerák – náhrada v dolná tretina pažerák stĺpcový epitel pažeráka. Diagnostika Barrettovho pažeráka sa uskutočňuje pomocou biopsie, úzkospektrálnej endoskopie (Narrow Band Imaging), ktorá poskytuje optické zvýraznenie obrazu povrchovej štruktúry sliznice, 150-násobne zväčšujúcej endoskopie a fluorescenčnej endoskopie.
Diferenciálna diagnostika gastroezofageálnej refluxnej choroby
- Žalúdočný vred a dvanástnika(peptický vred)
- Nevredová dyspepsia
- Poruchy motility pažeráka
- Ezofagitída infekčnej povahy
- Ezofagitída vyvolaná liekmi
- Eozinofilná ezofagitída
- Kardiovaskulárna patológia
- Choroby žlčových ciest
- Rakovina pažeráka
Najdôležitejšie je rozlišovať medzi GERD sprevádzané pálivá bolesť, z anginy pectoris. Pri GERD sú symptómy spojené s jedením, ohýbaním sa, bolesť môže byť dlhotrvajúca a po vypití vody ustúpi. Pri angíne je bolesť spôsobená fyzická aktivita alebo stres, môže mať typické ožiarenie, zmizne po zastavení záťaže, užívaní nitroglycerínu. Overené pomocou inštrumentálnych štúdií (EKG, záťažové testy a metódy vyšetrenia pažeráka).
Odlíšte GERD od chronická gastritída a peptický vred.
Charakteristické klinické prejavy rakoviny pažeráka sú dysfágia vo forme nepríjemných pocitov. Analýzy odhaľujú zrýchlenie ESR a anémiu. Nádor sa deteguje pomocou báriovej rádiografie pažeráka, ezofagoskopie s biopsiou a CT.
Zvyšuje sa počet pacientov s infekčnou ezofagitídou, čo je spôsobené šírením imunodeficiencií. Kandidóza pažeráka vzniká u pacientov s hematologickými malignitami, AIDS a pri dlhodobej liečbe steroidmi a antibiotikami. Často sa kombinuje s orofaryngeálnou kandidózou, ktorá sa prejavuje bolesťou pri žuvaní a prehĺtaní, pri pokuse o nasadenie zubnej protézy a stratou chuti. Candida ezofagitída je diagnostikovaná identifikáciou bielych plakov a ložísk na sliznici pažeráka počas ezofagoskopie a detekciou kvasinkových húb s pseudohyfami počas histologické vyšetrenie. Ak je ťažké vykonať tieto štúdie, napríklad u pacientov s AIDS, diagnostika sa vykonáva pomocou skúšobnej liečby systémovými antifungálnymi liekmi.
Komplikácie GERD
Benígna striktúra pažeráka
Vláknité striktúry vznikajú ako dôsledok dlhodobej ezofagitídy. Vo väčšine prípadov sa vyskytujú u starších pacientov so zlou peristaltickou aktivitou pažeráka. Objavujú sa príznaky dysfágie, výraznejšie pri pevných potravinách. Obštrukcia kúskom nerozžutej potravy, napríklad pri konzumácii mäsa, spôsobuje absolútnu dysfágiu. Pálenie záhy v anamnéze je bežné, ale nie nevyhnutné: veľa starších pacientov so striktúrami nemá v anamnéze pálenie záhy.
Diagnóza sa vykonáva endoskopiou, počas ktorej sa vylúči malígny novotvar Môžete urobiť biopsiu. Účinné je endoskopické balónovanie alebo bougienage pažeráka. Po tomto je to potrebné dlhodobá liečba inhibítory H +, K + -ATPázy v plnom rozsahu terapeutická dávka na zníženie rizika relapsu ezofagitídy a opätovného vytvorenia striktúry. Pacientom sa odporúča, aby jedlo dôkladne žuvali, a preto je dôležité mať dostatočný počet zubov.
Volvulus žalúdka
Niekedy sa veľká intratorakálna hiátová hernia môže skrútiť buď cez organoaxiálnu alebo laterálnu os, čo vedie k žalúdočnému volvulusu. To vedie k úplnej obštrukcii pažeráka alebo žalúdka a prejavuje sa silnou bolesťou v hrudník vracanie a dysfágia. Diagnóza sa robí pomocou RTG hrudníka (plynové bubliny v hrudníku) a kontrastných štúdií po požití síranu bárnatého. Mnohé prípady spontánne vymiznú, ale je tu tendencia k recidíve, preto je indikovaná chirurgický zákrok po nazogastrickej dekompresii.
Manažment pacienta s gastroezofageálnou refluxnou chorobou
Manažment pacienta s GERD si v prvom rade vyžaduje objasnenie diagnózy pomocou FEGDS a identifikáciu ezofagitídy (na stanovenie druhej diagnózy je spravidla potrebné uchýliť sa k skúšobnému predpisovaniu liekov, ktoré potláčajú tvorbu kyseliny). Biopsia pažeráka (jeho sliznice) zvyčajne nepreukáže refluxnú chorobu, dá sa však použiť na charakterizáciu zápalový proces, identifikovať zmeny v pažeráku.
U pacientov, ktorí zle reagujú na liečbu a ktorí sa tiež sťažujú na bolesť na hrudníku, je indikované intraezofageálne monitorovanie pH počas 24 hodín.
Liečba gastroezofageálnej refluxnej choroby (GERD)
Ciele liečby:
- odstránenie príznakov ochorenia;
- prevencia a liečba komplikácií;
- prevencia relapsu.
Aby sa zabránilo výskytu gastroezofageálneho refluxu, je potrebné dodržiavať diétne odporúčania. Výrazne obmedziť tučné jedlá vrátane plnotučného mlieka a smotany, dráždivé látky stimulácia sekrécie žalúdka: alkohol, káva, silný čaj, čokoláda, citrusové plody, cibuľa, cesnak, pikantné, konzervované, údené jedlá, sýtené nápoje, kyslé ovocné šťavy.
Patogenetická terapia zahŕňa zníženie škodlivých účinkov kyslej žalúdočnej šťavy. Pri zriedkavých záchvatoch pálenia záhy môžete použiť antacidá (Almagel, Maalox, phosphalugel).
Účinné sú algináty (Gaviscon), ktoré vytvárajú gélovú bariéru, ktorá pláva v žalúdku a vytvára pH okolo 7 a výrazne znižuje frekvenciu refluxných epizód.
Na zlepšenie motility a prevenciu regurgitácie sú predpísané prokinetiká.
U refraktérnych foriem GERD by sa mali vylúčiť alkalický reflux, pri liečbe ktorých sú účinné prokinetiká.
Ťažká ezofagitída a krvácanie nás nútia uvažovať o možnosti fundoplikačnej operácie, ktorej efektivita nie je dostatočne vysoká vzhľadom na recidívy počas prvého roka resp. možný vývoj pretrvávajúca dysfágia.
Barrettov pažerák účinná terapia môže dôjsť k regresii. Prítomnosť intestinálnej metaplázie sa však považuje za potenciálne prekancerózny stav. V tomto prípade by sa malo vykonať každoročné endoskopické vyšetrenie.
Väčšina pacientov dobre reaguje na liečbu liekmi, ktoré znižujú alebo eliminujú sekréciu žalúdočnej kyseliny:
- Medikamentózna terapia odstraňuje príznaky ezofagitídy a refluxu, ale lieky neobnovujú ani nenormalizujú antirefluxnú bariéru na úrovni prechodu medzi žalúdkom a pažerákom. V tomto ohľade zastavenie liečby zvyčajne vedie k prudkému nárastu sekrécie kyseliny (fenomén „rebound“), a teda k rozvoju relapsu.
- Chirurgické zákroky sa ponúkajú ako alternatíva ku konzervatívnej terapii a ako spôsob, ktorý údajne poskytuje jasnejší efekt. Avšak moderné metódy chirurgická liečba nie je ideálna, pretože operácia je vždy spojená s určitými zdravotnými následkami a spravidla nezbavuje pacienta nutnosti pokračovať v užívaní liekov.
- V súčasnosti sa vyvinulo množstvo endoskopických manipulácií na zlepšenie bariérovej funkcie dolného pažeráka.
Liečebný program pre GERD zahŕňa zmeny životného štýlu a stravy, medikamentózna terapia, a pre veľmi špecifickú skupinu pacientov - chirurgická intervencia. V závislosti od závažnosti ochorenia je opodstatnený prístup tak v smere zintenzívnenia liečby, ako aj v postupnom znižovaní závažnosti opatrení a ich zrušení.
Takže v prvom prípade začínajú so zmenou životného štýlu a predpisovaním BHRH Táto taktika je vhodná pre pacientov s mierne príznaky pri absencii znakov erozívna ezofagitída pri endoskopickom vyšetrení. Naopak, zužujúci sa prístup, ktorý začína PPI, je vhodnejší pre pacientov so stredne ťažkou až ťažkou formou klinický obraz erozívna ezofagitída.
Antacidá a algináty tiež poskytujú symptomatické zlepšenie. Blokátory H2 receptorov tiež znižujú závažnosť symptómov, ale neliečia ezofagitídu.
Liekmi voľby pri závažných symptómoch sú inhibítory H+, K+-ATPázy. Symptómy takmer úplne ustúpia a ezofagitída je u väčšiny pacientov vyliečená.
Po ukončení liečby často dochádza k recidívam ochorenia a niektorí pacienti musia užívať liek po celý život v najnižšej účinnej dávke.
Ak je neúčinná, treba zvážiť antirefluxnú operáciu medikamentózna terapia u pacientov, ktorí dlhodobo odmietajú užívať inhibítory H +, K + -ATPázy a u pacientov, ktorí hlavný príznak- závažná regurgitácia. Operáciu je možné vykonať otvorenú alebo laparoskopickú.
Nedávno boli vyvinuté nové endoskopické techniky na vykonávanie fundoplikácie.
Medikamentózna liečba gastroezofageálneho refluxu: „Inhibítory H+, K+-ATPázy sú pri liečbe ezofagitídy a znižovaní závažnosti symptómov účinnejšie ako blokátory H2 receptorov“
Možnosti liečby gastroezofageálneho refluxu
K zmenám životného štýlu a zásadám stravovania už tradične patrí nasledujúce opatrenia: Chudnutie, zdvihnutie čela postele, vylúčenie neskorých večerných jedál a vylúčenie zložiek stravy, ktoré sa stávajú spúšťačmi refluxu (čokoláda, kofeín a alkohol). Systematický prehľad 16 randomizovaných štúdií z roku 2006 skúmajúcich účinnosť zásahov do životného štýlu pri GERD zistil, že samotné zníženie hmotnosti a zdvihnutie hlavy zlepšili pH pažeráka a znížili symptómy GERD.
Rozhodujúci prvok konzervatívna liečba GERD - eliminácia kyslého faktora. To zvyčajne poskytuje vynikajúce výsledky, pokiaľ ide o hojenie pažeráka a jeho odstránenie klinické prejavy. BHR potláčajú histamínom indukované stimuly pôsobiace na parietálne bunky žalúdka. Účinnosť týchto liekov je mierna, niekedy sa používajú na posilnenie terapie PPI, v takom prípade sa BHR2 predpisuje užívať pred spaním, aby sa zablokoval nočný reflux kyseliny. Bohužiaľ, na tomto pozadí sa veľmi často vyvíja tachyfylaxia, čo obmedzuje dlhodobú účinnosť takejto taktiky. PPI sú silnejšie supresory kyselinotvornej funkcie a v porovnaní s BHR 2 rýchlejšie hoja pažerák a znižujú frekvenciu recidív. Pôsobením PPI je ireverzibilné potlačenie pumpy vo forme H+-K+-adenozíntrifosfatázy v konečnom štádiu tvorby kyseliny. V súčasnosti je známych sedem zástupcov skupiny PPI bez preukázaného rozdielu klinická účinnosť. Bol by som rád, keby odborníci po dôkladnej diskusii o probléme boli schopní navrhnúť najoptimálnejší režim na predpisovanie IPP, ktorý môže poskytnúť najlepšie výsledky. Dnes sa PPI terapia začína jednou dennou dávkou 30-60 minút pred raňajkami. Ak sa dosiahol iba čiastočný účinok, potom na hlbšie potlačenie symptómov GERD sa liek predpisuje v dvoch dávkach alebo sa jeden PPI nahradí iným. Dlhodobá udržiavacia liečba sa má odporučiť pacientom s obnovením symptómov po vysadení PPI a v prípadoch, keď ochorenie pokračuje s komplikáciami. Na druhej strane, množstvo štúdií ukázalo, že pacienti bez refluxu s eróziou a inými komplikáciami GERD môžu byť úspešne liečení PPI s použitím liekov na báze „udalosti po udalosti“, aj keď neexistuje žiadne farmakokinetické opodstatnenie pre tento prístup ešte.
Nakoniec existuje podskupina pacientov so symptómami charakteristickými pre GERD, ktorí však nereagujú na optimálnu liečbu. konzervatívna terapia. V súvislosti s touto kategóriou pacientov je dôležité vykonať hlbšie vyšetrenie, aby sa odlíšili pacienti s pretrvávajúcim refluxom kyseliny, ktorý napriek užívaniu PPI zostáva, od pacientov s inými patologické procesy, odlišný od GERD. Prvým krokom v liečbe je zabezpečiť optimálne dávkovanie PPI a zabezpečiť, aby pacient presne dodržiaval predpísaný liekový režim. Potom má zmysel zvýšiť dávku, prejsť na dvojnásobnú dávku lieku alebo zmeniť PPI. Ak sa klinický obraz nezmení, aby sa vylúčili iné možné patológie, vykoná sa endoskopia. V prípade negatívne výsledky endoskopické vyšetrenie je indikované monitorovanie pH (pomocou bezdrôtovej kapsuly alebo transnazálnej sondy). To pomôže zabezpečiť, aby bola GERD diagnostikovaná správne. Na druhej strane, pH-metria je metóda, ktorá dokumentuje nedostatočnú účinnosť PPI a indikuje potrebu zvýšenia terapeutické opatrenia(napríklad v skúške dodatočného podávania BHR2, pridanie |3-GABA agonistov, baklofénu, ktorý znižuje počet TRNPS a tým znižuje počet refluxných epizód) a pomôže rozhodnúť o uskutočniteľnosti chirurgického zákroku. Ak existujú príznaky GERD u pacienta s charakteristické symptómy, vrátane pálenia záhy, nie je zistený, môžeme konštatovať, že je zistené „funkčné pálenie záhy“.
Podľa Smerníc Rím III na stanovenie diagnózy funkčného pálenia záhy, všetky príznaky z ďalší zoznam: nepríjemný pocit v podobe pálenia za hrudnou kosťou resp bolesť; absencia zjavných príznakov gastroezofageálneho refluxu kyseliny ako príčiny pálenia záhy; vylúčenie histopatologických zmien, ktoré môžu narušiť motilitu pažeráka. U takýchto pacientov sa odporúča zvážiť použitie viscerálnych analgetík, ako sú TCA, selektívne inhibítory spätného vychytávania serotonínu alebo trazodón, pretože funkčné pálenie záhy je teoreticky spôsobené precitlivenosťou pažeráka.
Chirurgia je ďalšou možnosťou liečby GERD. Pred rozhodnutím podstúpiť operáciu je potrebné získať objektívne potvrdenie GERD vykonaním ezofageálnej pH-metrie alebo endoskopie, keďže najvýraznejšie pozitívny efekt od chirurgická liečba pozorované u pacientov s typickými symptómami, u ktorých sú PPI účinné, a v prípade, keď pri zmenených výsledkoch pH-metrie existuje jasná korelácia tohto ukazovateľa s prejavmi ochorenia. Dobré výsledky chirurgická intervencia je menej pravdepodobná u pacientov s atypickým klinickým obrazom a extraezofageálnymi prejavmi.
Podľa odporúčaní Spoločnosti amerických gastroenterologických chirurgov a endoskopistov sa musí u niektorých pacientov trvať na chirurgickej liečbe ihneď po obdržaní objektívneho potvrdenia diagnózy GERD. Táto kategória zahŕňa pacientov, ktorí nereagujú na konzervatívnu liečbu (nedostatočná kontrola symptómov alebo prejavov vedľajšie účinky lieky); pacientov s potrebou chirurgickej liečby, aj napriek úspechu konzervatívnych metód – vzhľadom na potrebu celoživotnej medikácie, vysoké náklady lieky, prítomnosť komplikácií GERD; ako aj pacienti s extraezofageálnymi prejavmi (kašeľ, prípady aspirácie, bolesti na hrudníku atď.). Predoperačné vyhodnotenie na výber pacientov na dosiahnutie optimálnych výsledkov zahŕňa endoskopiu horného gastrointestinálneho traktu, meranie pH pažeráka a manometriu, röntgenové vyšetrenie s kontrastom a u vybraných pacientov štvorhodinový sken vyprázdňovania žalúdka.
Najpopulárnejším chirurgickým zákrokom pri GERD je laparoskopická Nissenova fundoplikácia, avšak v prípade GERD na pozadí ťažkej obezity (index telesnej hmotnosti - viac ako 35 kg/m2) sa odporúča aplikovať žalúdočný bypass, keďže „Nissen fundoplikácia a nakoniec pre niektorých pacientov optimálne riešenie je možný taký zásah, akým je posilnenie LES pomocou systému LINX Reflux. Operácia spočíva v umiestnení náramku z titánových guľôčok s magnetickým jadrom okolo LES pomocou laparoskopického prístupu. Môžeme sa domnievať, že existuje základ pre začatie vedeckého štúdia metódy, ktorá sľubuje veľké vyhliadky. A nakoniec bola vyvinutá metóda endoskopickej liečby GERD, ktorá spočíva vo vykonávaní fundoplikácie bez rezov s prístupom cez ústa, ale prakticky neexistujú žiadne údaje o perspektívnej účinnosti tejto intervencie.
Kľúčové aspekty manažmentu pacienta
- Pacienti s typickými prejavmi GERD pri absencii varovných symptómov (napríklad dysfágia) a symptómov indikujúcich možné komplikácie GERD, je vhodné predpísať empirickú terapiu.
- Ambulantná pH-metria (pomocou katétra alebo kapsuly) - jediný spôsob objektívne posúdenie stupňa poklesu pH v pažeráku a schopnosť porovnať symptómy pacienta v čase s epizódami refluxu kyseliny.
- Predtým, ako hovoríme o chirurgickej liečbe, je potrebné zdokumentovať fakt gastroezofageálneho refluxu, pretože najväčší efekt chirurgickej liečby možno dosiahnuť u pacientov s typickými symptómami, ktorí reagujú na terapiu PPI, a u pacientov s patologickými hodnotami pH, ktoré jasne korelujú. s príznakmi.
Catad_tema Pálenie záhy a GERD - články
Gastroezofageálna refluxná choroba: diagnostika, liečba a prevencia
A. V. Kalinin
Štátny inštitút pre zdokonaľovanie lekárov Ministerstva obrany Ruskej federácie, Moskva
ABSTRAKT
Gastroezofageálna refluxná choroba: diagnostika, liečba a prevencia
Gastroezofageálna refluxná choroba (GERD) označuje časté ochorenia. Praktickým lekárom sa GERD ešte relatívne nedávno zdala ako neškodné ochorenie s charakteristickým príznakom – pálením záhy. V poslednom desaťročí sa GERD venovala zvýšená pozornosť v dôsledku jasného trendu k zvýšeniu frekvencie ťažkej refluxnej ezofagitídy a nárastu rakoviny distálneho pažeráka na pozadí Barrettovho pažeráka. Nadviazané spojenie s GERD pľúcne ochorenia, najmä bronchiálna astma, umožňuje nový prístup k ich liečbe. Prijatie nová klasifikácia refluxná ezofagitída prispela k zjednoteniu endoskopického nálezu. Zavedenie 24-hodinového monitorovania pH umožnilo diagnostikovať ochorenie v endoskopicky negatívnom štádiu. Široko používané v klinickej praxi nové lieky(blokátory H2 receptorov, PPI, prokinetiká) výrazne rozšírila možnosti liečby GERD, vr. a počas jeho ťažkého priebehu. Čistý S-izomér omeprazolu, esomeprazol (Nexium), sa považuje za sľubnú liečbu a prevenciu GERD.
V poslednom desaťročí priťahuje pozornosť gastroezofageálna refluxná choroba (GERD). zvýšená pozornosť, čo je spôsobené nasledujúcimi okolnosťami. Vo vyspelých krajinách je jasný trend zvyšovania incidencie GERD. Medzi dospelou populáciou Európy a Spojených štátov je pálenie záhy kardinálom Symptóm GERD- vyskytuje sa v 20-40%. Význam GERD je určený nielen jej prevalenciou, ale aj závažnosťou jej priebehu. Za posledných desať rokov sa ťažká refluxná ezofagitída (RE) stala 2-3 krát častejšou. U 10-20% pacientov sa vyvinie EC patologický stav, opísaný ako „Barrettov pažerák“ (BE) a je prekanceróznym ochorením. Tiež sa zistilo, že GERD zaujíma dôležité miesto v genéze mnohých ORL a pľúcnych ochorení.
V diagnostike a liečbe GERD sa dosiahol významný pokrok. Zavedenie 24-hodinového monitorovania pH umožnilo diagnostikovať ochorenie v endoskopicky negatívnom štádiu. Široké použitie v klinickej praxi nových liekov (blokátory H2-receptorov, protónová pumpa-PPI, prokinetika) výrazne rozšírili možnosti liečby aj ťažké formy GERD. Boli vyvinuté jasné indikácie chirurgická liečba RE.
Praktici a samotní pacienti zároveň význam tohto ochorenia podceňujú. Pacienti sa vo väčšine prípadov obracajú na lekára neskoro lekárskej starostlivosti a dokonca aj so závažnými príznakmi sa liečia nezávisle. Lekári sú zas o tomto ochorení slabo informovaní, podceňujú jeho následky a EC terapiu vykonávajú iracionálne. Toto je veľmi zriedkavo diagnostikované závažná komplikácia, ako PB.
Definícia pojmu „gastroezofageálna refluxná choroba“
Pokusy definovať pojem „gastroezofageálna refluxná choroba“ čelia značným ťažkostiam:
- u prakticky zdravých jedincov sa pozoruje reflux obsahu žalúdka do pažeráka;
- Dostatočne predĺžená acidifikácia distálneho pažeráka nemusí byť sprevádzaná o klinické príznaky a morfologické príznaky ezofagitídy;
- často s ťažkými príznakmi GERD nie sú žiadne zápalové zmeny v pažeráku.
Ako nezávislá nozologická jednotka bola GERD oficiálne uznaná v materiáloch o diagnostike a liečbe tohto ochorenia, prijatých v októbri 1997 na interdisciplinárnom kongrese gastroenterológov a endoskopistov v Genvale (Belgicko). Bolo navrhnuté rozlišovať medzi endoskopicky pozitívnym a endoskopicky negatívnym GERD. Posledná uvedená definícia sa vzťahuje na prípady, keď pacient s prejavmi ochorenia, ktoré spĺňa klinické kritériá pre GERD, nemá poškodenú sliznicu pažeráka. GERD teda nie je synonymom refluxnej ezofagitídy pojem je širší a zahŕňa obe formy s poškodením sliznice pažeráka a prípady (viac ako 70 %) s typickými príznakmi GERD, pri ktorých nedochádza k viditeľným zmenám na sliznici pažeráka počas; endoskopické vyšetrenie.
Termín GERD používa väčšina lekárov a výskumníkov na označenie chronického recidivujúceho ochorenia spôsobeného spontánnym, pravidelne sa opakujúcim retrográdnym vstupom obsahu žalúdka a/alebo dvanástnika do pažeráka, čo vedie k poškodeniu distálneho pažeráka a/alebo objaveniu sa charakteristické symptómy(pálenie záhy, retrosternálna bolesť, dysfágia).
Epidemiológia
Skutočná prevalencia GERD je nedostatočne pochopená. Je to spôsobené širokou variabilitou klinických prejavov – od epizodického pálenia záhy, pri ktorom pacienti zriedkavo navštívia lekára, až po jasné známky komplikovaného EC vyžadujúceho nemocničnú liečbu.
Ako už bolo uvedené, medzi dospelou populáciou Európy a Spojených štátov amerických sa pálenie záhy, hlavný príznak GERD, vyskytuje u 20 – 40 % populácie, ale iba 2 % sú liečené na EC. EC sa zistí u 6-12% ľudí podstupujúcich endoskopické vyšetrenie.
Etiológia a patogenéza
GERD je multifaktoriálne ochorenie. Je zvykom identifikovať množstvo faktorov predisponujúcich k jeho rozvoju: stres; práca spojená s naklonenou polohou tela, obezita, tehotenstvo, fajčenie, hiátová prietrž, niektoré lieky(antagonisty vápnika, anticholinergiká, B-blokátory a pod.), nutričné faktory (tuk, čokoláda, káva, ovocné šťavy, alkohol, korenené jedlá).
Bezprostrednou príčinou RE je dlhodobý kontakt so žalúdkom ( kyselina chlorovodíková, pepsín) alebo dvanástnikové ( žlčové kyseliny, lyzolecitín) obsah so sliznicou pažeráka.
Identifikujú sa nasledujúce dôvody vedúce k rozvoju GERD:
- nedostatočnosť obturátorového mechanizmu kardia;
- reflux obsahu žalúdka a dvanástnika do pažeráka;
- znížený klírens pažeráka;
- znížená odolnosť sliznice pažeráka.
Nedostatočnosť obturátorového mechanizmu kardia.
Pretože tlak v žalúdku je vyšší ako v hrudnej dutiny, reflux obsahu žalúdka do pažeráka by mal byť neustálym javom. V dôsledku obturátorového mechanizmu kardie sa však zriedkavo vyskytuje; krátky čas(menej ako 5 minút) a v dôsledku toho sa nepovažuje za patológiu. Normálne ukazovatele pH v pažeráku je 5,5-7,0. Reflux pažeráka treba považovať za patologický ak celkový počet jeho epizódy počas dňa presahujú 50 resp celkový čas zníženie intraezofageálneho pH<4 в течение суток превышает 4 ч.
Medzi mechanizmy, ktoré podporujú funkčnosť ezofagogastrickej junkcie (mechanizmus kardiálnej obturátorky), patria:
- dolný ezofageálny zvierač (LES);
- bránicovo-pažerákové väzivo;
- hlienová „rozeta“;
- ostrý uhol His, tvoriaci Gubarevovu chlopňu;
- intraabdominálna lokalizácia dolného pažerákového zvierača;
- kruhové svalové vlákna kardia žalúdka.
Výskyt gastroezofageálneho refluxu je výsledkom relatívnej alebo absolútnej nedostatočnosti obturátorového mechanizmu kardia. Výrazné zvýšenie intragastrického tlaku pri zachovanom obturátorovom mechanizme vedie k relatívnej nedostatočnosti kardia. Napríklad intenzívna kontrakcia antra žalúdka môže spôsobiť gastroezofageálny reflux aj u jedincov s normálnou funkciou dolného pažerákového zvierača. Nastáva relatívna nedostatočnosť srdcovej chlopne, podľa A.L. Grebeneva a V.M. Nechaev (1995), u 9-13% pacientov s GERD. Oveľa častejšie dochádza k absolútnemu zlyhaniu srdca spojenému s porušením obturátorového mechanizmu kardie.
Hlavná úloha v uzamykacom mechanizme je daná stavu LES. U zdravých jedincov je tlak v tejto zóne 20,8+3 mmHg. čl. U pacientov s GERD klesá na 8,9+2,3 mmHg. čl.
Tón LES je ovplyvnený značným počtom exogénnych a endogénnych faktorov. Tlak v ňom klesá pod vplyvom množstva gastrointestinálnych hormónov: glukogón, somatostatín, cholecystokinín, sekretín, vazoaktívny črevný peptid, enkefalíny. Depresívne na obturátorskú funkciu kardia pôsobia aj niektoré z hojne používaných liekov (cholinergné látky, sedatíva a hypnotiká, betablokátory, nitráty a pod.). Nakoniec tón LES znižujú niektoré potraviny: tuky, čokoláda, citrusové plody, paradajky, ako aj alkohol a tabak.
Priame poškodenie svalového tkaniva LES (chirurgické zákroky, dlhotrvajúca prítomnosť nazogastrickej sondy, bougienage pažeráka, sklerodermia) môže tiež viesť ku gastroezofageálnemu refluxu.
Ďalším dôležitým prvkom obturátorového mechanizmu kardie je uhol His. Predstavuje uhol prechodu jednej bočnej steny pažeráka do väčšieho zakrivenia žalúdka, zatiaľ čo druhá bočná stena plynule prechádza do menšieho zakrivenia. Vzduchová bublina žalúdka a vnútrožalúdočný tlak zaisťujú, že záhyby sliznice, tvoriace uhol His, tesne priliehajú k pravej stene, čím sa zabráni spätnému toku obsahu žalúdka do pažeráka (Gubarevova chlopňa).
U pacientov s hiátovou herniou sa často pozoruje retrográdny vstup obsahu žalúdka alebo dvanástnika do pažeráka. Hernia sa deteguje u 50 % jedincov starších ako 50 rokov a u 63 – 84 % takýchto pacientov sa príznaky ER detegujú endoskopicky.
Reflux spôsobený hiátovou herniou je spôsobený niekoľkými dôvodmi:
- dystopia žalúdka do hrudnej dutiny vedie k vymiznutiu uhla His a narušeniu ventilového mechanizmu kardie (Gubarevova chlopňa);
- prítomnosť hernie neutralizuje uzamykací účinok diafragmatickej crura vo vzťahu ku kardii;
- lokalizácia LES v brušnej dutine implikuje vplyv pozitívneho intraabdominálneho tlaku na ňu, čo výrazne potencuje obturátorový mechanizmus kardia.
Úloha refluxu žalúdočného a duodenálneho obsahu pri GERD.
Existuje pozitívny vzťah medzi pravdepodobnosťou EC a úrovňou acidifikácie pažeráka. Štúdie na zvieratách preukázali škodlivé účinky vodíkových iónov a pepsínu, ako aj žlčových kyselín a trypsínu na ochrannú slizničnú bariéru pažeráka. Vedúcu úlohu však nezohrávajú absolútne ukazovatele agresívnych zložiek žalúdočného a duodenálneho obsahu vstupujúceho do pažeráka, ale zníženie klírensu a rezistencie sliznice pažeráka.
Klírens a odolnosť sliznice pažeráka.
Pažerák je vybavený účinným mechanizmom na elimináciu posunov intraezofageálnej hladiny pH na kyslú stranu. Tento ochranný mechanizmus sa označuje ako ezofageálny klírens a je definovaný ako rýchlosť úbytku chemickej dráždivej látky z ezofageálnej dutiny. Klírens pažeráka je zabezpečený vďaka aktívnej peristaltike orgánu, ako aj alkalizujúcim vlastnostiam slín a hlienu. Pri GERD sa ezofageálny klírens spomaľuje, predovšetkým v dôsledku oslabenej peristaltiky pažeráka a antirefluxnej bariéry.
Odolnosť sliznice pažeráka je spôsobená preepiteliálnymi, epitelovými a postepiteliálnymi faktormi. Poškodenie epitelu začína, keď ióny vodíka a pepsín alebo žlčové kyseliny prekonajú vodnú vrstvu obmývajúcu sliznicu, preepiteliálnu ochrannú vrstvu hlienu a aktívnu sekréciu bikarbonátu. Bunková odolnosť voči vodíkovým iónom závisí od normálnej úrovne vnútrobunkového pH (7,3-7,4). K nekróze dochádza, keď je tento mechanizmus vyčerpaný a dochádza k smrti buniek v dôsledku ich náhleho okyslenia. Proti tvorbe malých povrchových ulcerácií pôsobí zvýšenie bunkového obratu v dôsledku zvýšenej proliferácie bazálnych buniek sliznice pažeráka. Účinným postepiteliálnym ochranným mechanizmom proti agresii kyselín je prekrvenie sliznice.
Klasifikácia
Podľa Medzinárodnej klasifikácie chorôb, 10. revízia patrí GERD do kategórie K21 a delí sa na GERD s ezofagitídou (K21.0) a bez ezofagitídy (K21.1).
Pre klasifikáciu GERD má zásadný význam stupeň závažnosti RE.
V roku 1994 bola v Los Angeles prijatá klasifikácia, ktorá rozlišovala endoskopicky pozitívne a endoskopicky negatívne štádiá GERD. Pojem „poškodenie sliznice pažeráka“ nahradil pojmy „ulcerácia“ a „erózia“. Jednou z výhod tejto klasifikácie je jej relatívne jednoduché použitie v každodennej praxi. Pri hodnotení výsledkov endoskopického vyšetrenia sa odporúčalo použiť klasifikáciu EC z Los Angeles (tab. 1).
Klasifikácia v Los Angeles neposkytuje charakteristiky komplikácií ER (vredy, striktúry, metaplázia). V súčasnosti sa vo väčšej miere používa klasifikácia Savary-Millera (1978), ako ju modifikovali Carisson et al. (1996), uvedené v tabuľke 2.
Zaujímavá je nová klinická a endoskopická klasifikácia, ktorá rozdeľuje GERD do troch skupín:
- neerozívna, najbežnejšia forma (60 % všetkých prípadov GERD), ktorá zahŕňa GERD bez známok ezofagitídy a katarálnej ER;
- erozívno-ulcerózna forma (34 %) vrátane jej komplikácií: vred a striktúra pažeráka;
- Barrettov pažerák (6%) - metaplázia vrstevnatého dlaždicového epitelu na stĺpcový epitel v distálnom úseku ako dôsledok GERD (identifikácia tohto BE je spôsobená tým, že táto forma metaplázie sa považuje za prekancerózny stav).
Klinika a diagnostika
Prvou fázou diagnózy je rozhovor s pacientom. Medzi príznaky GERD patria najmä pálenie záhy, kyslé grganie, pálenie v epigastriu a za hrudnou kosťou, ktoré sa často vyskytujú po jedle, pri predklone tela alebo v noci. Druhým najčastejším prejavom tohto ochorenia je retrosternálna bolesť, ktorá vyžaruje do medzilopatkovej oblasti, krku, dolnej čeľuste, ľavej polovice hrudníka a môže simulovať angínu. Pre diferenciálnu diagnostiku genézy bolesti je dôležité, čo ju vyvoláva a tlmí. Bolesť pažeráka je charakteristická súvislosťou s príjmom potravy, polohou tela a úľavou užívaním zásaditých minerálnych vôd a sódy.
Medzi extraezofageálne prejavy ochorenia patria pľúcne (kašeľ, dýchavičnosť, najčastejšie v ľahu), otorinolaryngologické (chrapľavosť, sucho v hrdle) a žalúdočné (náhle sýtenie, nadúvanie, nevoľnosť, vracanie) príznaky.
Röntgenovým vyšetrením pažeráka je možné zistiť prienik kontrastu zo žalúdka do pažeráka, odhaliť hiátovú herniu, vred, striktúru a nádor pažeráka.
Na lepšiu identifikáciu gastroezofageálneho refluxu a hiátovej prietrže je potrebné vykonať polypozičnú štúdiu s pacientom, ktorý sa predkloní s napätím a kašľom, ako aj ležať na chrbte a zároveň znížiť hlavový koniec tela.
Spoľahlivejšou metódou na zistenie gastroezofageálneho refluxu je denná (24-hodinová) pH-metria pažeráka, ktorá umožňuje posúdiť frekvenciu, trvanie a závažnosť refluxu, vplyv polohy tela, príjmu potravy a liekov naň. Štúdium denných zmien pH a klírensu pažeráka nám umožňuje identifikovať prípady refluxu pred rozvojom ezofagitídy.
V posledných rokoch sa na hodnotenie pažerákového klírensu používa scintigrafia pažeráka s rádioaktívnym izotopom technécia. Oneskorenie požitého izotopu v pažeráku o viac ako 10 minút naznačuje spomalenie klírensu pažeráka.
Ezofagomanometria - meranie tlaku v pažeráku pomocou špeciálnych balónových sond - môže poskytnúť cenné informácie o poklese tlaku v oblasti LES, poruchách peristaltiky a tonusu pažeráka. Táto metóda sa však v klinickej praxi používa zriedka.
Hlavná metóda diagnostiky EC je endoskopická. Pomocou endoskopie môžete potvrdiť prítomnosť EC a posúdiť jej závažnosť, sledovať hojenie poškodenia sliznice pažeráka.
Biopsia pažeráka s následným histologickým vyšetrením sa vykonáva hlavne na potvrdenie prítomnosti BE s charakteristickým endoskopickým obrazom, keďže BE je možné verifikovať len histologicky.
Komplikácie refluxnej ezofagitídy
Peptické vredy pažeráka sa pozorujú u 2-7% pacientov s GERD v 15% prípadov sú vredy komplikované perforáciou, najčastejšie do mediastína. Akútna a chronická strata krvi rôzneho stupňa sa vyskytuje takmer u všetkých pacientov s peptickými vredmi pažeráka, pričom u polovice z nich sa pozoruje závažné krvácanie.
Tabuľka 1.
Los Angeles klasifikácia RE
|
stupeň závažnosti RE |
Charakteristika zmien |
| Stupeň A | Jedna alebo viac lézií sliznice pažeráka s dĺžkou maximálne 5 mm, obmedzená na jeden záhyb sliznice |
| stupeň B | Jedna alebo viac lézií sliznice pažeráka s dĺžkou viac ako 5 mm, obmedzená na záhyby sliznice a lézie nepresahujú medzi dvoma záhybmi |
| stupeň C | Jedna alebo viac lézií sliznice pažeráka s dĺžkou väčšou ako 5 mm, ohraničených záhybmi sliznice, pričom lézie sa rozprestierajú medzi dvoma záhybmi, ale zaberajú menej než 75 % obvodu pažeráka |
| stupeň D | Poškodenie sliznice pažeráka, ktoré pokrýva 75 % alebo viac jeho obvodu |
Tabuľka 2
Klasifikácia RE podľa Savary-Millera modifikovaná Carissonom a kol.
Stenóza pažeráka spôsobuje, že choroba je trvalejšia: dysfágia postupuje, telesná hmotnosť klesá. Striktúry pažeráka sa vyskytujú približne u 10 % pacientov s GERD. Klinické príznaky stenózy (dysfágie) sa objavia, keď sa lúmen pažeráka zúži na 2 cm.
Závažnou komplikáciou GERD je Barrettov pažerák, ktorý prudko (30-40 krát) zvyšuje riziko rakoviny. BE sa zistí endoskopiou u 8-20 % pacientov s GERD. Prevalencia PB v bežnej populácii je oveľa nižšia a dosahuje 350 na 100 tisíc obyvateľov. Podľa patologických štatistík na každý známy prípad pripadá 20 nerozpoznaných. Príčinou BE je reflux obsahu žalúdka, a preto sa BE považuje za jeden z prejavov GERD.
Mechanizmus tvorby PB možno znázorniť nasledovne. Pri EC sa najskôr poškodia povrchové vrstvy epitelu, potom môže vzniknúť slizničný defekt. Poškodenie stimuluje lokálnu produkciu rastových faktorov, čo vedie k zvýšenej proliferácii a metaplázii epitelu.
Klinicky sa BE prejavuje celkovými príznakmi RE a jej komplikáciami. Pri endoskopickom vyšetrení by malo byť podozrenie na BE, keď jasne červený metaplastický epitel vo forme prstovitých výbežkov vystúpi nad líniu Z (anatomický prechod pažeráka do kardie) a vytlačí bledoružový skvamózny epitel charakteristický pre pažerák. Niekedy môžu v metaplastickej sliznici zostať viaceré inklúzie dlaždicového epitelu - ide o takzvaný „ostrovný typ“ metaplázie. Sliznica nadložných úsekov sa nemusí meniť, prípadne sa môže vyskytnúť ezofagitída rôzneho stupňa závažnosti.
Ryža. 1
Diagnóza atypického GERD s pľúcnymi prejavmi
Endoskopicky existujú dva typy BE:
- krátky segment BE - prevalencia metaplázie je menšia ako 3 cm;
- dlhý segment BE - prevalencia metaplázie je viac ako 3 cm.
Počas histologického vyšetrenia PB sa v mieste vrstevnatého dlaždicového epitelu nachádzajú prvky troch typov žliaz: niektoré sú podobné fundickým žľazám, iné srdcovým žľazám a iné črevným žľazám. Práve črevný epitel v benígnej oblasti je spojený s vysokým rizikom malígnej transformácie. V súčasnosti sa takmer všetci výskumníci domnievajú, že o BE môžeme hovoriť len v prítomnosti črevného epitelu, ktorého markerom sú pohárikovité bunky (špecializovaný typ črevného epitelu).
Posúdenie stupňa dysplázie metaplastického epitelu pri BE a jej odlíšenie od malígnej transformácie sú náročné úlohy. Konečný úsudok o malignancii v diagnosticky náročných prípadoch možno urobiť, keď sa zistí mutácia v tumor supresívnom géne p53.
Extraezofageálne prejavy GERD
Možno rozlíšiť nasledujúce syndrómy extraezofageálnych prejavov GERD.
1. Medzi orofaryngeálne symptómy patrí zápal nosohltanu a podjazykovej mandle, vznik erózií zubnej skloviny, kaz, paradentóza, faryngitída a pocit hrče v krku.
2. Otolaryngologické príznaky sa prejavujú laryngitídou, vredmi, granulómami a polypmi hlasiviek, zápalom stredného ucha, otalgiou a nádchou.
3. Bronchopulmonálne symptómy sú charakterizované chronickou recidivujúcou bronchitídou, rozvojom bronchiektázie, aspiračnou pneumóniou, pľúcnymi abscesmi, záchvatovým nočným apnoe a záchvatmi záchvatovitého kašľa, ako aj bronchiálnou astmou.
4. Bolesť na hrudníku spojená s ochorením srdca sa prejavuje reflexnou angínou pri refluxe žalúdočného obsahu do pažeráka.
5. Bolesť na hrudníku nesúvisiaca so srdcovým ochorením (nekardiálna bolesť na hrudníku) je bežnou komplikáciou GERD, ktorá si vyžaduje adekvátnu liečbu založenú na starostlivej diferenciálnej diagnóze srdcovej bolesti.
Vytvorenie spojenia medzi bronchopulmonálnymi ochoreniami a GERD má veľkú klinickú hodnotu, pretože umožňuje nový prístup k ich liečbe.
Obrázok 1 ukazuje diagnostický algoritmus pre atypickú GERD s pľúcnymi prejavmi, navrhnutý Americkou gastroenterologickou asociáciou. Jej základom je skúšobná liečba PPI a ak sa dosiahne pozitívny efekt, súvislosť medzi chronickým respiračným ochorením a GERD sa považuje za preukázanú. Ďalšia liečba by mala byť zameraná na zabránenie refluxu obsahu žalúdka do pažeráka a ďalšiemu vstupu refluxátu do bronchopulmonálneho systému.
Veľké ťažkosti môžu nastať pri diferenciálnej diagnostike bolesti na hrudníku spojenej s ochorením srdca (angína, kardialgia) a inými ochoreniami, ktoré bolesť na hrudníku spôsobujú. Algoritmus pre diferenciálnu diagnostiku je uvedený na obrázku 2. Denné monitorovanie pažerákového pH môže pomôcť pri rozpoznaní bolesti na hrudníku spojenej s GERD (obrázok 3).
Liečba
Cieľom liečby GERD je odstrániť ťažkosti, zlepšiť kvalitu života, bojovať proti refluxu, liečiť ezofagitídu a predchádzať alebo eliminovať komplikácie. Liečba GERD je často skôr konzervatívna ako chirurgická.
Konzervatívna liečba zahŕňa:
- odporúčania na udržanie určitého životného štýlu a stravovania;
- medikamentózna terapia: antacidá, antisekrečné lieky (blokátory H2 receptorov a inhibítory protónovej pumpy), prokinetiká.
Boli vyvinuté nasledujúce základné pravidlá, ktoré musí pacient vždy dodržiavať, bez ohľadu na závažnosť RE:
- po jedle sa vyhnite predklonu a neležaniu;
- spať so zdvihnutou hlavou postele;
- nenoste tesné oblečenie a tesné pásy, korzety, obväzy, ktoré vedú k zvýšenému intraabdominálnemu tlaku;
- vyhnúť sa veľkým jedlám; nejedzte v noci; obmedziť konzumáciu potravín, ktoré spôsobujú zníženie tlaku LES a majú dráždivý účinok (tuky, alkohol, káva, čokoláda, citrusové plody);
- prestať fajčiť;
- znížiť telesnú hmotnosť v prípade obezity;
- Vyhnite sa užívaniu liekov, ktoré spôsobujú reflux (anticholinergiká, spazmolytiká, sedatíva, trankvilizéry, inhibítory vápnikových kanálov, β-blokátory, teofylín, prostaglandíny, nitráty).
Antacidá.
Cieľom antacidovej terapie je znížiť kyslo-proteolytickú agresiu žalúdočnej šťavy. Zvýšením hladiny intragastrického pH tieto lieky eliminujú patogénny účinok kyseliny chlorovodíkovej a pepsínu na sliznicu pažeráka. Arzenál moderných antacíd dosiahol pôsobivé rozmery. V súčasnosti sa vyrábajú spravidla vo forme komplexných prípravkov, ktorých základom je hydroxid hlinitý, hydroxid horečnatý alebo hydrogénuhličitan, ktoré sa nevstrebávajú v gastrointestinálnom trakte. Antacidá sa predpisujú 3-krát denne 40-60 minút po jedle, kedy sa najčastejšie vyskytuje pálenie záhy a v noci. Odporúča sa dodržiavať nasledujúce pravidlo: každý záchvat bolesti a pálenia záhy by sa mal zastaviť, pretože tieto príznaky naznačujú progresívne poškodenie sliznice pažeráka.
Antisekrečné lieky.
Antisekrečná liečba GERD sa vykonáva na zníženie škodlivého účinku kyslého obsahu žalúdka na sliznicu pažeráka počas gastroezofageálneho refluxu. Blokátory H2 receptorov (ranitidín, famotidín) našli široké uplatnenie v EC. Pri užívaní týchto liekov sa výrazne znižuje agresivita refluxovaného žalúdočného obsahu, čo pomáha zastaviť zápalový a erozívno-ulcerózny proces v sliznici pažeráka. Ranitidín sa predpisuje raz v noci v dennej dávke 300 mg alebo 150 mg 2-krát denne; famotidín sa používa raz v dávke 40 mg alebo 20 mg 2-krát denne.
Ryža. 2.
Diferenciálna diagnostika bolesti na hrudníku

Ryža. 3.
Epizódy recidivujúcej bolesti na hrudníku korelujú s epizódami pH refluxu<4 (В. Д. Пасечников, 2000).

V posledných rokoch sa objavili zásadne nové antisekrečné lieky - inhibítory H+,K+-ATPázy(PPI - omeprazol, lansoprazol, rabeprazol, esomeprazol). Inhibíciou protónovej pumpy poskytujú výrazné a dlhotrvajúce potlačenie kyslej žalúdočnej sekrécie. PPI sú obzvlášť účinné pri peptickej erozívno-ulceróznej ezofagitíde, zabezpečujú hojenie postihnutých oblastí v 90-96% prípadov po 6-8 týždňoch liečby.
U nás našiel najrozšírenejšie využitie omeprazol. Antisekrečný účinok tohto lieku je lepší ako blokátory Hg receptorov. Dávkovanie omeprazolu: 20 mg 2-krát denne alebo 40 mg večer.
V posledných rokoch našli nové PPI, rabeprazol a esomeprazol (Nexium), široké uplatnenie v klinickej praxi.
Rabeprazol sa konvertuje rýchlejšie ako iné PPI na aktívnu (sulfónamidovú) formu. Vďaka tomu už v prvý deň užívania rabeprazolu klesá alebo úplne zmizne taký klinický prejav GERD, ako je pálenie záhy.
Výraznou zaujímavosťou je nový PPI - esomeprazol (Nexium), ktorý je produktom špeciálnej technológie. Ako je známe, stereoizoméry (látky, ktorých molekuly majú rovnakú sekvenciu chemických väzieb atómov, ale rôzne polohy týchto atómov voči sebe navzájom v priestore) sa môžu líšiť v biologickej aktivite. Páry optických izomérov, ktoré sú vzájomnými zrkadlovými obrazmi, sú označené ako R (z latinského rectus - rovný alebo rota dexterior - pravé koleso, v smere hodinových ručičiek) a S (sinister - vľavo alebo proti smeru hodinových ručičiek).
Esomeprazol (Nexium) je S-izomér omeprazolu, prvého a jediného v súčasnosti dostupného PPI, ktorý je čistým optickým izomérom. Je známe, že S-izoméry iných PPI sú vo farmakokinetických parametroch lepšie ako ich R-izoméry a teda racemické zmesi, ktoré sú existujúcimi liečivami tejto skupiny (omeprazol, lansoprazol, pantoprazol, rabeprazol). Doteraz bolo možné vytvoriť stabilný S-izomér len pre omeprazol. Štúdie na zdravých dobrovoľníkoch ukázali, že ezomeprazol je opticky stabilný v akejkoľvek dávkovej forme – perorálnej aj intravenóznej.
Klírens ezomeprazolu je nižší ako klírens omeprazolu a R-izoméru. Dôsledkom toho je vyššia biologická dostupnosť ezomeprazolu v porovnaní s omeprazolom. Inými slovami, veľká časť každej dávky ezomeprazolu zostáva v krvnom obehu po prvom prechode pečeňou. Množstvo liečiva, ktoré inhibuje protónovú pumpu parietálnej bunky žalúdka, sa teda zvyšuje.
Antisekrečný účinok ezomeprazolu je závislý od dávky a zvyšuje sa počas prvých dní podávania [11]. Účinok ezomeprazolu nastáva 1 hodinu po perorálnom podaní v dávke 20 alebo 40 mg. Pri dennom užívaní lieku počas 5 dní v dávke 20 mg jedenkrát denne sa priemerná maximálna koncentrácia kyseliny po stimulácii pentagastrínom zníži o 90 % (meranie sa uskutočnilo 6-7 hodín po užití poslednej dávky lieku). . U pacientov so symptomatickou GERD zostala hladina intragastrického pH počas 24-hodinového monitorovania po 5 dňoch podávania ezomeprazolu v dávkach 20 a 40 mg nad 4 priemerne 13 a 17 hodín, v uvedenom poradí. U pacientov užívajúcich ezomeprazol 20 mg denne sa udržanie hladiny pH nad 4 počas 8, 12 a 16 hodín dosiahlo v 76 %, 54 % a 24 % prípadov. Pre 40 mg ezomeprazolu boli pomery 97 %, 92 % a 56 %, v uvedenom poradí (p<0,0001) .
Dôležitou zložkou, ktorá zabezpečuje vysokú stabilitu antisekrečného účinku ezomeprazolu, je jeho mimoriadne predvídateľný metabolizmus. Esomeprazol poskytuje 2-krát väčšiu stabilitu takého indikátora, akým je individuálna variabilita v supresii pentagastrínom stimulovanej sekrécie žalúdka ako omeprazol v ekvivalentnej dávke.
Účinnosť ezomeprazolu pri GERD bola skúmaná v niekoľkých randomizovaných, dvojito zaslepených, multicentrických štúdiách. V dvoch veľkých štúdiách, ktoré zahŕňali viac ako 4 000 pacientov s GERD neinfikovaných H. pylori, bol ezomeprazol v denných dávkach 20 alebo 40 mg významne účinnejší pri hojení erozívnej ezofagitídy ako omeprazol v dávke 20 mg. V oboch štúdiách bol ezomeprazol významne lepší ako omeprazol po 4 aj 8 týždňoch liečby.
Úplná úľava od pálenia záhy (neprítomnosť počas 7 po sebe nasledujúcich dní) v skupine 1960 pacientov s GERD sa dosiahlo aj liečbou ezomeprazolom v dávke 40 mg/deň u väčšieho počtu pacientov ako liečbou omeprazolom, obe v 1. deň užívania liekov (30 % oproti 22 %, s<0,001), так и к 28 дню (74% против 67%, р <0,001) . Аналогичные результаты были получены и в другом, большем по объему (п = 2425) исследовании (р <0,005) . В обоих исследованиях было показано преимущество эзомепразола над омепразолом (в эквивалентных дозах) как по среднему числу дней до наступления полного купирования изжоги, так и по суммарному проценту дней и ночей без изжоги в течение всего периода лечения. Еще в одном исследовании, включавшем 4736 больных эрозивным эзофагитом, эзомепразол в дозе 40 мг/сут достоверно превосходил омепразол в дозе 20 мг/сут по проценту ночей без изжоги (88,1%, доверительный интервал - 87,9-89,0; против 85,1%, доверительный интервал 84,2-85,9; р <0,0001) .Таким образом, наряду с известными клиническими показателями эффективности лечения ГЭРБ, указанные дополнительные критерии позволяют заключить, что эзомепразол объективно превосходит омепразол при лечении ГЭРБ. Столь высокая клиническая эффективность эзомепразола существенно повышает и его затратную эффективность. Так, например, среднее число дней до полного купирования изжоги при использовании эзомепразола в дозе 40 мг/сут составляло 5 дней, а оме-празола в дозе 20 мг/сут - 9 дней . При этом важно отметить, что омепразол в течение многих лет являлся золотым стандартом в лечении ГЭРБ, превосходя по клиническим критериям эффективности все другие ИПП, о чем свидетельствует анализ результатов более чем 150 сравнительных исследований .
Esomeprazol bol tiež študovaný ako udržiavací liek na GERD. Dve dvojito zaslepené, placebom kontrolované štúdie zahŕňajúce viac ako 300 pacientov s GERD s vyliečenou ezofagitídou hodnotili účinnosť troch dávok ezomeprazolu (10, 20 a 40 mg/deň) podávaných počas 6 mesiacov.
Pri všetkých skúmaných dávkach bol ezomeprazol významne lepší ako placebo, ale najlepší pomer dávka/účinnosť pre udržiavaciu liečbu bol 20 mg/deň. Sú publikované údaje o účinnosti udržiavacej dávky ezomeprazolu 40 mg/deň predpísanej 808 pacientom s GERD: remisia po 6 a 12 mesiacoch bola zachovaná u 93 % a 89,4 % pacientov.
Jedinečné vlastnosti ezomeprazolu umožnili využitie úplne nového prístupu k dlhodobej liečbe GERD – terapie na požiadanie, ktorej účinnosť bola skúmaná v dvoch 6-mesačných zaslepených, placebom kontrolovaných štúdiách, ktoré zahŕňali 721 a 342 pacientov s GERD, resp. Esomeprazol sa používal v dávkach 40 mg a 20 mg. Ak sa objavili symptómy ochorenia, pacientom bolo dovolené užívať maximálne jednu dávku (tabletu) denne, a ak symptómy neustali, potom im bolo dovolené užívať antacidá. Pri zhrnutí výsledkov sa ukázalo, že v priemere pacienti užívali ezomeprazol (bez ohľadu na dávku) raz za 3 dni, pričom nedostatočnú kontrolu symptómov (pálenie záhy) zaznamenalo len 9 % pacientov, ktorí dostávali 40 mg ezomeprazolu, 5 % - 20 mg a 36 % - placebo (str<0,0001). Число больных, вынужденных дополнительно принимать антациды, оказалось в группе плацебо в 2 раза большим, чем в пациентов, получавших любую из дозировок эзомепразола .
Klinické štúdie teda presvedčivo naznačujú, že ezomeprazol je sľubnou liečbou GERD v jej najťažších formách (erozívna ezofagitída), ako aj pri neerozívnej refluxnej chorobe.
Prokinetika.
Zástupcovia tejto skupiny liekov majú antirefluxný účinok a tiež zvyšujú uvoľňovanie acetylcholínu v gastrointestinálnom trakte, čím stimulujú motilitu žalúdka, tenkého čreva a pažeráka. Zvyšujú tonus LES, urýchľujú vyprázdňovanie žalúdka, priaznivo ovplyvňujú klírens pažeráka a oslabujú gastroezofageálny reflux.
Domperidón, ktorý je antagonistom periférnych dopamínových receptorov, sa zvyčajne používa ako prokinetická látka pre EC. Domperidón sa predpisuje 10 mg (1 tableta) 3-krát denne 15-20 minút pred jedlom.
V prípade EC spôsobenej refluxom obsahu dvanástnika (predovšetkým žlčových kyselín) do pažeráka, ktorý sa zvyčajne pozoruje pri ochorení žlčových kameňov, sa dobrý účinok dosiahne užívaním netoxickej ursode-oxycholovej žlčovej kyseliny v dávke 5 mg/kg. denne po dobu 6-8 mesiacov.
Výber taktiky liečby.
Pri výbere liečby GERD v štádiu erozívno-ulceróznej RE treba pamätať na to, že terapia v týchto prípadoch nie je ľahká úloha. V priemere dochádza k hojeniu defektu sliznice:
- 3-4 týždne pre dvanástnikový vred;
- 4-6 týždňov pre žalúdočné vredy;
- počas 8-12 týždňov pre erozívne a ulcerózne lézie pažeráka.
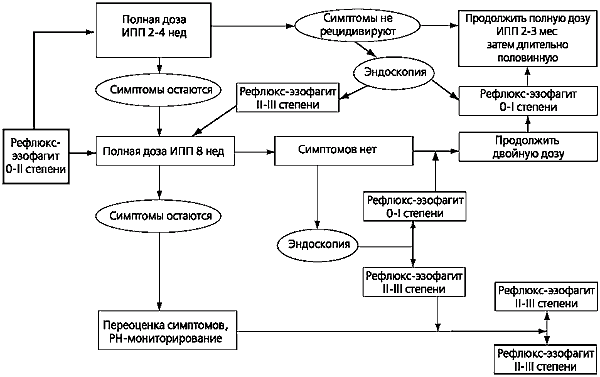
V súčasnosti bola vyvinutá postupná schéma liečby v závislosti od závažnosti EC. Podľa tejto schémy sa už v 0. a 1. stupni EC odporúča začať liečbu plnou dávkou PPI, aj keď je povolené aj použitie H 2 blokátorov v kombinácii s prokinetikami (obr. 4).
Liečebný režim pre pacientov s ťažkou EK (štádium II-III) je uvedený na obrázku 5. Zvláštnosťou tohto režimu sú dlhšie liečebné cykly a predpisovanie (ak je to potrebné) vysokých dávok PPI. Pri absencii účinku konzervatívnej liečby u pacientov v tejto kategórii je často potrebné nastoliť otázku antirefluxnej chirurgie. O vhodnosti chirurgickej liečby by sa malo diskutovať aj pri komplikáciách EC, ktoré nie sú prístupné medikamentóznej terapii.
Chirurgická liečba.
Cieľom operácií zameraných na odstránenie refluxu je obnovenie normálnej funkcie kardia.
Indikácie pre chirurgickú liečbu: 1) zlyhanie konzervatívnej liečby; 2) komplikácie GERD (striktúry, opakované krvácanie); 3) častá aspiračná pneumónia; 4) PB (kvôli riziku malignity). Obzvlášť často sa indikácie na operáciu objavujú, keď sa GERD kombinuje s hiátovou herniou.
Hlavným typom operácie refluxnej ezofagitídy je Nissenova fundoplikácia. V súčasnosti sa vyvíjajú a implementujú metódy fundoplikácie vykonávané prostredníctvom laparoskopu. Medzi výhody laparoskopickej fundoplikácie patrí výrazne nižšia pooperačná mortalita a rýchla rehabilitácia pacientov.
V súčasnosti sa v prípade BE na ovplyvnenie ložísk neúplnej intestinálnej metaplázie a ťažkej epiteliálnej dysplázie používajú nasledujúce endoskopické techniky:
- laserová deštrukcia, koagulácia argónovou plazmou;
- multipolárna elektrokoagulácia;
- fotodynamická deštrukcia (fotosenzibilizačné lieky sa podávajú 48-72 hodín pred zákrokom, potom sa ošetria laserom);
- endoskopická lokálna resekcia sliznice pažeráka.
Všetky uvedené metódy ovplyvňovania ložísk metaplázie sa používajú na pozadí použitia PPI, ktoré potláčajú sekréciu a prokinetiky, ktoré znižujú gastroezofageálny reflux.
Prevencia a lekárske vyšetrenie
Vzhľadom na rozšírenú prevalenciu GERD, ktorá vedie k zníženiu kvality života a nebezpečenstvo komplikácií pri ťažkých formách EC, je prevencia tohto ochorenia veľmi naliehavou úlohou.
Cieľom primárnej prevencie GERD je zabrániť rozvoju ochorenia. Primárna prevencia zahŕňa dodržiavanie nasledujúcich odporúčaní:
- dodržiavanie zdravého životného štýlu (zákaz fajčenia a pitia silných alkoholických nápojov);
- racionálna výživa (vyhnite sa veľkým jedlám, nejedzte v noci, obmedzte konzumáciu veľmi korenistých a teplých jedál;
- strata hmotnosti pri obezite;
- len podľa prísnych indikácií užívať lieky spôsobujúce reflux (anticholinergiká, spazmolytiká, sedatíva, trankvilizéry, inhibítory kalciových kanálov, b-blokátory, prostaglandíny, nitráty) a poškodzujúce sliznicu (nesteroidné antiflogistiká).
Ryža. 4.
Výber liečby pre pacientov s endoskopicky negatívnym alebo miernym (0-1) stupňom refluxnej ezofagitídy

Ryža. 5.
Výber liečby pre pacientov so závažnými (II-III) stupňami refluxnej ezofagitídy
Cieľom sekundárnej prevencie GERD je znížiť frekvenciu relapsov a zabrániť progresii ochorenia. Povinnou súčasťou sekundárnej prevencie je dodržiavanie vyššie uvedených odporúčaní pre primárnu prevenciu. Sekundárna drogová prevencia do značnej miery závisí od závažnosti RE.
„Terapia na požiadanie“ sa používa na prevenciu exacerbácií v neprítomnosti ezofagitídy alebo miernej ezofagitídy (stupeň 0-1 ER). Každý záchvat bolesti a pálenia záhy by sa mal zastaviť, pretože ide o signál patologického prekyslenia pažeráka, čo prispieva k postupnému poškodzovaniu jeho sliznice. Ťažká ezofagitída (najmä EC III-IV. stupňa) si vyžaduje dlhodobú, niekedy konštantnú udržiavaciu liečbu PPI alebo blokátormi H2 receptorov v kombinácii s prokinetikami.
Za kritériá úspešnej sekundárnej prevencie sa považuje zníženie počtu exacerbácií ochorenia, absencia progresie, zníženie závažnosti EC a prevencia rozvoja komplikácií.
Pacienti s GERD v prítomnosti endoskopických príznakov ER vyžadujú klinické pozorovanie s endoskopickou kontrolou aspoň raz za 2-3 roky.
Pacienti s diagnózou BE by mali byť zaradení do špeciálnej skupiny. Je vhodné vykonávať endoskopické monitorovanie s cielenou biopsiou sliznice pažeráka z oblasti vizuálne zmeneného epitelu ročne (minimálne však raz ročne), ak sa počas predchádzajúcej štúdie nevyskytla dysplázia. Ak sa zistí druhý, endoskopické monitorovanie by sa malo vykonávať častejšie, aby sa nepremeškal moment malignity. Prítomnosť dysplázie nízkeho stupňa v BE vyžaduje endoskopiu s biopsiou každých 6 mesiacov a ťažkú dyspláziu - po 3 mesiacoch. U pacientov s potvrdenou ťažkou dyspláziou by sa mala nastoliť otázka chirurgickej liečby.
LITERATÚRA
1. Dean WW, CrawleyJA, SchmittCM, Wong], Of man 11. Záťaž choroby gastroezofageálneho refluxu: vplyv na produktivitu práce. Aliment Pharmacol Ther 2003 máj 15;17:1309-17.
2. DentJ, Jones R, Kahrilas P, Talley N1. Manažment gastroezofageálnej refluxnej choroby vo všeobecnej praxi. BMJ 2001;322:344-7.
3. Galmiche JP, Letessier E, Scarpignato C. Liečba gastroezofageálneho refluxu u dospelých. BMJ 199S;316:1720-3.
4. Kahrilas PI. Gastroezofageálna refluxná choroba. JAMA 1996:276:933-3.
5. Salvatore S, Vandenplas Y. Gastroezofageálna refluxná choroba a poruchy motility. Best Pract Res Clin Gastroenterol 2003:17:163-79.
6. Stanghellini V. Manažment gastroezofageálnej refluxnej choroby. Drugs Today (Bare) 2003;39 (suppl. A):15-20.
7. Arimori K, Yasuda K, Katsuki H, Nakano M. Farmakokinetické rozdiely medzi enantiomérmi lansoprazolu u potkanov. J Pharm Pharmacol 1998:50:1241-5.
8. Tanaka M, Ohkubo T, Otani K, a kol. Stereoselektívna farmakokinetika pantoprazolu, inhibítora protónovej pumpy, u extenzívnych a slabých metabolizátorov S-mefenytoínu. Clin Pharmacol Ther 2001:69:108-13.
9. Abelo A, Andersson TV, Bredberg U, a kol. Stereoselektívny metabolizmus substituovaného benzimidazolu ľudskými pečeňovými enzýmami CYP. Drug Metab Dispos 2000:28:58-64.
10. Hassan-Alin M, Andersson T, Bredberg E, Rohss K. Farmakokinetika ezomeprazolu po perorálnom podaní
a intravenózne podávanie jednotlivých a opakovaných dávok zdravým subjektom. Eur 1 Clin Pharmacol 2000:56:665-70.
11. Andersson T, Bredberg E, Hassan-Alin M. Farmakokinetika a farmakodynamika ezomeprazolu, S-izoméru omeprazolu. Aliment Pharmacol Ther 2001:15:1563-9.
12. Lind T, Rydberg L, Kyleback A, a kol. Esomeprazol poskytuje zlepšenú kontrolu kyseliny vs. omeprazol u pacientov s príznakmi gastroezopageálneho refluxu. Aliment Pharmacol Ther 2000:14:861-7.
13. Andersson T, Rohss K, Hassan-Alin M. Farmakokinetika (PK) a vzťah medzi dávkou a odozvou ezomeprazolu (E). Gastroenterology 2000:118(doplnok 2):A1210.
14. Kahrilas PI, Falk GW, Johnson DA, a kol. Esomeprazol zlepšuje hojenie a zmiernenie symptómov v porovnaní s omeprazolom u pacientov s refluxnou ezofagitídou: randomizovaná kontrolovaná štúdia. Výskumníci štúdie Esomeprazole. Aliment Pharmacol Ther 2000:14:1249-58.
15. Richter JE, Kahrilas PJ, Johanson J, et al. Účinnosť a bezpečnosť ezomeprazolu v porovnaní s omeprazolom u pacientov s GERD s erozívnou ezofagitídou: randomizovaná kontrolovaná štúdia. Am 1 Gastroenterol 2001:96:656-65.
16. Vakil NB, Katz PO, Hwang C, a kol. Nočné pálenie záhy je zriedkavé u pacientov s erozívnou ezofagitídou liečených ezomeprazolom. Gastroenterológia 2001:120:abstrakt 2250.
17. Kromer W, Horbach S, Luhmann R. Relatívne účinnosti inhibítorov žalúdočnej protónovej pumpy: ich
klinickom a farmakologickom základe. Pharmacology 1999: 59: 57-77.
18. Johnson DA, Benjamin SB, Vakil NB a kol. Esomeprazol jedenkrát denne počas 6 mesiacov je účinná liečba na udržanie vyliečenej erozívnej ezofagitídy a na kontrolu symptómov gastroezofageálneho refluxu: randomizovaná, dvojito zaslepená, placebom kontrolovaná štúdia účinnosti a bezpečnosti. Am 1 Gastroenterol 2001:96:27-34.
19. Vakil NB, Shaker R, Johnson DA, a kol. Nový inhibítor protónovej pumpy esomeprazol je účinný ako udržiavacia liečba u pacientov s GERD s vyliečenou erozívnou ezofagitídou: 6-mesačná, randomizovaná, dvojito zaslepená, placebom kontrolovaná štúdia účinnosti a bezpečnosti. Aliment Pharmacol Ther 2001:15:927-35.
20. Maton PN, Vakil NB, Levine JG, a kol. Bezpečné zistenie účinnosti dlhodobej liečby ezomeprazolom u pacientov s vyliečenou erozívnou ezofagitídou. Drug Saf 2001:24:625-35.
21. Talley N1, Venables TL, Green JBR. Esomeprazol 40 mg a 20 mg je účinný pri liečbe lomg-tenn u pacientov s endoskopicky negatívnou GERD: placebom kontrolovaná štúdia s liečbou na požiadanie počas 6 mesiacov. Gastroenterology 2000:118:A658.
22. Talley N1, Lauritsen K, Tunturi-Hihnala H, a kol. Esomeprazol 20 mg udržuje kontrolu symptómov pri endoskopicky negatívnom gastroezofageálnom refluxnom ochorení: kontrolovaná štúdia s liečbou "on-demand" počas 6 mesiacov. Aliment Pharmacol Ther 2001:15:347-54.
- jedno z častých ochorení tráviaceho systému. Ak sa ochorenie kombinuje so zápalovým procesom postihujúcim dolný pažerák, vzniká gastroezofageálny reflux s ezofagitídou.
Ochorenie ako GERD s ezofagitídou, ktorého liečba musí byť včasná, je spôsobená často opakovaným refluxom obsahu žalúdka, ako aj enzýmov podieľajúcich sa na tráviacom procese, do pažeráka.
Ak sa takýto reflux objaví po jedle, potom je to normálny jav a nie je to patológia. Ale keď dôjde k takémuto spätnému toku obsahu žalúdka, bez ohľadu na príjem potravy, potom sú to už predpoklady ochorenia.
Sliznica pažerákovej trubice je citlivá na kyslé prostredie žalúdočných sekrétov, preto dochádza k zápalu s príslušnými príznakmi.
Gastroezofageálna refluxná choroba je ochorenie pažeráka, ktoré je charakterizované prítomnosťou zápalového procesu v sliznici distálnej trubice pažeráka. Nazýva sa aj refluxná ezofagitída, Barrettov pažerák, gastroezofageálny reflux.
Normálne by pažerák nemal obsahovať žalúdočný obsah, ako aj jeho sekréty, ktoré majú kyslé prostredie a negatívne ovplyvňujú epitel pažerákovej trubice. Keď sa tieto látky často dostávajú do pažeráka, spočiatku dochádza k podráždeniu, opuchu a zápalu sliznice orgánu.
S ďalšou progresiou ochorenia na sliznici objavujú sa erozívne a ulcerózne defekty, ktoré následne vedú k tvorbe jaziev a stenóze pažerákovej trubice.

Ak sa toto ochorenie dlhodobo nelieči, môže sa vyvinúť Barrettov pažerák. Ide o veľmi závažnú komplikáciu ezofagitídy, pri ktorej sú viacvrstvové skvamózne bunky epitelu pažeráka nahradené jednovrstvovými cylindrickými.
Takýto pažerák vyžaduje serióznu liečbu a neustále sledovanie, pretože sa považuje za prekancerózny stav.
K častému refluxu žalúdočných sekrétov do distálneho pažeráka dochádza v dôsledku nedostatočnej funkcie kardie – svalového prstenca, ktorý oddeľuje žalúdok od pažerákovej trubice. Cez voľne uzavretý zvierač sekréty prúdia späť do pažeráka.
GERD nie je nezávislá choroba, ale dôsledok iných porúch v tele.
Príčiny takejto choroby, ako je gastroezofageálna refluxná choroba s ezofagitídou, sa zvažujú:

- hiátová hernia;
- vredy žalúdka a dvanástnika;
- vrodená patológia pažeráka;
- zvýšená telesná hmotnosť;
- cholecystitída;
- chirurgické zákroky.
Faktory vyvolávajúce vývoj tohto ochorenia sú:
- stres;
- práca spojená s neustálym ohýbaním tela dopredu;
- tehotenstvo;
- korenené, mastné jedlá;
- fajčenie;
- tehotenstva.
Gastroezofageálne ochorenie má dva typy priebehu: s ezofagitídou a bez nej. Pomerne často je diagnostikovaný gastroezofageálny reflux s ezofagitídou, ktorého popis je uvedený nižšie.
GERD s refluxnou ezofagitídou
GERD s ezofagitídou: čo to je, už sme na to prišli. Je dôležité vedieť, že ochorenie má akútny a chronický priebeh, sprevádzaný poškodením sliznice pažerákovej trubice. Existujú rôzne stupne poškodenia sliznice pažeráka.
Stupeň 1- charakterizované prítomnosťou jednotlivých vredov alebo erozívnych defektov. Sú malé a nepresahujú veľkosť pol centimetra. Postihnutá je iba spodná časť pažeráka.
Stupeň 2- má rozsiahlejšie lézie, v ktorých sa do procesu zúčastňuje nielen horná vrstva epitelu, ale aj tkanivá, ktoré sú pod ňou. Ulcerácie sú jednoduché alebo viacnásobné, môžu sa zlúčiť. Erózie alebo vredy sú väčšie ako pol centimetra. V tomto prípade sa lézia nachádza v rámci jedného záhybu. Symptómy sa objavia po jedle.

Stupeň 3- erozívne alebo ulcerózne defekty presahujú jeden záhyb, šíria sa po obvode vnútornej steny pažeráka, ale nepostihujú viac ako 75 % sliznice v kruhu. Príznaky nezávisia od toho, či pacient jedol alebo nie.
Stupeň 4- Vredy a erózie sa môžu šíriť po celom obvode pažeráka. Ide o veľmi ťažký stupeň ochorenia, ktorý spôsobuje komplikácie vo forme stenózy, krvácania, hnisania a rozvoja Barrettovho pažeráka.
V závislosti od stupňa patologických zmien v epiteli pažeráka má choroba nasledujúcu klasifikáciu podľa typu.
Katarálny vzhľad– hyperémia epitelu bez vredov a erózií. Vyvíja sa pri vystavení drsnému jedlu, pikantným, horúcim jedlám, silným nápojom. Môže sa vyskytnúť po mechanickom traume (kosti rýb a ovocia).
Hydropický- prítomnosť edému pažeráka sprevádzaná zúžením lúmenu orgánu.
Erozívna– v zapálených oblastiach epitelu sa objavujú erózie a vredy, zväčšujú sa pažerákové žľazy a tvoria sa cysty. Charakteristickým príznakom tohto obdobia je kašeľ so sekréciou hlienu.
 Pseudomembranózne– na sliznici vznikajú vláknité útvary. Po ich oddelení sa na sliznici pažeráka tvoria vredy a erózie. Charakteristické príznaky: kašeľ a zvracanie zmiešané s fibrínovými filmami.
Pseudomembranózne– na sliznici vznikajú vláknité útvary. Po ich oddelení sa na sliznici pažeráka tvoria vredy a erózie. Charakteristické príznaky: kašeľ a zvracanie zmiešané s fibrínovými filmami.
Exfoliatívny- oddelenie fibrínových filmov od stien pažeráka. To spôsobuje, že pacient má silný kašeľ, bolesť a krvácanie.
Nekrotické- nekróza častí tkanív pažeráka, prekancerózny stav.
Flegmatózne- hnisavý zápal spôsobený infekciou blízkych orgánov.
Príznaky GERD s ezofagitídou
Klinický obraz tohto ochorenia má pažerákové a neezofageálne symptómy. Prvá kategória zahŕňa:
- dysfágia;
- bolesť;
- pálenie záhy;
- grganie.
Väčšina charakteristickým prejavom exofagitídy je pálenie záhy, ktorý je sprevádzaný bolestivým syndrómom lokalizovaným za hrudnou kosťou. Takéto nepríjemné pocity sa objavujú pri fyzickej práci spojenej s neustálym ohýbaním trupu dopredu, ako aj v ležiacej polohe s reflexnou kontrakciou pažeráka v dôsledku nervového kŕče.
Bolestivosť a pálenie sa objavujú v dôsledku negatívneho vplyvu kyslého prostredia na sliznicu pažeráka, keď sa žalúdočné sekréty vrhajú späť do distálnej oblasti pažerákovej trubice.
Ale často pacienti nevenujú pozornosť tomuto príznaku a poraďte sa s lekárom. Potom choroba vstúpi do druhej fázy vývoja.
 S ďalšou progresiou ochorenia môžu pacienti pociťovať grganie, čo naznačuje dysfunkciu zvierača umiestneného medzi žalúdkom a pažerákom. Najčastejšie sa vyskytuje počas spánku.
S ďalšou progresiou ochorenia môžu pacienti pociťovať grganie, čo naznačuje dysfunkciu zvierača umiestneného medzi žalúdkom a pažerákom. Najčastejšie sa vyskytuje počas spánku.
Tento príznak je nebezpečný, pretože masy potravín môžu vstúpiť do dýchacieho traktu a viesť k uduseniu. Potrava vstupujúca do dýchacieho traktu tiež vyvoláva rozvoj aspiračnej pneumónie.
Dysfágia sa objavuje neskôr vo vývoji ochorenia a je charakterizovaná poruchou prehĺtania.
Neezofageálne symptómy sú prejavy:
- kazu;
- refluxná laryngitída a faryngitída;
- zápal prínosových dutín.
Pri GERD je bolesť na hrudníku „srdcového“ typu a možno ju zameniť so záchvatom angíny pectoris, ale nitroglycerín ju nezmierňuje a výskyt syndrómu bolesti nie je spojený s fyzickou aktivitou alebo stresom.
Ak príznaky zahŕňajú dýchavičnosť, kašeľ, dusenie, potom sa choroba vyvíja podľa bronchiálneho typu.
Liečba GERD s ezofagitídou
Aký je liečebný režim pre GERD s ezofagitídou? Liečba tohto ochorenia pozostáva z:
- liečba drogami;
- chirurgická intervencia;
- nie liečba drogami.
Ako liečiť GERD refluxnú ezofagitídu? Liečba liekmi je zameraná na zníženie negatívneho vplyvu kyslého prostredia na sliznicu pažeráka, urýchlenie regeneračných procesov a prevenciu relapsov ochorenia.
Algináty– vytvárajú na povrchu potravinovej hmoty ochranný film, ktorý neutralizuje kyselinu chlorovodíkovú, ktorá je súčasťou žalúdočnej šťavy. Keď sa jedlo hodí späť do pažeráka, nedochádza k podráždeniu epitelu žalúdočným obsahom ( gaviscon).

Prokinetika– zlepšujú kontrakčnú funkciu pažeráka, podporujú rýchly pohyb potravy pozdĺž pažerákovej trubice, zvyšujú silu kontrakcie svalov zvierača, čím bránia spätnému toku obsahu žalúdka (cerucal, mothylium).
Inhibítory protónovej pumpy– znížiť tvorbu žalúdočnej šťavy, čím sa zníži negatívny vplyv na sliznicu pažeráka (oméz, omeprazol, pantoprazol).
Na rýchle obnovenie postihnutého epitelu je predpísané solcoseryl, alanton.
Potom je potrebné vykonať endoskopické vyšetrenie na potvrdenie pozitívneho účinku terapie.
Chirurgická liečba
Ak po liečbe príznaky pretrvávajú a existujú iné indikácie na chirurgickú intervenciu, vykoná sa operácia.
Chirurgická liečba sa vykonáva v prítomnosti:
- stenóza;
- Barrettov pažerák;
- časté krvácanie;
- neúčinnosť konzervatívnej terapie;
- častá aspiračná pneumónia.
Operácia sa vykonáva klasickou metódou (na bruchu alebo hrudníku sa robí rez), ako aj laparoskopiou (minimálne invazívna metóda, ktorá minimálne postihuje zdravé tkanivo).
Gastroezofageálny reflux bez ezofagitídy: čo to je a ako sa liečiť? Treba poznamenať, že choroba, ako je gastroezofageálna refluxná choroba bez ezofagitídy, sa vyvíja v dôsledku refluxu obsahu žalúdka do pažeráka, ale neexistujú žiadne erozívne a ulcerózne lézie sliznice.
Klinický obraz choroby, ako je reflux bez ezofagitídy, sa vyznačuje nasledujúcimi príznakmi:

Dôvody rozvoja GERD bez ezofagitídy sú:
- zlá výživa;
- časté vracanie (toxikóza, otravy, užívanie liekov);
- obezita;
- zlé návyky;
- závislosť na káve.
Hlavnými metódami liečby tohto ochorenia sú užívanie liekov (antacidá a algináty) a dodržiavanie diéty.
Užitočné video: ako liečiť GERD refluxnú ezofagitídu
Základy stravy
- mliečne výrobky (okrem fermentovaných mliečnych výrobkov);
- mäso a ryby nemastných odrôd;
- varená zelenina (okrem strukovín);
- ovocné želé (nie kyslé).
Nemali by ste jesť korenené, horúce, mastné alebo vyprážané jedlá. Je potrebné vylúčiť kyslé potraviny, alkohol, silný čaj a kávu.
Závery
Pozitívny účinok liečby GERD sa dosiahne, keď pacient prísne dodržiava odporúčania lekára. Ak sa pálenie záhy objavuje často, určite by ste sa mali poradiť s gastroenterológom, pretože ide o príznak rozvoja GERD. Včasná liečba pomôže zabrániť rozvoju komplikácií.
Gastroezofageálna refluxná choroba (GERD), často nazývaná aj refluxná ezofagitída, sa prejavuje pravidelne sa opakujúcimi epizódami refluxu kyslého obsahu žalúdka (niekedy a/alebo dvanástnika) do pažeráka, čo vedie k poškodeniu dolného pažeráka vplyvom kyseliny chlorovodíkovej a enzým pepsín na trávenie bielkovín.
Príčiny refluxu
Príčinou refluxu je poškodenie alebo funkčná nedostatočnosť špeciálnych obturátorových mechanizmov nachádzajúcich sa na hranici pažeráka a žalúdka. Faktory prispievajúce k rozvoju ochorenia sú stres; práca spojená s neustálym ohýbaním tela nadol; obezita; tehotenstvo; ako aj užívanie niektorých liekov, mastné a korenené jedlá, káva, alkohol a fajčenie. GERD sa často vyvíja u ľudí s hiátovou herniou.
Príznaky refluxnej choroby
Hlavným príznakom GERD je pálenie záhy, druhým najčastejším prejavom je bolesť za hrudnou kosťou, ktorá vyžaruje (dáva) do medzilopatkovej oblasti, krku, dolnej čeľuste, ľavej polovice hrudníka a môže simulovať angínu. Na rozdiel od angíny je bolesť pri GERD spojená s príjmom potravy, polohou tela a zmierňuje sa užívaním alkalických minerálnych vôd, sódy alebo antacíd. Bolesť sa môže vyskytnúť aj v chrbte, vtedy sa často považuje za príznak porúch chrbtice.
Komplikácie
Pravidelný reflux obsahu žalúdka do pažeráka môže spôsobiť erózie a peptické vredy jeho sliznice, ktoré môžu viesť k perforácii steny pažeráka a krvácaniu (v polovici prípadov - ťažké). Ďalšou závažnou komplikáciou GERD je striktúra – zúženie priesvitu pažeráka v dôsledku tvorby jazvových štruktúr, ktoré narúšajú proces prehĺtania tuhej a v ťažkých prípadoch aj tekutej potravy, výrazné zhoršenie pohody a strata telesnej hmotnosti. Veľmi nebezpečnou komplikáciou GERD je degenerácia vrstevnatého dlaždicového epitelu na stĺpcový epitel, ktorý sa označuje ako Barrettov pažerák a je prekanceróznym stavom. Frekvencia adenokarcinómov u pacientov s Barrettovým pažerákom je 30–40-krát vyššia ako priemer medzi dospelými. obyvateľov.
Okrem toho môže GERD spôsobiť chronické zápalové procesy v nosohltane, čo vedie k chronickej faryngitíde alebo laryngitíde, vredom, granulómom a polypom hlasiviek, stenóze hrtana pod hlasivkovou štrbinou, zápalu stredného ucha a nádche. Komplikácie ochorenia môžu zahŕňať chronickú recidivujúcu bronchitídu, aspiračnú pneumóniu, pľúcny absces, hemoptýzu, atelektázu pľúc alebo ich lalokov, záchvaty záchvatovitého nočného kašľa, ako aj bronchiálnu astmu vyvolanú refluxom. GERD tiež spôsobuje poškodenie zubov (erózia skloviny, kaz, paradentóza) a bežné sú halitózy (zápach z úst) a škytavka.
Diagnostické testy
Na zistenie spätného toku obsahu žalúdka do pažeráka sa vykonáva množstvo diagnostických štúdií. Hlavná je endoskopická, umožňuje nielen potvrdiť prítomnosť refluxu, ale aj posúdiť stupeň poškodenia sliznice pažeráka a sledovať ich hojenie počas liečby. Používa sa aj denná (24-hodinová) pH-metria pažeráka, ktorá umožňuje určiť frekvenciu, trvanie a závažnosť refluxu, vplyv polohy tela, príjmu potravy a liekov naň. Táto metóda umožňuje stanoviť diagnózu skôr, ako dôjde k poškodeniu pažeráka. Menej často sa scintigrafia pažeráka vykonáva rádioaktívnym izotopom technécia a ezofagomanometria (na diagnostiku porúch peristaltiky a tonusu pažeráka). Pri podozrení na Barrettov pažerák sa vykoná biopsia pažeráka s následným histologickým vyšetrením, keďže len touto metódou možno diagnostikovať degeneráciu epitelu.
Liečba a prevencia GERD
GERD sa lieči konzervatívne (so zmenami životného štýlu a liekmi) alebo chirurgicky. Na medikamentóznu liečbu GERD sú predpísané antacidá (znižujú kyslosť obsahu žalúdka); lieky, ktoré potláčajú sekrečnú funkciu žalúdka (blokátory H2-histamínových receptorov a inhibítory protónovej pumpy); prokinetiká, ktoré normalizujú motorickú funkciu gastrointestinálneho traktu. Ak sa reflux vyskytuje nielen v obsahu žalúdka, ale aj v dvanástniku (spravidla u pacientov s cholelitiázou), dobrý účinok sa dosiahne užívaním prípravkov kyseliny ursodeoxyfolovej. Pacientom sa odporúča, aby neužívali lieky, ktoré vyvolávajú reflux (anticholinergiká, sedatíva a trankvilizéry, blokátory vápnikových kanálov, β-blokátory, teofylín, prostaglandíny, nitráty), aby sa po jedle vyhýbali predkláňaniu a horizontálnej polohe tela; spať so zdvihnutou hlavou postele; nenoste tesné oblečenie a tesné pásy, korzety, obväzy, ktoré vedú k zvýšenému intraabdominálnemu tlaku; prestať fajčiť a piť alkohol; znížiť telesnú hmotnosť v prípade obezity. Dôležité je tiež neprejedať sa, jesť malé porcie, s prestávkou 15-20 minút medzi jedlami a nejesť neskôr ako 3-4 hodiny pred spaním. Je potrebné vylúčiť zo stravy mastné, vyprážané, korenené jedlá, kávu, silný čaj, Coca-Cola, čokoládu, ako aj pivo, akékoľvek sýtené nápoje, šampanské, citrusové plody, paradajky, cibuľu, cesnak.
Chirurgická liečba sa vykonáva v prítomnosti výrazného zúženia priesvitu pažeráka (striktúra) alebo v prípade závažného krvácania v dôsledku perforácie jeho steny.
Jedným z najčastejších chronických ochorení gastrointestinálneho traktu je gastroezofageálny reflux. Táto patológia je diagnostikovaná približne u štvrtiny svetovej populácie a počet prípadov každoročne rastie. Je to spôsobené predovšetkým životným štýlom moderného človeka, spojeným so stresom a zlými návykmi, ako aj zlou ekológiou.
Podstata choroby
V podstate, keď hovoríme o gastroezofageálnej refluxnej chorobe (GERD), znamenajú refluxnú ezofagitídu. Hovoríme o prakticky synonymných pojmoch. GERD je jednoducho novší a komplexnejší termín, ktorý pokrýva niektoré ďalšie formy ochorenia. Ak teda refluxná ezofagitída vyžaduje prítomnosť erozívnych lézií na sliznici pažeráka, potom jedným z typov patológie diskutovaných v tomto článku je gastroezofageálny reflux bez ezofagitídy, ktorý nie je charakterizovaný podobnými formáciami na stenách tubulárneho orgánu.
Keď sa v lekárskych dokumentoch uvádza skratka GERD, rozumie sa tým celý rad symptómov, ktoré vznikajú v dôsledku refluxu - teda spätného toku obsahu žalúdka do dolných častí pažeráka.
Pod vplyvom kyseliny a v niektorých prípadoch žlče dochádza k poraneniu sliznice tohto orgánu, čo vedie k vzniku rôzneho stupňa poškodenia.
Klasifikácia choroby
Podľa modernej klasifikácie sa gastroezofageálna refluxná choroba delí na tri typy.
- Neerozívna forma. Vyskytuje sa najčastejšie a je najmiernejší. Nenaznačuje prítomnosť erozívnych lézií na stenách sliznice pažeráka. Rovnako ako iné formy GERD ide o chronické ochorenie, ktoré je však lepšie liečiteľné (ale horšie diagnostikované). Šanca na získanie dlhodobej remisie je pomerne vysoká. Neerozívna GERD postihuje prevažne mužov nad 40 rokov. V skutočnosti hovoríme o 1. štádiu patológie, ktorej nedostatok liečby nevyhnutne vedie k zhoršeniu situácie a vážnejšiemu poškodeniu stien tubulárneho orgánu.
- Gastroezofageálny reflux s ezofagitídou je 2. forma ochorenia, zahŕňajúca patologické útvary na sliznici pažeráka erozívneho typu. Niekedy v tomto štádiu sa situácia zhoršuje prítomnosťou vredov.
- - tretie štádium ochorenia. Považuje sa za prekanceróznu formu. Je charakterizovaná metapláziou skvamózneho epitelu pažeráka, ktorá je výsledkom ezofagitídy. Pacienti, ktorí ignorujú liečbu GERD v štádiu 1, a najmä v štádiu 2, majú vysokú šancu na rozvoj tejto závažnej komplikácie.
Z hľadiska závažnosti poškodenia sliznice pažeráka v dôsledku refluxu bola vykonaná klasifikácia podľa stupňov ochorenia:
- nulový stupeň – žiadne erózie (GERD bez ezofagitídy);
- 1. stupeň - erózií je málo, sú na rôznych miestach a navzájom sa nespájajú;
- 2. stupeň - erózie miestami splývajú, no plocha nimi pokrytá stále nie je významná;
- 3. stupeň - pažerák je vážne postihnutý eróziou, zaberajú sliznicu celého distálneho úseku;
- 4. stupeň – Barrettov pažerák.
Príčiny ochorenia
Príčiny GERD, bez ohľadu na stupeň podľa vyššie uvedenej klasifikácie, môžu byť:
- zvýšený intraabdominálny tlak, ktorý sa často vyskytuje u jedincov s nadváhou, ascites, plynatosť alebo u tehotných žien;
- hiátová hernia, ktorá sa vyskytuje u mnohých starších ľudí;
- oslabenie tonusu zvierača spájajúceho pažerák so žalúdkom;
- nezdravá strava (nadmerné mastné, korenené, vyprážané a iné ťažké jedlá);
- zneužívanie alkoholu, kávy, silného čaju, sýtených nápojov;
- zápal žalúdka;
- žalúdočný alebo dvanástnikový vred;
- pomalé fungovanie slinných žliaz;
- fajčenie.
Symptomatický obraz
Predpokladá sa, že GERD bez symptómov je bežný. Odborníci túto skutočnosť potvrdzujú, ale iba ak máme na mysli skoré štádium ochorenia. A aj potom sa stále často vyskytujú určité znaky. Okrem toho sa symptomatický obraz stáva čoraz zreteľnejším a život človeka sa stáva menej kvalitným. Pacient je mučený:
- pálenie záhy;
- kyslá chuť v ústach;
- grganie s kyselinou alebo bez chuti;
- akútna bolesť hrdla;
- ťažkosti s prehĺtaním (dokonca aj bolesť);
- pocit stláčania za hrudnou kosťou po zjedení „ťažkého“ jedla alebo alkoholu;
- bolesť hrdla;
- suchý kašeľ, ktorý vás obťažuje v noci;
- nutkanie na vracanie;
- nevoľnosť;
- bolesť za hrudnou kosťou, vyžarujúca do iných častí tela (krk, rameno, paže).
Symptómy sa zvyčajne zhoršujú po jedle (najmä veľké a nezdravé jedlá) alebo fyzickej aktivite, ako aj vo vodorovnej polohe tela, kedy sa žalúdočná šťava dostane do pažeráka najľahšie.
Treba poznamenať, že niektoré z vyššie uvedených príznakov sa môžu z času na čas objaviť aj u zdravých ľudí. Vyvoláva ich nesprávna výživa alebo napríklad alkohol. Ak sa to stane menej ako dvakrát týždenne, vo všeobecnosti nie je potrebné sa obávať. Aj keď by nebolo na škodu nechať sa pre každý prípad skontrolovať – možno stále existuje štádium 1 (podľa všeobecne akceptovanej klasifikácie) GERD.
Diagnostika
Gastroezofageálny reflux je v kompetencii gastroenterológa. Práve s ním by ste si mali dohodnúť stretnutie, ak máte nejaké podozrenie a potrebujete diagnostiku. Lekár bude mať rozhovor s pacientom, počas ktorého sa bude pýtať na rušivé príznaky a iné existujúce ochorenia. Ďalej sa objedná na vyšetrenie. Bežné diagnostické metódy v tomto prípade sú:
- test inhibítora protónovej pumpy;
- intrafood monitoring pH;
- testy krvi, moču, stolice;
- test na Helicobacter pylori, ktorý často spôsobuje gastritídu a vredy.
Ak je známe, že pacient dlhodobo trpí GERD s ezofagitídou a objavili sa mimoriadne alarmujúce príznaky (úbytok hmotnosti, silné bolesti, vykašliavanie krvi), môže mu byť predpísaná fibroezofagogastroduodenoskopia, ktorá pomôže identifikovať rakovinu resp. prekancerózny stav, ak existuje. Takíto pacienti často podstupujú chromoendoskopiu pažeráka.
Ako dodatočné opatrenia sa ľuďom s diagnózou GERD často predpisuje EKG, ultrazvuk srdca a gastrointestinálneho traktu; a tiež konzultácie s odborníkmi ako je chirurg, pneumológ, kardiológ, ORL špecialista. Potreba to vzniká, ak existuje dôvod domnievať sa, že refluxná ezofagitída vyvolala vývoj iných ochorení.
Liečba a vyhliadky
Všetci pacienti bez výnimky sa zaujímajú o to, či je možné GERD úplne vyliečiť. Toto je zložitá otázka, na ktorú nie je jasná odpoveď. Na jednej strane je ochorenie chronické, vďaka čomu je diagnóza celoživotná. Ale na druhej strane je tu stále nádej.
Ak je možné odhaliť ochorenie v počiatočnom štádiu a vyskytne sa len GERD 1. stupňa, potom pri adekvátnom liečebnom režime sú šance na dosiahnutie večnej remisie dosť vysoké. A potom sa choroba bude považovať za chronickú iba formálne. Ak je diagnostikovaná GERD s ezofagitídou, potom je všetko oveľa komplikovanejšie. Pravdepodobnosť čo najdlhšej remisie však v tomto prípade zostáva. Hlavnou vecou je dodržiavať všetky odporúčania lekára a viesť zdravý životný štýl. Mnohí usilovní pacienti zabúdajú na nepríjemné symptómy, ak nie navždy, potom na celé desaťročia.
Podľa odborníkov je najlepšie bojovať s chorobou počas obdobia exacerbácie GERD. „Spiace“ ochorenie horšie reaguje na liečbu.
Lieky na GERD sú zvyčajne predpísané antisekrečné lieky, blokátory H2-histamínových receptorov, prokinetiká (ak sa do pažeráka okrem žalúdočnej šťavy dostane aj žlč), ako aj antacidá, ktoré zmierňujú symptómy.
Gastroezofageálny reflux je možné liečiť tradičnými metódami. Ale mala by byť pomocná, nie primárna. Lekár môže pacientovi odporučiť, aby užíval odvary z ľanového semena alebo koreňa ibišteka, zemiakovej šťavy alebo koreňa zeleru, šípkového alebo rakytníkového oleja, ako aj mliečnych koktailov.
Po diagnostikovaní GERD je chirurgická liečba zriedkavá. Chirurgický zákrok môže byť predpísaný, ak konzervatívna terapia dlhodobo neprináša výsledky, vznikajú závažné komplikácie alebo je patológia extrémne pokročilá. Napríklad pri Barrettovom pažeráku je zvyčajne indikovaná operácia, keďže v tomto štádiu už nie je možné vyliečiť chorobu bežnými liekmi.
Liečba ľudovými prostriedkami
Pri liečbe GERD sa používajú aj liečivé rastliny, ktoré normalizujú hladinu kyslosti žalúdočnej šťavy a tiež zmierňujú zápal pažeráka. Niekoľko účinných receptov:
- Centaury tinktúra je protizápalové činidlo, ktoré pomáha obnoviť poškodené steny pažeráka. Polievkovú lyžicu suchej suroviny musíte naliať do 0,5 litra vriacej vody, potom ju pevne utesniť a dobre zabaliť do uteráka. Infúzia sa má podávať pol hodiny. Pite štvrť pohára dvakrát denne.
- Zelený nápoj je zeleninový nápoj, ktorý normalizuje trávenie a tiež obnovuje silu. Na jeho prípravu je potrebné nasekať mrkvu, uhorky, listy reďkovky a paradajky. Všetko vložte do mixéra, pridajte korenie a soľ (podľa chuti). Vypite pohár raz denne.
- Odvar z skorocelu – budete potrebovať 6 polievkových lyžíc suchých listov skorocelu, ktoré zmiešame so 4 polievkovými lyžicami ľubovníka bodkovaného a polievkovými lyžicami kvetov harmančeka. To všetko sa varí v litri vriacej vody a varí sa na miernom ohni 15 minút. Potom sa vývar vyberie zo sporáka, lúhuje sa 30 minút a prefiltruje sa cez gázu. Užívajte 3-krát denne polievkovú lyžicu.
Diéta a životný štýl
Pacienti s diagnózou GERD musia počas liečby dodržiavať špeciálnu diétu a zdravý životný štýl. Budú musieť povedať „nie“ alkoholu, fajčeniu, káve, sóde, mastným, pikantným, údeným, slaným, kyslým, korenistým a iným „ťažkým“ jedlám. V strave sú žiaduce pyré a polievky, chudé mäso, ryby a mliečne výrobky. Jedlá by mali byť dusené, pečené alebo varené.
Dôrazne sa neodporúča ľahnúť si po jedle, skonzumovať veľké množstvo jedla na jedno posedenie (ideálne 6-krát denne zjesť trochu), nosiť tesné oblečenie, spať vo vodorovnej polohe a vykonávať fyzické cvičenia, ktoré zahŕňajú ohýbanie sa. cez. Ak máte kilá navyše, je vhodné sa ich zbaviť.
Veľa z vyššie uvedeného je prevenciou GERD a mali by ho užívať zdraví ľudia. Ako viete, chorobe je ľahšie predchádzať ako liečiť, takže musíte vynaložiť maximálne úsilie, aby ste zabránili rozvoju patológie. Správna výživa a vzdanie sa zlých návykov výrazne znižujú riziko vzniku ochorenia. Malo by sa pamätať na to, že komplikácie GERD môžu byť veľmi vážne. Ide o obštrukčnú bronchitídu, bronchiálnu astmu a dokonca aj onkologické lézie pažeráka. Nemali by ste riskovať svoje zdravie kvôli pochybným pôžitkom. Koniec koncov, život je len jeden a GERD sa preň môže stať skutočne nebezpečným.




