Antibiotiká podľa tabuľky spektra účinku. Najlepšie antibiotiká
Ďakujem
Stránka poskytuje referenčné informácie len na informačné účely. Diagnóza a liečba chorôb sa musí vykonávať pod dohľadom špecialistu. Všetky lieky majú kontraindikácie. Vyžaduje sa konzultácia s odborníkom!
Antibiotiká sú skupinou prírodných alebo polosyntetických organických látok, ktoré dokážu ničiť mikróby alebo potláčať ich rozmnožovanie. V súčasnosti je známych veľa rôznych typov antibiotík, ktoré majú rôzne vlastnosti. Znalosť týchto vlastností je základom správnej antibiotickej liečby. Jednotlivé vlastnosti a účinky antibiotika závisia najmä od jeho chemickej štruktúry. V tomto článku si povieme o najznámejších skupinách antibiotík, ukážeme si mechanizmus ich účinku, spektrum účinku a možnosti použitia pri liečbe rôznych infekcií.Antibiotické skupiny
Antibiotiká sú látky prírodného alebo polosyntetického pôvodu. Antibiotiká sa získavajú extrakciou z kolónií húb, baktérií, rastlinných alebo živočíšnych tkanív. V niektorých prípadoch je pôvodná molekula podrobená dodatočným chemickým úpravám s cieľom zlepšiť určité vlastnosti antibiotika (polosyntetické antibiotiká).
V súčasnosti existuje obrovské množstvo rôznych antibiotík. Pravda, len málo z nich sa používa v medicíne, iné sa pre zvýšenú toxicitu nedajú použiť na liečbu infekčných chorôb u ľudí. Extrémna rôznorodosť antibiotík viedla k vytvoreniu klasifikácie a rozdelenia antibiotík do skupín. Zároveň sa v rámci skupiny zhromažďujú antibiotiká s podobnou chemickou štruktúrou (odvodené z rovnakej molekuly suroviny) a účinkom.
Nižšie sa pozrieme na hlavné skupiny v súčasnosti známych antibiotík:
Beta-laktámové antibiotiká
Skupina beta-laktámových antibiotík zahŕňa dve veľké podskupiny známych antibiotík: penicilíny a cefalosporíny, ktoré majú podobnú chemickú štruktúru.
Penicilínová skupina
Penicilíny sa získavajú z kolónií plesne Penicillium, odtiaľ názov tejto skupiny antibiotík. Hlavný účinok penicilínov je spojený s ich schopnosťou inhibovať tvorbu bunkovej steny baktérií a tým potláčať ich rast a rozmnožovanie. V období aktívneho rozmnožovania sú mnohé druhy baktérií veľmi citlivé na penicilín a preto je účinok penicilínov baktericídny.Dôležitou a užitočnou vlastnosťou penicilínov je ich schopnosť prenikať do buniek nášho tela. Táto vlastnosť penicilínov umožňuje liečiť infekčné ochorenia, ktorých pôvodca je „ukrytý“ vo vnútri buniek nášho tela (napríklad kvapavka). Antibiotiká zo skupiny penicilínov majú zvýšenú selektivitu, a preto prakticky neovplyvňujú organizmus liečenej osoby.
Medzi nevýhody penicilínov patrí ich rýchle vylúčenie z tela a rozvoj rezistencie baktérií na túto triedu antibiotík.
Biosyntetické penicilíny sa získavajú priamo z kolónií plesní. Najznámejšie biosyntetické penicilíny sú benzylpenicilín a fenoxymetylpenicilín. Tieto antibiotiká sa používajú na liečbu tonzilitídy, šarlachu, zápalu pľúc, infekcií rán, kvapavky a syfilisu.
Polosyntetické penicilíny sa získavajú na báze biosyntetických penicilínov pridaním rôznych chemických skupín. V súčasnosti existuje veľké množstvo polosyntetických penicilínov: amoxicilín, ampicilín, karbenicilín, azlocilín.
Významnou výhodou niektorých antibiotík zo skupiny semisyntetických penicilínov je ich aktivita proti baktériám rezistentným na penicilín (baktérie, ktoré ničia biosyntetické penicilíny). Vďaka tomu majú polosyntetické penicilíny širšie spektrum účinku, a preto sa môžu použiť pri liečbe širokej škály bakteriálnych infekcií.
Hlavné nežiaduce reakcie spojené s užívaním penicilínov sú alergického charakteru a niekedy sú dôvodom odmietnutia užívania týchto liekov.
Skupina cefalosporínov
Cefalosporíny tiež patria do skupiny beta-laktámových antibiotík a majú podobnú štruktúru ako penicilíny. Z tohto dôvodu sú niektoré vedľajšie účinky týchto dvoch skupín antibiotík rovnaké (alergia).Cefalosporíny sú vysoko aktívne proti širokému spektru rôznych mikróbov, a preto sa používajú pri liečbe mnohých infekčných ochorení. Významnou výhodou antibiotík zo skupiny cefalosporínov je ich aktivita proti mikróbom rezistentným na penicilín (penicilín-rezistentné baktérie).
Existuje niekoľko generácií cefalosporínov:
Cefalosporíny prvej generácie(Cefalothin, Cephalexin, Cefazolin) pôsobia proti veľkému množstvu baktérií a používajú sa na liečbu rôznych infekcií dýchacích ciest, močového systému a na prevenciu pooperačných komplikácií. Antibiotiká tejto skupiny sú zvyčajne dobre tolerované a nespôsobujú závažné nežiaduce reakcie.
cefalosporíny II generácie(Cefomandol, Cefuroxím) majú vysokú aktivitu proti baktériám obývajúcim gastrointestinálny trakt, a preto sa môžu použiť na liečbu rôznych črevných infekcií. Tieto antibiotiká sa tiež používajú na liečbu infekcií dýchacích ciest a žlčových ciest. Hlavné nežiaduce reakcie sú spojené s alergiami a poruchami gastrointestinálneho traktu.
cefalosporíny III generácie(Cefoperazón, Cefotaxim, Ceftriaxone) nové lieky s vysokou aktivitou proti širokému spektru baktérií. Výhodou týchto liekov je ich aktivita proti baktériám necitlivým na pôsobenie iných cefalosporínov alebo penicilínov a schopnosť zotrvať v organizme dlhší čas. Tieto antibiotiká sa používajú na liečbu závažných infekcií, ktoré nemožno liečiť inými antibiotikami. Vedľajšie účinky tejto skupiny antibiotík sú spojené s narušením črevnej mikroflóry alebo výskytom alergických reakcií.
Antibiotiká zo skupiny makrolidov
Makrolidy sú skupinou antibiotík so zložitou cyklickou štruktúrou. Najznámejšími predstaviteľmi antibiotík zo skupiny makrolidov sú Erytromycín, Azitromycín, Roxitromycín.Účinok makrolidových antibiotík na baktérie je bakteriostatický – antibiotiká blokujú bakteriálne štruktúry, ktoré syntetizujú proteíny, v dôsledku čoho mikróby strácajú schopnosť množiť sa a rásť.
Makrolidy sú aktívne proti mnohým baktériám, ale najpozoruhodnejšou vlastnosťou makrolidov je snáď ich schopnosť prenikať do buniek nášho tela a ničiť mikróby, ktoré nemajú bunkovú stenu. Medzi tieto mikróby patria chlamýdie a rickettsie – pôvodcovia atypického zápalu pľúc, urogenitálnych chlamýdií a iných ochorení, ktoré sa nedajú liečiť inými antibiotikami.
Ďalšou dôležitou vlastnosťou makrolidov je ich relatívna bezpečnosť a možnosť dlhodobej liečby, hoci moderné liečebné programy využívajúce makrolidy poskytujú ultrakrátke kúry v trvaní troch dní.
Antibiotiká zo skupiny tetracyklínov
Najznámejšie antibiotiká zo skupiny tetracyklínov sú Tetracyklín, Doxycyklín, Oxytetracyklín, Metacyklín. Účinok antibiotík zo skupiny tetracyklínov je bakteriostatický. Rovnako ako makrolidy, aj tetracyklíny sú schopné blokovať syntézu proteínov v bakteriálnych bunkách, avšak na rozdiel od makrolidov majú tetracyklíny menšiu selektivitu, a preto môžu vo veľkých dávkach alebo pri dlhodobej liečbe inhibovať syntézu proteínov v bunkách ľudského tela. Zároveň zostávajú tetracyklíny nepostrádateľnými „pomocníkmi“ pri liečbe mnohých infekcií. Hlavnými oblasťami použitia antibiotík zo skupiny tetracyklínov sú liečba infekcií dýchacích ciest a močových ciest, liečba ťažkých infekcií ako antrax, tularémia, brucelóza atď.Napriek relatívnej bezpečnosti môžu pri dlhodobom užívaní tetracyklíny spôsobiť závažné vedľajšie účinky: hepatitídu, poškodenie kostry a zubov (tetracyklíny sú kontraindikované u detí do 14 rokov), malformácie (kontraindikované užívanie v tehotenstve), alergie.
Široko používané sú masti obsahujúce tetracyklín. Používa sa na lokálnu liečbu bakteriálnych infekcií kože a slizníc.
Antibiotiká zo skupiny aminoglykozidov
Aminoglykozidy sú skupinou antibiotík, do ktorej patria lieky ako naprAntimikrobiálne lieky patria do najbežnejšej skupiny liekov u dospelých aj detí. Je to spôsobené výraznou prevalenciou infekčných ochorení, rozmanitosťou ich klinických prejavov a odlišnou povahou citlivosti na antibakteriálne lieky.
Rýchla proliferácia mikroorganizmov spôsobuje selekciu ich liekovej rezistencie na antibakteriálne lieky. Iracionálna liečba infekcií tento proces umocňuje, čo vedie k vytvoreniu rezistencie mikroorganizmov na najbežnejšie triedy antibiotík a antibakteriálnych látok.
Všetko moderné antimikrobiálne látky rozdelené na chemoterapeutické, antiseptické a dezinfekčné.
Veľký skupina chemoterapeutických antimikrobiálnych látok zahŕňa antibiotiká a syntetické antibakteriálne lieky.
Antibiotiká a syntetické antibakteriálne lieky – sú to látky, ktoré selektívne inhibujú životnú aktivitu mikroorganizmov – baktérií. Selektívnym pôsobením týchto liečiv rozumieme aktivitu len proti určitým rodom a typom mikroorganizmov pri zachovaní normálneho fungovania ľudských buniek.
Teraz k antibiotiká zahŕňajú všetky prírodné a polosyntetické prípravky vyrobené z látok mikrobiálneho, rastlinného a živočíšneho pôvodu. Podľa toho existujú antibiotiká, ktoré sú odpadovými produktmi plesňových húb (penicilíny, cefalosporíny), žiarivých húb (streptomycín, tetracyklín, chloramfenikol), baktérií (gramicidín), rastlín (umkalor, bioparox, novoimanín) a iných.
Polosyntetické antibiotiká – ide o produkty modifikácie prírodných molekúl (amoxicilín, cefazolín a pod.).
Syntetické antibakteriálne lieky v súčasnosti zaujímajú významné miesto v klinickej medicíne. Táto skupina zahŕňa nasledujúce triedy antibakteriálnych liečiv: chinolóny (fluorochinolóny), nitromidazoly, nitrofurány, sulfónamidy a kotrimoxazol, nitroxolín, dioxidín.
Na základe ich chemickej štruktúry sa rozlišujú nasledujúce triedy antibakteriálnych látok:
1. Beta-laktámové antibiotiká:
- penicilíny, vrátane tých, ktoré sú chránené inhibítormi;
- cefalosporíny;
- karbapenémy;
- monobaktámy;
- inhibítory beta-laktamázy (používajú sa iba v kombinácii s beta-laktámami).
2. Makrolidy (vrátane azalidov).
3.Tetracyklíny.
4. Aminoglykozidy.
5.Chinolóny/fluorochinolóny.
6.Glykopeptidy.
7. Linkozamidy.
8. Amfenikoly.
9. Nitroimidazoly.
10.Nitrofurány.
11. Sulfónamidy a kotrimoxazol.
12. Lieky iných skupín, odlišných chemickou štruktúrou (rifamycín, spektinomycín, fosfomycín, kyselina fusidová, dioxidín, nitroxolín).
13. Skupina liekov proti tuberkulóze.
14. Antifungálne lieky.
Podľa mechanizmu účinku sú antibakteriálne látky rozdelené do 4 hlavných skupín:
1. Inhibítory syntézy bunkovej steny mikroorganizmov:
- penicilíny;
- cefalosporíny;
- glykopeptidy;
- fosfomycín;
- karbapenémy;
- bacitracín.
2. Lieky, ktoré ničia molekulárnu organizáciu a funkciu cytoplazmatických membrán:
- polymykozíny;
- niektoré antifungálne látky.
3. Antibiotiká, ktoré inhibujú syntézu bielkovín:
- aminoglykozidy;
- makrolidy;
- tetracyklíny;
- skupina chloramfenikolu (chloramfenikol);
- linkosamidy (linkozamíny).
4. Lieky, ktoré narúšajú syntézu nukleových kyselín:
- ansamakrolidy (rifamycíny);
- fluorochinolóny;
- sulfa lieky, trimetoprim, nitromidazoly.
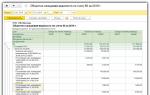
V závislosti od interakcie antibiotika s mikroorganizmom sa rozlišujú baktericídne a bakteriostatické antibiotiká. Pozri tabuľku 1.

Ako je možné vidieť v tabuľke, antibiotiká, ktoré narúšajú syntézu a funkciu mikrobiálnej steny, pôsobia prevažne baktericídne, pričom úplne ničia pôvodcu ochorenia. To je veľmi dôležité pri liečbe závažných infekcií, najmä u detí s oslabeným imunitným systémom.
Po dohode bakteriostatické antibakteriálne látky inhibuje sa iba distribúcia mikroorganizmov a u detí s oslabenou imunitou sa po vysadení lieku z tejto skupiny môže obnoviť proliferácia mikroorganizmov, čo povedie k relapsu a chronickosti procesu. Pre praktického lekára je tiež dôležité poznať spektrum antimikrobiálneho účinku antibiotika, pretože výber lieku (často empirický) sa robí s prihliadnutím naň.
Podľa spektra účinku sa rozlišujú tieto skupiny antibiotík:
- Lieky, ktoré pôsobia prevažne na grampozitívne a gramnegatívne koky (stafylokoky, streptokoky, meningokoky, gonokoky), niektoré grampozitívne mikroorganizmy (korynobaktérie, klostrídie). Medzi tieto lieky patria: benzylpenicilín, bicilíny, fenoxymetylpenicilín, penicilíny rezistentné voči penicilináze (oxacilín a jeho analógy), cefalosporíny 1. generácie, makrolidy, vankomycín, linkomycín.
- Širokospektrálne antibiotiká účinné proti grampozitívnym a gramnegatívnym bacilom: chloramfenikol, tetracyklín, aminoglykozidy, širokospektrálne semisyntetické penicilíny 3. triedy (ampicilín, amoxicilín, amoxicilín/klavulanát), cefalosporíny 2. generácie.
- Antibiotiká s prevládajúcou aktivitou proti gramnegatívnym bacilom: polymyxíny, cefalosporíny 3. generácie.
- Antituberkulózne antibiotiká: izoniazid, metazid, kyselina para-aminosalicylová (PAS), pyrazínamid, rifabutín, rifampicín, streptomycín, ftivazid, cykloserín, etambutol, etionamid.
- Antifungálne antibiotiká: nystatín, levorín, griseofulvín, amfotercín B, itrakonazol, ketokonazol, klotrimazol, mikonazol, flukonazol, flucytozín.
Vyššie uvedené klasifikácia antibakteriálnych látok pomôcť lekárovi pri výbere antibiotika a iných antibakteriálnych látok v každom konkrétnom prípade infekcie. V tomto prípade je potrebné vziať do úvahy farmakodynamiku a farmakokinetiku lieku, ako aj individuálne charakteristiky chorého dieťaťa (vek, chorobné stavy, imunitný stav, sprievodná patológia atď.).
Pojem infekčné choroby sa vzťahuje na reakciu tela na prítomnosť patogénnych mikroorganizmov alebo ich inváziu do orgánov a tkanív, ktorá sa prejavuje zápalovou odpoveďou. Na liečbu sa používajú antimikrobiálne lieky, ktoré selektívne pôsobia na tieto mikróby s cieľom ich eradikácie.
Mikroorganizmy vedúce k infekčným a zápalovým ochoreniam v ľudskom tele sa delia na:
- baktérie (pravé baktérie, rickettsia a chlamydia, mykoplazma);
- huby;
- vírusy;
- prvoky.
Preto sa antimikrobiálne látky delia na:
- antibakteriálne;
- antivírusové;
- protiplesňové;
- antiprotozoálne.
Je dôležité si uvedomiť, že jedna droga môže mať niekoľko typov aktivity.
Napríklad Nitroxoline®, Rev. s výrazným antibakteriálnym a miernym protiplesňovým účinkom – nazývaný antibiotikum. Rozdiel medzi takýmto liekom a „čistým“ antimykotikom je v tom, že Nitroxoline ® má obmedzenú aktivitu proti niektorým druhom Candida, ale má výrazný účinok proti baktériám, na ktoré antimykotikum neúčinkuje vôbec.
V 50. rokoch dvadsiateho storočia dostali Fleming, Chain a Florey Nobelovu cenu za medicínu a fyziológiu za objav penicilínu. Táto udalosť sa stala skutočnou revolúciou vo farmakológii, úplne zmenila základné prístupy k liečbe infekcií a výrazne zvýšila šance pacienta na úplné a rýchle uzdravenie.
S príchodom antibakteriálnych liekov sa mnohé choroby, ktoré spôsobili epidémie, ktoré predtým zdevastovali celé krajiny (mor, týfus, cholera), zmenili z „rozsudku smrti“ na „chorobu, ktorá sa dá účinne liečiť“ a dnes už prakticky neexistujú.
Antibiotiká sú látky biologického alebo umelého pôvodu, ktoré môžu selektívne inhibovať životnú aktivitu mikroorganizmov.
To znamená, že charakteristickým znakom ich pôsobenia je, že ovplyvňujú iba prokaryotickú bunku bez poškodenia buniek tela. Je to spôsobené tým, že v ľudských tkanivách neexistuje cieľový receptor pre ich pôsobenie.
Antibakteriálne látky sa predpisujú pri infekčných a zápalových ochoreniach spôsobených bakteriálnou etiológiou patogénu alebo pri závažných vírusových infekciách, aby sa potlačila sekundárna flóra.
Pri výbere adekvátnej antimikrobiálnej liečby je potrebné vziať do úvahy nielen základné ochorenie a citlivosť patogénnych mikroorganizmov, ale aj vek pacienta, tehotenstvo, individuálnu intoleranciu zložiek lieku, sprievodné patológie a užívanie liekov, ktoré nie sú v kombinácii s odporúčanými liekmi.
Je tiež dôležité pamätať na to, že ak sa do 72 hodín nedostaví klinický účinok liečby, liek sa zmení, pričom sa berie do úvahy možná skrížená rezistencia.
Pri ťažkých infekciách alebo za účelom empirickej terapie nešpecifikovaným patogénom sa odporúča kombinácia rôznych typov antibiotík s prihliadnutím na ich kompatibilitu.
Podľa účinku na patogénne mikroorganizmy sa delia na:
- bakteriostatický - inhibuje životnú aktivitu, rast a reprodukciu baktérií;
- Baktericídne antibiotiká sú látky, ktoré úplne zničia patogén v dôsledku ireverzibilnej väzby na bunkový cieľ.
Takéto delenie je však celkom ľubovoľné, keďže mnohé antib. môže vykazovať rôznu aktivitu v závislosti od predpísaného dávkovania a dĺžky užívania.
Ak pacient nedávno použil antimikrobiálne činidlo, opätovnému použitiu sa treba vyhnúť najmenej šesť mesiacov, aby sa zabránilo vzniku flóry rezistentnej na antibiotiká.
Ako vzniká lieková rezistencia?
Najčastejšie je pozorovaná rezistencia v dôsledku mutácie mikroorganizmu sprevádzaná modifikáciou cieľa vo vnútri buniek, ktorý je ovplyvnený typmi antibiotík.
Účinná látka predpísaného roztoku prenikne do bakteriálnej bunky, ale nemôže sa dotknúť požadovaného cieľa, pretože je porušený princíp väzby „key-lock“. V dôsledku toho nie je aktivovaný mechanizmus na potlačenie aktivity alebo zničenie patologického agens.
Ďalšou účinnou metódou ochrany pred liekmi je syntéza enzýmov baktériami, ktoré ničia hlavné štruktúry antibakteriálneho činidla. Tento typ rezistencie sa najčastejšie vyskytuje voči beta-laktámom v dôsledku produkcie beta-laktamáz flórou.
Oveľa menej časté je zvýšenie rezistencie v dôsledku zníženia permeability bunkovej membrány, to znamená, že liek preniká dovnútra v príliš malých dávkach, aby sa dosiahol klinicky významný účinok.
Pre zamedzenie rozvoja farmakorezistentnej flóry je potrebné brať do úvahy aj minimálnu koncentráciu supresie, ktorá vyjadruje kvantitatívne posúdenie stupňa a spektra účinku, ako aj závislosti od času a koncentrácie. v krvi.
Pri liekoch závislých od dávky (aminoglykozidy, metronidazol) závisí účinnosť účinku od koncentrácie. v krvi a zameranie infekčno-zápalového procesu.
Časovo citlivé lieky vyžadujú opakované podávanie počas dňa, aby sa udržala účinná terapeutická koncentrácia. v tele (všetky beta-laktámy, makrolidy).
Klasifikácia antibiotík podľa mechanizmu účinku
- lieky, ktoré inhibujú syntézu bakteriálnych bunkových stien (penicilínové antibiotiká, všetky generácie cefalosporínov, Vancomycin ®);
- ničenie normálnej organizácie bunky na molekulárnej úrovni a zasahovanie do normálneho fungovania membrány nádrže. bunky (Polymyxin®);
- činidlá, ktoré pomáhajú potláčať syntézu proteínov, inhibujú tvorbu nukleových kyselín a inhibujú syntézu proteínov na ribozomálnej úrovni (prípravky chloramfenikolu, množstvo tetracyklínov, makrolidy, Linkomycin ®, aminoglykozidy);
- inhibovať. ribonukleové kyseliny - polymerázy atď. (Rifampicín ®, chinoly, nitroimidazoly);
- inhibičné procesy syntézy folátov (sulfónamidy, diaminopyridy).
Klasifikácia antibiotík podľa chemickej štruktúry a pôvodu
1. Prírodné - odpadové produkty baktérií, húb, aktinomycét:
- Gramicidíny®;
- polymyxíny;
- Erytromycín®;
- tetracyklín®;
- benzylpenicilíny;
- Cefalosporíny atď.
2. Polosyntetické - deriváty prírodných antibakteriálnych látok:
- oxacillin®;
- ampicilín®;
- Gentamicín®;
- Rifampicín ® atď.
3. Syntetické, tj získané ako výsledok chemickej syntézy:
- Levomycetin®;
- Amikacin® atď.
Klasifikácia antibiotík podľa spektra účinku a účelu použitia
| Pôsobí hlavne na: | Antibakteriálne produkty so širokým spektrom účinku: | Prostriedky proti tuberkulóze | |
| Gram+: | Gram-: | ||
| biosyntetické penicilíny a cefalosporíny 1. generácie; makrolidy; linkosamidy; drogy vankomycín®, Linkomycín®. |
monobaktámy; cyklický polypeptidy; 3. generácie cefalosporíny. |
aminoglykozidy; chloramfenikol; tetracyklín; Polo syntetický rozšírené spektrum penicilínov (Ampicillin®); 2. generácie cefalosporíny. |
streptomycín®; rifampicín®; Florimycín®. |
Moderná klasifikácia antibiotík podľa skupín: tabuľka
| Hlavná skupina | Podtriedy |
| Beta-laktámy | |
| 1. Penicilíny | Prírodné; Antistafylokokové; antipseudomonas; S rozšíreným spektrom účinku; Chránené inhibítorom; Kombinované. |
| 2. Cefalosporíny | 4. generácia; Anti-MRSA cefem. |
| 3. Karbapenémy | — |
| 4. Monobaktámy | — |
| Aminoglykozidy | Tri generácie. |
| Makrolidy | Štrnásťčlenný; Pätnásťčlenné (azoly); Šestnásť členov. |
| Sulfónamidy | Krátke herectvo; Stredné trvanie účinku; Dlhé pôsobenie; Extra dlhá výdrž; Miestne. |
| chinolóny | Nefluoridované (1. generácia); Po druhé; Respiračné (3.); Po štvrté. |
| Antituberculosis | Hlavný rad; Rezervná skupina. |
| tetracyklíny | Prírodné; Polo syntetický. |
Bez podtried:
- linkosamidy (linkomycín®, klindamycín®);
- nitrofurány;
- hydroxychinolíny;
- Chloramfenikol (túto skupinu antibiotík predstavuje Levomycetin ®);
- streptogramíny;
- rifamycíny (Rimactan®);
- Spektinomycín (Trobitsin®);
- nitroimidazoly;
- Antifoláty;
- cyklické peptidy;
- Glykopeptidy (vankomycín® a teikoplanín®);
- ketolidy;
- dioxidín;
- fosfomycín (Monural®);
- fusidane;
- mupirocín (Bactoban®);
- oxazolidinóny;
- evernomycíny;
- Glycyklíny.
Skupiny antibiotík a liekov v tabuľke
penicilíny
Rovnako ako všetky beta-laktámové lieky, penicilíny majú baktericídny účinok. Ovplyvňujú konečnú fázu syntézy biopolymérov, ktoré tvoria bunkovú stenu. V dôsledku blokovania syntézy peptidoglykánov v dôsledku ich účinku na enzýmy viažuce penicilín spôsobujú smrť patologickej mikrobiálnej bunky.
Nízka úroveň toxicity pre ľudí je spôsobená absenciou cieľových buniek pre antibakteriálne činidlá.
Mechanizmy bakteriálnej rezistencie na tieto liečivá boli prekonané vytvorením chránených látok posilnených kyselinou klavulanovou, sulbaktámom atď. Tieto látky potláčajú činnosť nádrže. enzýmy a chránia liek pred zničením.
Prírodný benzylpenicilín Benzylpenicilín Na a K soli.
| Skupina | Na základe účinnej látky sa liek delí na: | Tituly |
| Fenoxymetylpenicilín | metylpenicilín® | |
| Pri dlhšom pôsobení. | ||
| Benzylpenicilín prokaín |
Benzylpenicilínová novokaínová soľ ®. | |
| Benzylpenicilín / Benzylpenicilín prokaín / Benzatín benzylpenicilín | Bennicilín-3®. Bicilín-3® | |
| Benzylpenicilín prokaín/benzatín benzylpenicilín |
Bennicilín-5®. Bicilín-5® | |
| Antistafylokokové | Oxacillina® | Oxacillin AKOS®, sodná soľ Oxacillinu®. |
| Penicilináza odolná | Cloxapcillin®, Alucloxacillin®. | |
| Rozšírené spektrum | Ampicilín® | Ampicilín® |
| Amoxicilín® | Flemoxin solutab®, Ospamox®, Amoxicilín®. | |
| S antipseudomonádovou aktivitou | karbenicilín® | Karbenicilín ® disodná soľ, Carfecillin ®, Carindacillin ®. |
| Uriedopenicilíny | ||
| Piperacilín® | Picillin®, Pipracil® | |
| Azlocillina® | Azlocillin® sodná soľ, Securopen®, Mezlocillin®. | |
| Chránené inhibítorom | Amoxicilín/klavulanát® | Co-amoxiclav ®, Augmentin ®, Amoxiclav ®, Ranklav ®, Enhancin ®, Panclave ®. |
| Amoxicilín sulbaktám® | Trifamox IBL®. | |
| Amlicilín/sulbaktám® | Sulacilín ® , Unazin ® , Ampisid ® . | |
| Piperacilín/tazobaktám® | Tazocin® | |
| Tikarcilín/klavulanát® | Timentin® | |
| Kombinácia penicilínu | Ampicilín/oxacilín® | Ampioks®. |
Cefalosporíny
Pre nízku toxicitu, dobrú znášanlivosť, možnosť použitia tehotnými ženami, ako aj široké spektrum účinku sú cefalosporíny najčastejšie používanými antibakteriálnymi látkami v terapeutickej praxi.
Mechanizmus účinku na mikrobiálnu bunku je podobný penicilínom, ale je odolnejší voči účinkom lieku. enzýmy.
Rev. cefalosporíny majú vysokú biologickú dostupnosť a dobrú absorpciu akýmkoľvek spôsobom podávania (parenterálne, perorálne). Sú dobre distribuované vo vnútorných orgánoch (s výnimkou prostaty), krvi a tkanivách.
Iba Ceftriaxone ® a Cefoperazone ® sú schopné vytvárať klinicky účinné koncentrácie v žlči.
V tretej generácii je zaznamenaná vysoká úroveň priepustnosti cez hematoencefalickú bariéru a účinnosť pri zápaloch mozgových blán.
Jediný cefalosporín chránený sulbaktámom je Cefoperazón/sulbaktám ® . Má rozšírené spektrum účinkov na flóru vďaka vysokej odolnosti voči vplyvu beta-laktamáz.
V tabuľke sú uvedené skupiny antibiotík a názvy hlavných liekov.
| generácií | Príprava: | názov |
| 1 | Cefazolinam | Kefzol®. |
| Cephalexin®* | Cephalexin-AKOS®. | |
| Cefadroxil®* | Durocef®. | |
| 2 | Cefuroxím® | Zinacef®, Cephurus®. |
| Cefoxitín® | mefoxín®. | |
| Cefotetan® | Cefotetan®. | |
| Cefaclor ® * | Ceclor®, Vercef®. | |
| Cefuroxím-axetil ® * | Zinnat®. | |
| 3 | cefotaxím® | Cefotaxim®. |
| Ceftriaxón® | Rofecin®. | |
| Cefoperazón® | Medocef®. | |
| ceftazidím® | Fortum®, ceftazidím®. | |
| Cefoperazón/sulbaktám® | Sulperazon ® , Sulzoncef ® , Bakperazon ® . | |
| Cefditoren ® * | Spectracef®. | |
| Cefixime ® * | Suprax®, Sorceph®. | |
| Cefpodoxim®* | Proxetil®. | |
| Ceftibuten ® * | Tsedex®. | |
| 4 | Cefepim® | Maximim®. |
| Cefpiroma® | Katen®. | |
| 5 | ceftobiprol® | Zeftera®. |
| Ceftarolín® | Zinforo®. |
* Majú formu orálneho uvoľňovania.
karbapenémy
Sú to rezervné lieky a používajú sa na liečbu závažných nozokomiálnych infekcií.
Vysoko odolný voči beta-laktamázam, účinný pri liečbe flóry rezistentnej voči liekom. V prípade život ohrozujúcich infekčných procesov sú prvoradým prostriedkom empirického režimu.
Učitelia sa rozlišujú:
- Doripenema® (Doriprex®);
- Imipenema® (Tienam®);
- Meropenem® (Meronem®);
- Ertapeném® (Invanz®).
Monobaktámy
- Aztreonam®.
Rev. má obmedzený rozsah aplikácií a je predpísaný na odstránenie zápalových a infekčných procesov spojených s grambaktériami. Účinné pri liečbe infekcií. procesy močových ciest, zápalové ochorenia panvových orgánov, kože, septické stavy.
Aminoglykozidy
Baktericídny účinok na mikróby závisí od úrovne koncentrácie činidla v biologických tekutinách a je spôsobený tým, že aminoglykozidy narúšajú procesy syntézy proteínov na bakteriálnych ribozómoch. Majú pomerne vysokú úroveň toxicity a veľa vedľajších účinkov, zriedkavo však spôsobujú alergické reakcie. Prakticky neúčinné pri perorálnom podaní kvôli zlej absorpcii v gastrointestinálnom trakte.
V porovnaní s beta-laktámami je rýchlosť penetrácie cez tkanivové bariéry oveľa horšia. Nemajú terapeuticky významné koncentrácie v kostiach, cerebrospinálnom moku a bronchiálnom sekréte.
| generácií | Príprava: | Vyjednávať. názov |
| 1 | Kanamycín® | Kanamycín-AKOS®. kanamycín monosulfát®. Kanamycín sulfát® |
| Neomycín® | Neomycín sulfát® | |
| Streptomycín® | Streptomycín sulfát®. Komplex streptomycín-chlorid vápenatý® | |
| 2 | Gentamicín® | Gentamicín®. Gentamicín-AKOS®. Gentamicín-K® |
| Netilmicín® | Netromycín® | |
| Tobramycín® | Tobrex®. Brulamycín®. Nebtsin®. Tobramycín® | |
| 3 | Amikacín® | Amikacín®. Amikin®. Selemicín®. Hemacin® |
Makrolidy
Poskytujú inhibíciu procesu rastu a reprodukcie patogénnej flóry v dôsledku potlačenia syntézy proteínov na bunkových ribozómoch. bakteriálne steny. So zvyšujúcim sa dávkovaním môžu mať baktericídny účinok.
Existujú aj kombinovaní učitelia:
- Pilobact ® je komplexné riešenie na liečbu Helicobacter pylori. Obsahuje klaritromycín ® , omeprazol ® a tinidazol ® .
- Zinerit ® je prípravok na vonkajšie použitie na liečbu akné. Účinnými látkami sú erytromycín a octan zinočnatý.
Sulfónamidy
Inhibujú rast a reprodukciu patogénnych mikroorganizmov vďaka svojej štruktúrnej podobnosti s kyselinou para-aminobenzoovou, ktorá sa podieľa na živote baktérií.
Majú vysokú mieru odolnosti voči ich pôsobeniu u mnohých zástupcov Gram-, Gram+. Používajú sa ako súčasť komplexnej liečby reumatoidnej artritídy, zachovávajú si dobrú antimalarickú aktivitu a sú účinné proti toxoplazme.
Klasifikácia:
Na lokálne použitie sa používa sulfatiazol strieborný (Dermazin ®).
chinolóny
V dôsledku inhibície DNA hydráz majú baktericídny účinok a sú činidlá závislé od koncentrácie.
- Prvá generácia zahŕňa nefluórované chinolóny (kyseliny nalidixová, oxolínová a pipemidová);
- Druhý pok. reprezentované Gram-liekami (Ciprofloxacin®, Levofloxacín®, atď.);
- Tretím sú takzvané dýchacie prostriedky. (Levo- a Sparfloxacín®);
Štvrtý - Rev. s antianaeróbnou aktivitou (Moxifloxacín ®).
tetracyklíny
Tetracyklín ®, ktorého názov bol zaradený do samostatnej skupiny antibakteriálnych látok, bol prvýkrát získaný chemicky v roku 1952.
Účinné látky zo skupiny: metacyklín ®, minocyklín ®, tetracyklín ®, doxycyklín ®, oxytetracyklín ®.
Na našej stránke sa môžete zoznámiť s väčšinou skupín antibiotík, kompletnými zoznamami v nich zahrnutých liekov, klasifikáciami, históriou a ďalšími dôležitými informáciami. Na tento účel bola v hornom menu stránky vytvorená sekcia „“.
Širokospektrálne antibiotiká sú vhodné na liečbu infekčných ochorení rôznych orgánov tráviaceho traktu, dýchacieho a urogenitálneho systému. Líšia sa tým, že predpisovanie týchto liekov je vhodné ešte pred presnou identifikáciou patogénnej baktérie. Vedci sa neustále snažia rozširovať zoznam týchto antibiotík. Je to vďaka nim, že mnohé choroby môžu byť porazené v skorých štádiách klinických prejavov.
Antibiotiká novej generácie rozširujú svoj „široký“ účinok na množstvo patogénov naraz, či už ide o grampozitívne, gramnegatívne, anaeróbne alebo atypické baktérie. Existuje však zoznam situácií, pre ktoré sú tieto skupiny najvhodnejšie:
- Predoperačná profylaxia antibiotikami (intravenózne podanie lieku 30-40 minút pred začiatkom operácie).
- Liečba infekcie, kým sa nezistí jej špecifický patogén.
- Liečba infekcie rezistentnej na určitú skupinu antibakteriálnych látok.
- Prítomnosť „superinfekcie“ alebo „koinfekcie“ (zničenie niekoľkých mikróbov súčasne prítomných v tele).
V takýchto prípadoch je vhodnejšie zvážiť názvy antibiotík, ktoré sa majú predpisovať ako súčasť veľkých skupín.
penicilíny
Ide o bežné a lacné antibiotiká, väčšina z nich je dostupná v tabletách a suspenziách, takže sú ľahko použiteľné v ambulantnej praxi (kliniky, konzultačné strediská).
Indikované na infekciu grampozitívnymi, gramnegatívnymi (gonokokmi, meningokokmi, E. coli, Haemophilus influenzae, Helicobacter pylori, salmonela) mikróbmi. Lieky neovplyvňujú Proteus, mykoplazma, rickettsia. Majú baktericídny účinok (úplná deštrukcia buniek).
| Droga | Obchodné meno | |
| Amoxicilín | Amoxicilín | pilulky: 40-70 |
| Flemoxin Solutab | pilulky: 0,5 g každý dvakrát denne, priebeh podávania 2 týždne. 400-530 | |
| Kapsuly: podobný režim a trvanie podávania. 80-115 | ||
| Prášok na suspenziu: Nasypte prášok z vrecka do pohára teplej čistej vody a premiešajte. 45-90 | ||
| Amoxicilín + kyselina klavulanová | Amoxiclav | pilulky: 1 tableta (250+125 mg) trikrát denne alebo 1 tableta (500+125 mg) dvakrát denne; užívajte s jedlom, priebeh liečby 2 týždne. 225-385 |
| Prášok na suspenziu: Na výpočet dávky lieku použite priložené tabuľky. 130-280 | ||
| Flemoklav Solutab | pilulky: 1 tableta (500+125 mg) trikrát denne alebo 1 tableta (875+125 mg) dvakrát denne; nežuť, užívať na začiatku jedla, absolvovať kurz 2 týždne. 300-450 | |
| Augmentin | Prášok na suspenziu: Do fľaše s práškom pridajte 60 ml čistej vody izbovej teploty, počkajte 5 minút, pridajte objem vody po značku na fľaši, premiešajte. 150-450 | |
| pilulky: 1 tableta (250+125 mg) trikrát denne, priebeh podávania 2 týždne. 250 - 380 rubľov. | ||
| Ampicilín | Ampicilín | pilulky: 0,25-0,5 g. každých 6 hodín 30-60 minút pred jedlom. 10-60 |
| Prášok na suspenziu: 1,0-3,0 g. za deň v 4 dávkach; Na prípravu zmesi pridajte do fľaše 62 ml vody, dávkujte zmes pomocou priloženej odmerky, zapite teplou vodou. 20-65 | ||
| Prášková látka: 0,25-0,5 g. každých 4-6 hodín intravenózne/intramuskulárne. 15-145 |
Respiračné fluorochinolóny
 Tieto silné antibiotiká sa tiež nazývajú fluorochinolóny 2. generácie. Na rozdiel od ranej 1. generácie (lieky - lomefloxacín, norfloxacín, ofloxacín, ciprofloxacín) pôsobia proti najkomplexnejšiemu spektru mikróbov tieto liečivá:
Tieto silné antibiotiká sa tiež nazývajú fluorochinolóny 2. generácie. Na rozdiel od ranej 1. generácie (lieky - lomefloxacín, norfloxacín, ofloxacín, ciprofloxacín) pôsobia proti najkomplexnejšiemu spektru mikróbov tieto liečivá:
- gram-pozitívne;
- atypické (mycobacterium tuberculosis, mykoplazma, chlamýdie);
- anaeróbne.
Látky sa aktívne používajú v druhom štádiu liečby pneumónie, keď sú penicilínové antibiotiká neúčinné. Baktericídny účinok.
| zástupcovia | Spôsob aplikácie | |
| Levofloxacín |
Floracid 300-800 |
pilulky: 0,5 g. dvakrát denne, bez žuvania. |
|
460-1000 |
pilulky: 0,25 g. (2 tablety) dvakrát denne alebo 0,5 g. (1 tableta) 1x denne s vodou, priebeh 14 dní. | |
| Moxifloxacín |
Moflaxia 320-350 |
pilulky: |
|
220-380 |
pilulky: 0,4 g x 1 krát denne, bez žuvania, kurz 14 dní. | |
| Gatifloxacín |
Gatispan 230-250 |
pilulky: 0,4 g x 1 krát denne, bez žuvania, kurz 10 dní. |
| Sparfloxacín |
200-250 |
pilulky: 0,1 až 0,4 g. za deň (v závislosti od typu a závažnosti infekcie). |
karbapenémy
 Moderné „rezervné“ antibiotiká, ktoré sa používajú iba vtedy, ak nemajú účinok iných rovnako silných antimikrobiálnych liekov. Rozsah účinku karbapenémov zahŕňa grampozitívne a gramnegatívne baktérie, Pseudomonas aeruginosa.
Moderné „rezervné“ antibiotiká, ktoré sa používajú iba vtedy, ak nemajú účinok iných rovnako silných antimikrobiálnych liekov. Rozsah účinku karbapenémov zahŕňa grampozitívne a gramnegatívne baktérie, Pseudomonas aeruginosa.
Členovia tejto skupiny vykazujú rezistenciu voči MRSA (meticilín-rezistentný Staphylococcus aureus). Meropenem je jedným z najlepších širokospektrálnych antibiotík v boji proti meningokokovej infekcii. Účinok je baktericídny.
| zástupcovia | Obchodný názov, cena (RUB) | Spôsob aplikácie |
| Imipeném + cilastatín |
4500-4800 |
2,0 g denne, podávané v 4 injekciách intravenózne/intramuskulárne. |
|
Tsilapeném 340-380 |
Prášok na injekčný roztok: 1,0-2,0 g. denne, podáva sa intravenózne v 3-4 infúziách. Na prípravu roztoku pridajte do fľaše 100 ml izotonického chloridu sodného a pretrepte do hladka. | |
|
Tiepenem 330-400 |
Prášok na injekčný roztok: 1,0-2,0 g. denne, podáva sa intravenózne v 3-4 infúziách. Na prípravu roztoku je potrebné do fľaše pridať izotonický chlorid sodný v pomere 100 ml chloridu sodného na 0,5 g. liek, pretrepte až do úplnej homogénnosti. | |
|
Tsilaspen 340-360 |
Prášok na injekčný roztok: Spôsob prípravy roztoku a jeho použitie je podobný vyššie uvedenému. | |
| Meropenem |
6000-11000 |
Prášok na injekčný roztok:
Liek sa podáva intravenózne pomaly (do 5 minút; roztok sa pripraví pridaním 5 ml sterilnej vody na 250 mg liečiva) alebo intravenózne pokvapkaním (do 15-30 minút; roztok sa pripraví pridaním 50-200 ml izotonický chlorid sodný). |
|
Meropenem 300-350 |
Prášok na injekčný roztok:
|
|
| Ertapeném |
2300-2500 |
Lyofilizát na injekčný roztok: 1,0 g každý denne, podávané v 1 injekcii intravenózne/intramuskulárne. |
| doripeném |
Doriprex 8000-21000 |
Prášok na injekčný roztok: 0,5 g každý intravenózne každých 8 hodín. Na prípravu roztoku sa prášok musí rozpustiť v 10 ml izotonického roztoku chloridu sodného, výsledná zmes sa pridá do vrecka so 100 ml izotonického roztoku chloridu sodného alebo 5 % roztoku glukózy. |
Aminoglykozidy
Spektrum účinnosti lieku zahŕňa: 
- Stafylokoky.
- Gramnegatívne mikróby.
- Patogény špecifických infekcií - mor, brucelóza, tularémia.
- Pseudomonas aeruginosa.
- Acinetobacter.
- Mycobacterium tuberculosis.
Zároveň pre 1. generáciu je hlavnou indikáciou tuberkulózna infekcia, pre 2. a 3. generáciu – Pseudomonas aeruginosa. Majú baktericídny účinok.
1. generácia:
| zástupcovia | Obchodný názov, cena (RUB) | Spôsob aplikácie |
| kanamycín |
kanamycín 12-650 |
Prášok na injekčný roztok: 1,0-1,5 g. na 2-3 injekcie intravenózne (jednorazová dávka (0,5 g) sa rozpustí v 200 ml 5% roztoku dextrózy). |
|
Kanamycín sulfát 605-750 |
Prášková látka:
Na tuberkulózu - 1,0 g. x 1 krát za deň. Pri iných infekciách - 0,5 g. každých 8-12 hodín. |
|
| streptomycín |
Streptomycín sulfát 20-500 |
Prášková látka:
|
|
streptomycín 8-430 |
Prášok na injekčný roztok: 0,5 – 1,0 g každý. x 2-krát denne intramuskulárne. Na prípravu roztoku použite sterilnú vodu/fyziologický roztok/0,25% novokaín. Výpočet: na 1,0 g. lieky - 4 ml rozpúšťadla. | |
| Neomycín |
Neomycín 360-385 |
Vonkajší aerosól: na postihnuté oblasti pokožky dobre pretrepte a umiestnite balón na vzdialenosť 15-20 cm, aplikujte na 3 sekundy; Aplikáciu opakujte 1-3 krát denne. |
2. generácia:
| zástupcovia | Obchodné meno | Spôsob aplikácie, cena (rub.) |
| Gentamicín | Gentamicín sulfát | Prášková látka:
Podávajte liek intramuskulárne/intravenózne. 40-250 |
| Gentamicín | Injekcia: 0,003-0,005 g. na 1 kg hmotnosti pre 2-4 injekcie, podané intravenózne/intramuskulárne. 45-120 | |
| Očné kvapky: 1 – 2 kvapky každé 1 – 4 hodiny, zatiahnutím dolného viečka. 160-200 | ||
| Masť: na postihnuté oblasti pokožky, 3-4 aplikácie denne. 90-150 | ||
| Tobramycín | Tobrex | Očné kvapky: 1-2 kvapky, sťahovanie spodného viečka, každé 4 hodiny; pri závažných očných infekciách - 2 kvapky každú hodinu. 170-220 |
| Bramitob | Roztok na inhaláciu: 1 ampulka lieku (0,3 g) každých 12 hodín, podávaná inhalačne pomocou rozprašovača, priebeh 28 dní. 19000-33000 | |
| Tobriss | Očné kvapky: 1 kvapka stiahnutím spodného viečka 2-krát denne (ráno a večer); pri ťažkých očných infekciách - 1 kvapka 4-krát denne. 140-200 |
3. generácia:
| zástupcovia | Obchodný názov, cena (RUB) | Spôsob aplikácie |
| netilmicín |
Nettatsin 420-500 |
Očné kvapky: 1-2 kvapky, sťahovanie dolného viečka, 3x denne. |
|
Vero-Netilmicín 160-200 |
Injekcia: 4-6 mg na 1 kg telesnej hmotnosti denne intravenózne/intramuskulárne; pri závažných infekciách možno dennú dávku zvýšiť na 7,5 mg na 1 kg. | |
| amikacín |
amikacín 50-1600 |
Infúzny roztok: 0,01-0,015 g. na 1 kg telesnej hmotnosti denne pre 2-3 injekcie, podávané intramuskulárne/intravenózne (prúd, kvapkanie). |
|
Amikacín sulfát 50-150 |
Prášková látka: 0,005 gr. na 1 kg hmotnosti každých 8 hodín alebo 0,0075 g. na 1 kg telesnej hmotnosti každých 12 hodín, podávané intramuskulárne/intravenózne. | |
| Spectinomycín |
300-450 |
Prášok na prípravu suspenzie: 2,0 g (5 ml)/4,0 g. (10 ml) hlboko intramuskulárne do hornej vonkajšej časti zadku. Na prípravu suspenzie musíte do injekčnej liekovky pridať 3,2 ml sterilnej vody. Suspenzia na jednorazové použitie, skladovanie je zakázané. |
| Framycetin |
340-380 |
Nosný sprej: 1 injekcia do každého nosového priechodu x 4-6 krát denne, priebeh nie viac ako 10 dní. |
4. generácia:
Glykopeptidy
Sú tiež s istotou označované ako širokospektrálne antibiotiká novej generácie. Ich baktericídny účinok zahŕňa: 
- Gram-pozitívne baktérie, vrátane MRSA a MRSE (meticilín-rezistentný Staphylococcus epidermidis).
- Enterokoky.
- Anaeróby, vrátane Clostridium difficile, pôvodcu pseudomembranóznej kolitídy.
Vankomycín vyniká ako jedno z posledných antibiotík, ktoré sa najčastejšie predpisujú v nemocniciach. Účinok liekov je baktericídny, iba na enterokoky a streptokoky - bakteriostatický („inhibícia“ bakteriálnej aktivity).
| zástupcovia | Obchodný názov, cena (RUB) | Spôsob aplikácie |
| vankomycín |
600-700 |
2,0 g za deň prísne intravenózne (0,5 g každých 6 hodín alebo 1,0 g každých 12 hodín). |
|
vankomycín 180-360 |
Prášok na infúzny roztok: 0,5 g každý každých 6 hodín alebo 1,0 g. každých 12 hodín. | |
| teikoplanín |
teikoplanín 400-450 |
Lyofilizát na infúzny roztok: 0,4 g každý každých 12 hodín intravenózne/intramuskulárne. |
| Telavantzin |
8000-10000 |
Lyofilizát na infúzny roztok: 10 mg na 1 kg telesnej hmotnosti každých 24 hodín, podávaných intravenózne (najmenej hodinu). |
Makrolidy
Mierne toxické lieky, ktoré majú baktericídny účinok na: 
- grampozitívne baktérie (streptokoky, stafylokoky, mykobaktérie);
- gramnegatívne bacily (enterobacteriaceae, Helicobacter pylori, Haemophilus influenzae);
- vnútrobunkové mikroorganizmy (moraxella, legionella, mykoplazma, chlamýdie).
14-členný:
| zástupcovia | Obchodné meno | Spôsob aplikácie, cena (rub.) |
| Klaritromycín | Klacid | Tabletky : 0,5 g každý. dvakrát denne, užívané 2 týždne. 510-800 |
| Granule na prípravu suspenzie : na prípravu zmesi nalejte teplú vodu po značku na fľaši, premiešajte, užívajte 2 krát denne. 355-450 | ||
| Infúzny roztok : 0,5 g každý. dvakrát denne. 650-700 | ||
| Fromilid | Tabletky : 0,5 g dvakrát denne počas 2 týždňov. 290-680 | |
| klaritrozín | Tabletky : 0,25 g každý. dvakrát denne, užívané 2 týždne. 100-150 | |
| Roxitromycín | RoxyHEXAL | Tabletky : 0,15 gr. dvakrát denne alebo 0,3 g. v jednej dávke, priebeh liečby 10 dní. 110-170 |
| Esparoxy | Tabletky : 0,15 gr. dvakrát denne 15 minút pred jedlom alebo 0,3 g. raz, priebeh podávania je 10 dní. 330-350 | |
| Rulid | Tabletky : 0,15 gr. dvakrát denne, priebeh liečby je 10 dní. 1000-1400 | |
| oleandomycín | Oleandomycín fosfát | Látka-prášok . V súčasnosti sa prakticky nepoužíva. 170-200 |
| Erytromycín | Erytromycín | Tabletky : 0,2-0,4 g každý. štyrikrát denne pred alebo po jedle, zapiť vodou, priebeh podávania je 7-10 dní. 70-90 |
| Lyofilizát na prípravu infúzneho roztoku : 0,2 g, zriedený rozpúšťadlom, 3-krát denne. Maximálny priebeh liečby je 2 týždne. 550-590 | ||
| Očná masť : umiestnite za spodné viečko trikrát denne, priebeh užívania je 14 dní. 70-140 | ||
| Vonkajšia masť : naneste malú vrstvu na postihnuté miesta pokožky 2-3 krát denne. 80-100 |
15-členný:
| zástupcovia | Obchodné meno | Spôsob aplikácie, cena (rub.) |
| azitromycín | Sumamed | Kapsuly : 0,5 g každý. x 1 krát denne pred jedlom alebo 2 hodiny po jedle. 450-550 |
| Prášok na perorálnu suspenziu : do fľaše pridajte 11 ml vody, pretrepte, užívajte 1x denne pred jedlom alebo po jedle. 220-570 | ||
| Tabletky : 0,5 g každý. x 1 krát denne pred jedlom alebo po jedle. 250-580 | ||
| Azitral | Kapsuly : 0,25-0,5 g každý. x 1 krát denne pred jedlom alebo po jedle. 280-340 | |
| Azitrox | Kapsuly : 0,25-0,5 g každý. x 1 krát za deň. 280-330 | |
| Prášok na perorálnu suspenziu : do fľaše pridajte 9,5 ml vody, pretrepte, perorálne 2-krát denne. 130-370 |
16-členný:
| zástupcovia | Obchodné meno | Spôsob aplikácie, cena (rub.) |
| Midecamycin | Macropen | Tabletky : 0,4 g každý. trikrát denne, priebeh podávania počas 2 týždňov. 250-340 |
| josamycín | Vilprafen | Tabletky : 0,5 g každý. dvakrát denne, bez žuvania, s vodou. 530-620 |
| Vilprafen solutab | Tabletky : 0,5 g každý. x dvakrát denne, bez žuvania alebo rozpustené v 20 ml vody. 650-750 | |
| Spiramycín | Spiramycín-vero | Tabletky : 2-3 tablety (3 milióny IU) pre 2-3 dávky denne. 220-1750 |
| Rovamycin | Tabletky : 2-3 tablety (3 milióny IU) alebo 5-6 tabliet (6-9 miliónov IU) pre 2-3 dávky denne. 1010-1700 |
Cefalosporíny
 Široké spektrum vplyvu zahŕňa zástupcov 3. a 5. generácie cefalosporínov. Deštruktívny baktericídny účinok bol pozorovaný proti gramnegatívnym (enterobacteriaceae, hemophilus influenzae, gono- a meningokok, Klebsiella, moraxella, protea), anaeróbnym (peptokoky, peptostreptokoky, bakteroidy, klostrídie) a grampozitívnym mikróbom.
Široké spektrum vplyvu zahŕňa zástupcov 3. a 5. generácie cefalosporínov. Deštruktívny baktericídny účinok bol pozorovaný proti gramnegatívnym (enterobacteriaceae, hemophilus influenzae, gono- a meningokok, Klebsiella, moraxella, protea), anaeróbnym (peptokoky, peptostreptokoky, bakteroidy, klostrídie) a grampozitívnym mikróbom.
3. generácia:
Parenterálne:
| zástupcovia | Obchodné meno | Spôsob aplikácie, cena (rub.) |
| cefotaxím | Claforan | : 0,5-2,0 g. x 1 krát denne intramuskulárne alebo intravenózne pomaly. 120-150 |
| Cefosin | Prášok na injekčný roztok : 1,0 g každý. každých 8-12 hodín intramuskulárne, intravenózne pomaly/kvapkať. 50-75 | |
| ceftazidím | Fortum | Prášok na injekčný roztok : 1,0-6,0 g. x 1 krát denne pre 2-3 intravenózne/intramuskulárne infúzie. 450-530 |
| ceftidín | Prášok na injekčný roztok : 1,0-6,0 g. x 1-krát denne intravenózne/intramuskulárne. 155-200 | |
| Ceftriaxón | Ceftriaxón | Prášok na injekčný roztok : 1,0-2,0 g. x 1 krát denne intramuskulárne/intravenózne. 30-900 |
| Azaran | Prášok na injekčný roztok : 1,0 g rozpustite v 3,5 ml 1% roztoku hydrochloridu lidokaínu, intramuskulárne injekcie 1 krát denne. 2350-2600 | |
| Cefoperazón | Cefobid | Prášok na injekčný roztok : 2,0-4,0 g. za deň pre 2 intramuskulárne injekcie. 250-300 |
| Tsefpar | Prášok na injekčný roztok : 2,0-4,0 g. každých 12 hodín intravenózne/intramuskulárne. 35-105 |
Ústne:
5. generácia (parenterálna):
Antibiotiká pre deti
Predpisovanie širokospektrálnych antibiotík pre deti je možné, nie však vo všetkých prípadoch. Všetky dávky pre deti rôzneho veku sa zvyčajne počítajú na 1 kg telesnej hmotnosti a neprekračujú dávky pre dospelých. Aby ste pochopili, ktorý konkrétny liek patrí do zoznamu detských antibiotík so širokým pokrytím patogénnych mikroorganizmov, musíte si pozorne preštudovať priložené pokyny. Nesmieme zabúdať, že každé antibiotikum má svoje vlastné charakteristiky súvisiace s vekom.
Širokospektrálne antibiotiká sú nepostrádateľné lieky pre nemocnice akejkoľvek úrovne a profilu lekárskych služieb. Jednoduché použitie a vysoká pravdepodobnosť priaznivého účinku ich robí neoceniteľnými pri liečbe širokého spektra infekcií. Ak chcete zachovať citlivosť mikróbov na tieto lieky, nezačnite ich užívať sami bez konzultácie s lekárom a dodržiavajte správny dávkovací režim.
Antibiotické tablety sú látky, ktoré inhibujú rast mikroorganizmov a v dôsledku toho ich zabíjajú. Používa sa na liečbu infekčných patológií. Môže byť 100% prírodný alebo polosyntetický. Takže, aké lieky sú antibiotiká?
Predpis univerzálnych antibiotík
Predpísanie opísaných liekov je opodstatnené v nasledujúcich prípadoch:
- Terapia sa vyberá na základe klinických príznakov, t.j. bez identifikácie patogénu. To je dôležité pre aktívne ochorenia, napríklad meningitídu - človek môže zomrieť za pár hodín, takže nie je čas na zložité opatrenia.
- Infekcia nemá jeden, ale viacero zdrojov.
- Mikroorganizmus, ktorý spôsobuje ochorenie, je odolný voči úzkospektrálnym antibiotikám.
- Po operácii sa vykonáva súbor preventívnych opatrení.
Klasifikácia univerzálnych antibiotík
Lieky, o ktorých uvažujeme, možno rozdeliť do niekoľkých skupín (s názvami):
- penicilíny – ampicilín, amoxicilín, tikarcilín;
- tetracyklíny - medzi ne patrí liek s rovnakým názvom;
- fluorochinolóny – Ciprofloxacín, Levofloxacín, Moxifloxacín; gatifloxacín;
- aminoglykozidy – streptomycín;
- amfenikoly – Levomycetin;
- karbapenémy - Imipeném, Meropenem, Ertapeném.

Toto je hlavný zoznam.
penicilíny
S objavom benzylpenicilínu vedci dospeli k záveru, že mikroorganizmy môžu byť zabité. Napriek tomu, že, ako sa hovorí, „pod mostom už pretieklo veľa vody“, toto sovietske antibiotikum nebolo zľavnené. Boli však vytvorené ďalšie penicilíny:
- tie, ktoré pri prechode cez acidobázické prostredie gastrointestinálneho traktu strácajú svoje kvality;
- také, ktoré pri prechode acidobázickým prostredím tráviaceho traktu nestrácajú svoje kvality.
Ampicilín a amoxicilín
Osobitná pozornosť by sa mala venovať antibiotikám, ako sú ampicilín a amoxicilín. Z hľadiska pôsobenia sa od seba prakticky nelíšia. Dokáže sa vyrovnať s:
- grampozitívne infekcie, najmä stafylokoky, streptokoky, enterokoky, listérie;
- gramnegatívne infekcie, najmä Escherichia coli a Haemophilus influenzae, salmonela, shigella, patogény čierneho kašľa a kvapavky.
Ale ich farmakologické vlastnosti sú odlišné.
Ampicilín sa vyznačuje:
- biologická dostupnosť - nie viac ako polovica;
- doba vylučovania z tela je niekoľko hodín.
Denná dávka sa pohybuje od 1000 do 2000 mg. Ampicilín sa na rozdiel od amoxicilínu môže podávať parenterálne. V tomto prípade sa injekcie môžu podávať intramuskulárne aj intravenózne.
Amoxicilín sa zase vyznačuje:
- biologická dostupnosť - od 75 do 90%; nezávisí od príjmu potravy;
- Polčas rozpadu je niekoľko dní.
Denná dávka sa pohybuje od 500 do 1000 mg. Dĺžka liečby je päť až desať dní.
Parenterálne penicilíny
Parenterálne penicilíny majú oproti Ampicilínu a Amoxicilínu jednu dôležitú výhodu – schopnosť vyrovnať sa s Pseudomonas aeruginosa. Vedie k tvorbe hnisavých rán a abscesov a je tiež príčinou cystitídy a enteritídy - infekcií močového mechúra a čriev.
Zoznam najbežnejších parenterálnych penicilínov zahŕňa Tikarcilín, Karbenicilín, Piperacilín.

Prvý je predpísaný pre peritonitídu, sepsu, septikémiu. Účinné pri liečbe gynekologických, respiračných a kožných infekcií. Predpísané pacientom, ktorých imunitný systém je v neuspokojivom stave.
Druhá je predpísaná v prítomnosti mikroorganizmov v brušnej dutine genitourinárneho systému a kostného tkaniva. Podáva sa intramuskulárne a v zložitých prípadoch intravenózne cez kvapkadlo
Tretí je predpísaný pre hnis v brušnej dutine, genitourinárnom systéme, kostnom tkanive, kĺboch a koži.
Vylepšené penicilíny
Ampicilín a amoxicilín sa v prítomnosti beta-laktamáz stávajú zbytočnými. Ale veľké mysle ľudstva našli východisko z tejto situácie - syntetizovali vylepšené penicilíny. Okrem hlavnej účinnej látky obsahujú inhibítory beta-laktamázy, sú to:
- Amoxicilín s pridanou kyselinou klavulanovou. Generiká – Amoxiclav, Flemoklav, Augmentin. Predáva sa v injekciách a v perorálnej forme.
- Amoxicilín s prídavkom sulbaktámu. V lekárňach sa nazýva Trifamox. Predáva sa v tabletách a v perorálnej forme.
- Ampicilín s prídavkom sulbaktámu. V lekárňach sa nazýva Ampisid. Predáva sa vstrekovaním. Používa sa v nemocniciach pri chorobách, ktoré bežný človek ťažko rozpozná.
- Tikarcilín s pridanou kyselinou klavulanovou. V lekárňach sa nazýva Timentin. Predáva sa vo forme na orálne podanie.
- Piperacilín s tazobaktámom pridaný. V lekárňach sa nazýva Tacillin. Podáva sa infúznym kvapkaním.
tetracyklíny
Tetracyklíny nie sú citlivé na beta-laktamázy. A v tomto sú o stupienok vyššie ako penicilíny. Tetracyklíny ničia:
- grampozitívne mikroorganizmy, najmä stafylokoky, streptokoky, listérie, klostrídie, aktinomycéty;
- gramnegatívne mikroorganizmy, najmä Escherichia coli a Hemophilus influenzae, salmonela, shigella, patogény čierneho kašľa, kvapavky a syfilisu.
Ich zvláštnosťou je, že prechádzajú cez bunkovú membránu, čo im umožňuje zabíjať chlamýdie, mykoplazmy a ureaplazmy. Nemajú však prístup k Pseudomonas aeruginosa a Proteus.
Bežne sa vyskytuje tetracyklín. Na zozname je aj doxycyklín.
tetracyklín
Medzi najúčinnejšie antibiotiká patrí nepochybne tetracyklín. Ale má slabiny. V prvom rade nedostatočná aktivita s vysokou pravdepodobnosťou zmien črevnej mikroflóry. Z tohto dôvodu by ste si mali vybrať tetracyklín nie vo forme tabliet, ale vo forme masti.
doxycyklín
Doxycyklín je v porovnaní s tetracyklínom dosť aktívny s nízkou pravdepodobnosťou zmien črevnej mikroflóry.
Fluorochinolóny
Prvé fluorochinolóny, ako napríklad Ciprofloxacín, Ofloxacín, Norfloxacín, nebolo možné nazvať univerzálnymi antibiotikami. Dokázali si poradiť len s gramnegatívnymi baktériami.

Moderné fluorochinolóny, Levofloxacín, Moxifloxacín, Gatifloxacín, sú univerzálne antibiotiká.
Nevýhodou fluorochinolónov je, že interferujú so syntézou peptidoglykánu, akéhosi stavebného materiálu šliach. V dôsledku toho nie sú povolené osobám mladším ako 18 rokov.
Levofloxacín
Levofloxacín sa predpisuje na prítomnosť mikroorganizmov v dýchacom trakte, bronchitídu a pneumóniu, infekcie orgánov ORL, zápaly stredného ucha a sínusitídy, infekcie kože, ako aj na ochorenia tráviaceho traktu a močových ciest.
Dĺžka liečby je sedem, niekedy desať dní. Dávka - 500 mg naraz.
V lekárňach sa predáva ako Tavanik. Generiká sú Levolet, Glevo, Flexil.
Moxifloxacín
Moxifloxacín sa predpisuje na prítomnosť mikroorganizmov v dýchacom trakte, orgánoch ORL, koži a tiež ako profylaxiu po operácii.
Trvanie liečby je sedem až desať dní. Dávka - 400 mg naraz.
V lekárňach sa predáva ako Avelox. Existuje málo generík. Hlavná účinná látka je obsiahnutá vo Vigamoxe - očných kvapkách.
Gatifloxacín
Gatifloxacín je predpísaný na prítomnosť mikroorganizmov v dýchacom trakte, orgánoch ENT, urogenitálnom trakte, ako aj pri závažných ochoreniach očí.
Dávka - 200 alebo 400 mg raz.
V lekárňach sa predáva ako Tabris, Gaflox, Gatispan.
Aminoglykozidy
Významným predstaviteľom aminoglykozidov je streptomycín, liek, o ktorom každý človek aspoň raz v živote počul. Je nevyhnutný pri liečbe tuberkulózy.

Aminoglykozidy sú schopné vyrovnať sa s väčšinou grampozitívnych a gramnegatívnych baktérií.
streptomycín
Je to efektívne. S jeho pomocou môžete vyliečiť nielen tuberkulózu, ale aj choroby, ako je mor, brucelóza a tularémia. Pokiaľ ide o tuberkulózu, pri použití streptomycínu nie je dôležitá lokalizácia. Predáva sa v injekciách.
Gentamicín
Postupne sa stáva minulosťou, keďže je veľmi, veľmi kontroverzná. Faktom je, že došlo k poškodeniu sluchu, až k úplnej hluchote, s čím lekári vôbec nepočítali. V tomto prípade je toxický účinok nezvratný, t.j. Keď ho prestanete užívať, nič sa nevráti.
amikacín
Amikacín sa predpisuje na peritonitídu, meningitídu, endokarditídu a zápal pľúc. Predáva sa v ampulkách.
amfenikoly
Táto skupina zahŕňa Levomycetin. Predpisuje sa na týfus a paratýfus, týfus, úplavicu, brucelózu, čierny kašeľ a črevné infekcie. Predáva sa vo forme injekcií a mastí.
karbapenémy
Karbapenémy sú určené na liečbu závažných infekcií. Sú schopné vyrovnať sa s mnohými baktériami, vrátane tých, ktoré sú odolné voči všetkým vyššie uvedeným antibiotikám.
Karbapeném je:
- meropeném;
- ertapeném;
- Imipeném.
Karbapenémy sa podávajú pomocou špeciálneho dávkovača.

Teraz poznáte názvy antibiotík, ktoré lieky sú antibiotické tablety a ktoré nie. Napriek tomu by ste sa v žiadnom prípade nemali liečiť sami, ale vyhľadajte pomoc odborníka. Pamätajte, že nesprávne užívanie týchto liekov môže vážne poškodiť vaše zdravie. Byť zdravý!