Herzblock: vollständig und teilweise, verschiedene Lokalisationen – Ursachen, Anzeichen, Behandlung.
Herzblock: vollständig und teilweise, verschiedene Lokalisierungen– Ursachen, Anzeichen, Behandlung
Störungen im Impulsdurchgang zwischen dem Sinusknoten und dem Beginn der Verzweigung des His-Bündels, die als Herzblock bezeichnet werden, führen zu einer Störung des Herzrhythmus und einer verminderten Blutversorgung des Gehirns.
Als partiell gilt ein Herzblock, bei dem der Durchgang des Erregungsimpulses verlangsamt wird. Wenn die Impulsübertragung vollständig aufhört, entsteht ein vollständiger Herzblock.
Bei einer teilweisen Blockade fühlen sich die meisten Patienten recht gesund und führen ein leichtes Unwohlsein auf Müdigkeit nach einem anstrengenden Arbeitstag, Stress etc. zurück, da sie keine nennenswerten Störungen der Herztätigkeit verspüren. In vielen Fällen wird es bei der nächsten Vorsorgeuntersuchung oder bei der Suche nach ärztlicher Hilfe nicht erkannt. Gleichzeitig löst das Wort „Blockade“ bei vielen Panik aus. Was ist das nun für eine Krankheit und welche Gefahr stellt sie für den Menschen dar? Versuchen wir es zu erklären.
Was ist ein Herzblock?
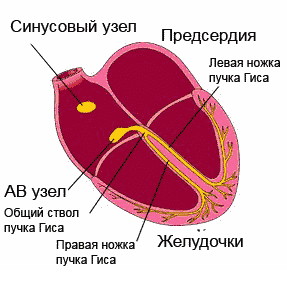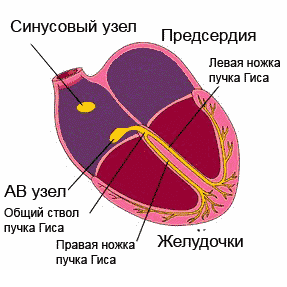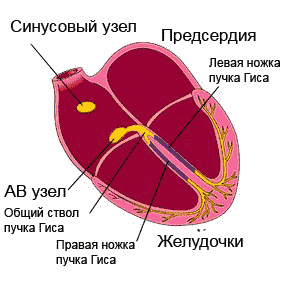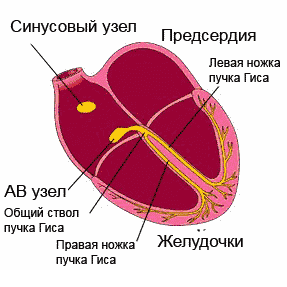
Beginnen wir mit der Tatsache, dass die normale Funktion des Herzens durch elektrische Impulse erleichtert wird, die im Sinusknoten erzeugt werden. Von dort aus werden sie über die Vorhöfe verteilt, deren Kontraktionen zur Weiterleitung des Impulses über den atrioventrikulären Knoten zum atrioventrikulären His-Bündel beitragen. Von dort aus wird es über kleinere Zweige in Gebiete verteilt. Mit einer Abnahme der Automatizität des Sinusknotens der Durchgang des Impulses verlangsamt sich, das Intervall verlängert sich zwischen atrioventrikulären Kontraktionen.
Manchmal wandert der Impuls überhaupt nicht durch das Reizleitungssystem. In diesem Fall kommt es zu keiner Kontraktion der Vorhöfe oder Ventrikel. Es entsteht eine lange Pause (atrial), die als Wenckebach-Periode bezeichnet wird. Wenn es auftritt, wird die Leitfähigkeit dank des ektopischen Rhythmus, der als „Rettungsrhythmus“ bezeichnet wird, wieder wiederhergestellt. Und das nächste atrioventrikuläre Intervall hat bereits stattgefunden normale Länge. Symptome eines unvollständigen (partiellen) Herzblocks fehlen fast vollständig, da die Blutversorgung des Gehirns dadurch nicht gestört wird. Am häufigsten Ein teilweiser Herzblock geht mit leichtem Schwindel und leichtem Unwohlsein einher.
Ein vollständiger Herzblock ist durch das Auftreten einer Bradysystole gekennzeichnet – ein starker Rückgang der Anzahl ventrikulärer Kontraktionen (bis zu 30–40), während die Anzahl atrieller Kontraktionen normal bleibt. Dies führt fast immer zu erheblichen Kreislaufproblemen. Die Patienten klagen über Atemnot, Schwindel und ihre Sicht wird plötzlich dunkel.
Manchmal ist ein Abfall der Herzaktivität (ein starker Rückgang der ventrikulären Kontraktionen auf 15 pro Minute) die Ursache. In diesem Fall entwickeln sich epileptiforme Krämpfe und die Person verliert für mehrere Minuten das Bewusstsein. Bevor es dazu kommt, beginnt er sich schwach zu fühlen, ein starkes Hitzegefühl entsteht in seinem Kopf, dann wird er plötzlich blass und verliert das Bewusstsein. Dieser Zustand wird als sofortige Blockade bezeichnet. Es entsteht, wenn eine Verletzung des Sinusrhythmus in eine ventrikuläre Automatik übergeht. Wiederholte MAS-Anfälle führen häufig zum Tod.
Video: Herzblock im EKG
Das Video zeigt eine intermittierende (abwechselnde) Blockade des rechten oder linken Schenkels
Herzblockaden – kurz zu den Arten
Je nachdem, wo die auftretenden Hindernisse lokalisiert sind, die zu einer Störung der Impulsdurchgängigkeit führen, wird unterschieden die folgenden Typen Blockaden
Sinusblockade
Normalerweise ruft man an übermäßige Stimulation des Vagusnervs oder organische Schädigung des Sinusknotens. Es ist im Bereich zwischen den Vorhöfen und dem Sinusknoten charakterisiert und geht mit einem vollständigen Verlust der Funktionsfähigkeit einher Pulsschlag, was durch Auskultation (Hören) aufgedeckt wird. Die Art des Schadens ist unregelmäßig.

Sinusblockaden entwickeln sich auch unter dem Einfluss von Kalium- und Chinidin-Medikamenten, die zur Behandlung von Herzerkrankungen verschrieben werden. Es kommt auch bei Menschen in ausgezeichnetem Gesundheitszustand vor, die sich darauf einlassen verschiedene Arten Sport, zum Zeitpunkt zunehmender körperlicher Aktivität.
Eine teilweise (unvollständige) Blockade, verbunden mit einer Abnahme der Aktivität des Sinusknotens, ist asymptomatisch. Für diese Art der Blockade ist keine Behandlung erforderlich. Bei starken Schmerzen durch erhöhte Erregbarkeit des Vagusnervs erfolgt eine Therapie mit subkutan verabreichtem Atropin; der Einsatz von Sympathomimetika kann erfolgen.
Intraatrieller Block
Wenn es auftritt die Durchgängigkeit der Erregung innerhalb der Vorhöfe ist gestört.
Atrioventrikulärer Block
Die Ursache ist Pathologie des Durchgangs des Impulses, der die Ventrikel gleichzeitig durch alle drei Zweige des His-Bündels erregt. Sie werden nach Graden eingeteilt, die den Schweregrad der Erkrankung bestimmen.

1. Grad
Ein Herzblock ersten Grades tritt auf, wenn der Durchgang des elektrischen Impulses durch die atrioventrikuläre Region verzögert ist. Es wird nur durch ein EKG erkannt. Bei normaler Herzaktivität beträgt die Dauer des Impulsdurchgangsintervalls von den Vorhöfen zu den Ventrikeln (P – Q) 0,18 s. Wenn sich eine Blockade 1. Grades entwickelt, erhöht sich das Impulsleitungsintervall (P – Q) auf 0,3 s und mehr.
2. Grad
Ein Block 2. Grades ist durch eine weitere Zunahme von Erregungsleitungsstörungen im Atrioventrikularknoten gekennzeichnet. Es gibt drei Arten dieser Störung (Mobitz).

3. Grad
Mit dem 3. Grad der Blockade kommt die Impulsübertragung im Atrioventrikularknoten vollständig zum Erliegen. Und sie beginnen sich spontan zusammenzuziehen, unabhängig voneinander. Myokardpathologien, Arzneimittelvergiftungen und andere Faktoren führen zur Entwicklung einer vollständigen Blockade.
Intraventrikulärer Block
Verbunden mit der Bildung einer Pathologie der Bahnen unterhalb des atrioventrikulären Knotens: in einem oder mehreren seiner Beine. Bei dieser Art der Blockade wird der an die Ventrikel gerichtete Erregungsimpuls verzögert oder gar nicht weitergeleitet.

Arten von intraventrikulären Blockaden
Video: Lektion über Herzblockaden
Ätiologie
- Grundsätzlich liegen die Ursachen eines Herzblocks im Fortschreiten von Krankheiten, wie zum Beispiel:
- Myokarditis vom thyreotoxischen, Diphtherie- oder Autoimmuntyp;
- diffuse Bindegewebserkrankungen;
- und Herztumoren;
- Sarkodien und Amyloidose;
- Myxödem;
- Syphilis, die das Herz befällt und durch Myokardschäden verursacht wird;
- Herzinfarkt oder.
- Nicht weniger häufige Ursachen sind Arzneimittelvergiftungen, die durch Überdosierung bestimmter Arzneimittel verursacht werden: Chinidin (gegen Herzrhythmusstörungen), Corinfar, Verapamil, Digitalis und eine Reihe anderer. Besonders gefährlich sind Digitalispräparate bei Herzblockaden jeglicher Art.
- In absoluten Fällen kommt es häufig zu einer unvollständigen Blockade gesunde Menschen. Am häufigsten wird es durch eine Übererregung des Vagusnervs verursacht, die durch verursacht wird erhöhte Belastungen beim Training oder bei körperlicher Arbeit.
- Es gab Fälle einer angeborenen Blockade, die als Folge einer Pathologie der intrauterinen Entwicklung auftritt. In diesem Fall werden bei Neugeborenen Herzfehler usw. diagnostiziert.
- Einige Arten von Blockaden können ebenfalls dazu führen operativer Eingriff, wird zur Beseitigung verschiedener Herzfehler und anderer Anomalien eingesetzt.
Blockaden der intraventrikulären Lokalisation
Am häufigsten ist ein intraventrikulärer Herzblock. Es gibt mehrere Varianten, die danach klassifiziert werden, welcher Zweig des His-Bündels die Pathologie verursacht hat. Der Mechanismus, durch den der Erregungsimpuls von den Vorhöfen auf die Ventrikel übertragen wird, umfasst drei Verzweigungssegmente. Sie werden seine Beine genannt. Zunächst gibt es einen Abzweig zum RV (rechter Ventrikel). Man nennt ihn Bündelzweig (rechts). Als nächstes kommt das linke Segment (Bein), das nach unten gerichtet ist. Als Fortsetzung des Hauptstammes ist er dicker als die anderen. Direkt unterhalb des Segments, das zur Bauchspeicheldrüse abzweigt, teilt sich das linke Segment in einen hinteren und einen vorderen Zweig. Entlang des hinteren Astes wird die Erregung auf das Septum und entlang des vorderen Astes direkt auf den Ventrikel auf der linken Seite übertragen.
Schäden an einem Zweig des His-Bündels tragen zur Bildung eines Einzelbündelblocks bei. Ist die Erregungsleitung in zwei Zweigen gestört, spricht man von einer Zweibündelblockade. Wenn sich die Pathologie in allen drei Beinen entwickelt (vollständige Bündelläsion), bedeutet dies das Auftreten eines vollständigen Dreibündel-Querblocks vom atrioventrikulären (distalen) Typ.

Basierend auf der Lokalisation der Erregungsleitungspathologie erfolgt eine Unterteilung in rechtsventrikuläre und linksventrikuläre Blockaden. Wenn eine Erregungsleitungspathologie entlang des vorderen oder hinteren Teils des linken Segments des His-Bündels auftritt, kommt es zu einer Blockade der linken Herzkammer.
- Die Pathologie der Erregungsleitung des anterosuperioren linken Beins schreitet hauptsächlich mit der Entwicklung von Krankheiten voran, die dazu führen. Dies kann eine Myokarditis, Anomalien des interventrikulären Septums, eine Herzerkrankung der Aorta, ein Herzinfarkt usw. sein. Es liegt eine Verletzung der Durchgängigkeit der Erregung entlang des vorderen Abschnitts der Seitenwand vor. Es ist ungewöhnlich verteilt, beginnend in den unteren Bereichen und allmählich nach oben steigend. Das heißt, zuerst wird das Septum zwischen den Ventrikeln erregt, dann wird der Impuls auf den unteren Abschnitt übertragen Rückwand. Am Ende der Periode erreicht die Erregung entlang der Anastomosen den vorderen Abschnitt der Seitenwand. Das Kardiogramm zeigt, dass das QRS-Intervall um 0,02 s breiter ist als beim normalen Impulsdurchgang. Die R-Welle hat eine größere Höhe und die S-Welle eine größere Tiefe. Gleichzeitig bilden sich abnormale Q-Wellen.
- Wenn die Erregungsübertragung durch das His-Bündel (entlang seines linken Schenkels) vollständig aufhört, kommt es zu einem vollständigen linksventrikulären Block. Aber entlang des Abschnitts auf der rechten Seite verläuft der Impuls in einem normalen Rhythmus. Und erst nachdem eine Erregung im rechten Teil des Septums und RV erfolgt, wird der Impuls an den linken Ventrikel gesendet. Erregungsleitungsstörungen dieser Art werden durch schwere Herzerkrankungen verursacht, die zu Komplikationen in Form verschiedener Defekte des Myokards und des Impulsleitungssystems führen.
- Wenn die linksventrikuläre Blockade unvollständig ist, verlangsamt sich der Durchgang des elektrischen Impulses zur Verzweigung. Es wird transseptal in retrograder Richtung (von links nach rechts) entlang des rechten Zweigs des His-Bündels, ausgehend vom RV, zum LV gebracht.

Die Entwicklung einer Blockade des rechten Ventrikels wird in den meisten Fällen durch Krankheiten verursacht, die zu einer Überlastung des rechten Ventrikels und zur Bildung einer Wandverdickung führen. Eine Vergiftung des Körpers führt häufig zu solchen Anomalien. Medikamente zur Beseitigung von Herzfunktionsstörungen verschrieben (Betablocker, Chinidin usw.). Ein RV-Block entwickelt sich sehr häufig bei Menschen, deren Herz völlig gesund ist. Die Anomalie in der Durchgängigkeit des Impulses liegt in diesem Fall darin, dass zuerst das Septum und das LV erregt werden und erst dann der Impuls auf das RV übertragen wird.
Aus dem oben Gesagten ergibt sich folgende Schlussfolgerung: Die Pathologie des Durchgangs des Erregungsimpulses an einem der Zweige des His-Bündels ist eine teilweise Blockade eines der Ventrikel, auf deren Seite eine pathologische Unterbrechung des Zweigs aufgetreten ist. Die Erregung an den blockierten Ventrikel wird auf abnormale „Bypass“-Weise übertragen: durch das Septum und den Ventrikel, der dem normal funktionierenden Zweig entspricht.
Intraventrikuläre Blockaden können hauptsächlich durch elektrokardiographische Untersuchungen identifiziert werden. Das Kardiogramm zeigt eine Abweichung elektrische Achse V linke Seite in einem Winkel von bis zu 90° mit einem negativen Wert für einen linksventrikulären Block, der durch Erregungsleitungsstörungen im vorderen Segment verursacht wird. Eine Abweichung der elektrischen Achse nach rechts um einen Winkel von bis zu 90° weist bei positivem Wert auf eine Blockade des linken Seitenzahnbereichs hin. Der QRS-Komplex bleibt unverändert. Zur Abklärung der Diagnose werden Messungen über einen Zeitraum von 24 Stunden oder länger durchgeführt.
Video: Lektion zu Bündelzweigblöcken
Warum ist ein Herzblock gefährlich?
Am gefährlichsten ist der vollständige atrioventrikuläre Block., da es schwerwiegende Folgen hat, die sich im Folgenden manifestieren:
- Das Auftreten einer chronischen Herzinsuffizienz, begleitet von Ohnmacht und Kollaps. Mit der Zeit wird es fortschreiten und zu Exazerbationen führen Herz-Kreislauf-Erkrankungen(insbesondere), chronische Nierenerkrankungen usw.
- Vor dem Hintergrund eines langsamen Rhythmus entwickeln sie sich, einschließlich einer ventrikulären Tachykardie.
- Eine häufige Komplikation ist die Hypoxie (Sauerstoffmangel) des Gehirns und MAS-Anfälle. häufiges Vorkommen was bei älteren Menschen die Ursache ist.
- Manchmal führt ein MAS-Anfall zum plötzlichen Tod. Daher ist es wichtig, rechtzeitig Nothilfe zu leisten: bei Bedarf durchführen oder eine Zwangsbeatmung durchführen.
- Bei Herzinfarkten oder Postinfarktzuständen kann es zu einem vollständigen Herzblock kommen.
Diagnose
Wenn einige der ventrikulären Kontraktionen verloren gehen, nimmt ihre Anzahl ab. Dies geschieht sowohl bei vollständiger als auch bei teilweiser Blockade, einschließlich funktioneller Blockade. Um die Art seines Auftretens festzustellen, wird ein sogenannter Atropintest verwendet. Der Patient erhält Atropin. Eine unvollständige Blockade, deren Auftreten nicht mit pathologischen Veränderungen verbunden ist, verschwindet dann buchstäblich nach einer halben Stunde.
Im Elektrokardiogramm sind nur die Wellen verändert, was zeigt, dass der Impuls, der die Kontraktion auslöst, sehr langsam vom Vorhof zum Ventrikel gelangt. Bei einem partiellen Herzblock zweiten Grades zeigt das Kardiogramm, dass der Impuls langsamer vergeht. Die Vorhofkontraktionswelle wird aufgezeichnet, es gibt jedoch keine Welle, die auf eine ventrikuläre Kontraktion hinweist. Eine teilweise Blockade des rechten Beins wird im Kardiogramm durch leichte Veränderungen der Brustableitungen auf der rechten Seite und das Auftreten kleiner Kerben auf der S-Welle aufgezeichnet.
Pathologische Behandlungsmethode
Die Behandlung eines Herzblocks (antrioventrikulär) wird je nach Art und Ursache seines Auftretens verordnet. Bei einem atrioventrikulären Block ersten Grades ist eine ständige klinische Überwachung des Patienten ausreichend. Bei einer Verschlechterung seines Zustandes wird eine medikamentöse Therapie durchgeführt. Wenn sich die Blockade vor dem Hintergrund einer Herzerkrankung (oder akut) entwickelt, wird zunächst die Grunderkrankung beseitigt. Die Behandlungsmethode für Blockaden 2. und 3. Grades wird unter Berücksichtigung des Ortes der Erregungsleitungsstörung ausgewählt.
- Handelt es sich um eine paroxysmale Blockade, erfolgt die Behandlung mit Sympathomimetika (Isadrin) oder der subkutanen Gabe von Atropin.
- Bei einer distalen Blockade führt die medikamentöse Therapie nicht zum gewünschten Effekt. Die einzige Behandlung ist die elektrische Stimulation des Herzens. Wenn die Blockade akut ist und als Folge eines Herzinfarkts auftritt, wird eine vorübergehende Elektrostimulation durchgeführt. Bei anhaltender Blockade sollte die Elektrostimulation kontinuierlich durchgeführt werden.
- Im Falle einer plötzlichen vollständigen Blockade, wenn eine elektrische Stimulation nicht möglich ist, wird dem Patienten eine Tablette unter die Zunge gelegt Isuprel oder Euspirana(oder eine halbe Tablette). Zur intravenösen Verabreichung werden diese Arzneimittel in Glukoselösung (5 %) verdünnt.
- Ein vollständiger Herzblock, der sich vor dem Hintergrund einer Digitalisvergiftung entwickelt, wird durch den Entzug von Glykosiden beseitigt. Wenn die Blockade, deren Rhythmus 40 Schläge pro Minute nicht überschreitet, auch nach Absetzen der intravenösen Glykoside bestehen bleibt Atropin. Zusätzlich werden intramuskuläre Injektionen verabreicht Unitola(bis zu viermal täglich). Bei Bedarf (aus medizinischen Gründen) wird eine vorübergehende Elektrostimulation durchgeführt.
Unter Einfluss Medikamente An Nervus vagus Es kommt häufig vor, dass ein kompletter Herzblock in einen teilweisen übergeht.
bedienen Sie sich
Bei unvollständiger Blockade ist keine spezifische medikamentöse Behandlung erforderlich. Aber Es muss darauf geachtet werden, die Wahrscheinlichkeit eines Fortschreitens zu schwerwiegenderen Formen zu verringern. Und auch die auftretenden Symptome wie Schwindel und Schweregefühl in der Brust sind nicht zu übersehen. Daher wird empfohlen, Ihren Lebensstil und Ihre Ernährung zu überdenken und abzulehnen schlechte Angewohnheiten. Wann immer Unbehagen Durch eine Blockade verursacht, sollten Sie Folgendes tun:
Komplette Herzblockaden
Schauen wir uns an, wie ein vollständiger intraventrikulärer Block, der durch pathologische Veränderungen verursacht wird, im EKG aussieht. Das Ausmaß der Schädigung jedes Zweigs des linken His-Beins wird durch die Abweichung der Isolinie in Richtung negativ oder angezeigt positive Werte. Es befindet sich in neutraler Position (Nullposition), wenn die Erregung in einem normalen Rhythmus an die Ventrikel weitergeleitet wird. Wenn der Durchgang eines Impulses gestört ist, wird eine Verbreiterung aufgezeichnet QRS komplex, das ist in manchen Fällen erreicht mehr als 0,18 s.
Mit einem deutlichen Anstieg der Depolarisation, verursacht durch Leitungsstörungen im His-Bündel, früh. Im Elektrokardiogramm wird dieser Vorgang wie folgt aufgezeichnet:
- Segment ST in den linken Teilen ist die Brust unterhalb der Isolinie verschoben; Zinke T hat die Form eines negativen gleichseitigen Dreiecks.
- Segment ST in den rechten Teilen der Brust - oberhalb der Isolinie, Zahn T mit einem positiven Wert.
Wenn ein Rechtsherzblock auftritt, geschieht Folgendes:
- Es entsteht ein niedriger Zahn S größere Breite;
- Zinke R, im Gegenteil, schmal, aber hoch;
- QRS Der Komplex hat die Form des Buchstabens M.
- Die sekundäre Repolarisation (früh) wird in den Brustableitungen rechts mit einem konvexen Aufwärtssegment dargestellt ST, was eine leichte Abwärtsverschiebung aufweist. In diesem Fall der Zahn T- mit Inversion (auf den Kopf gestellt).
Ein vollständiger atrioventrikulärer Block, der als Folge pathologischer Veränderungen im Myokard oder vor dem Hintergrund einer Überdosierung bestimmter Arten von Arzneimitteln auftritt, kann sich in distaler oder proximaler Form entwickeln.
- Der proximale Blocktyp tritt auf, wenn sich der ventrikuläre Schrittmacher im atrioventrikulären Knoten befindet. Im EKG ist diese Art von Blockade durch einen normalen (nicht erweiterten) Komplex gekennzeichnet QRS Die Häufigkeit ventrikulärer Kontraktionen ist recht hoch (bis zu 50 pro Minute).
- Beim distalen Typ hat der ventrikuläre Schrittmacher eine tiefere idioventrikuläre Position. Es ist das Bündel von Seinem mit all seinen Zweigen. Es wird als automatisches Zentrum dritter Ordnung bezeichnet. Das Elektrokardiogramm zeigt, dass die Anzahl der ventrikulären Kontraktionen reduziert ist und 30 pro Minute nicht überschreitet. Darauf deutet die Verbreiterung des Komplexes hin QRS mehr als 0,12 s und Überlappung mit dem Ventrikel QRS Zahnkomplex R. Es kann eine veränderte Form haben (wenn der automatische Impuls unterhalb des Punktes auftritt, an dem sich das His-Bündel zu verzweigen beginnt). Der Ventrikelkomplex behält seine unveränderte Form, wenn der Ausgangspunkt der Lokalisierung des automatischen Impulses im Bündel selbst liegt.
Beim atrioventrikulären Block kommt es zu einer gleichzeitigen Kontraktion der Ventrikel und Vorhöfe. Dies führt zu einem verstärkten Klang des ersten Tons, der als „Kanone“ bezeichnet wird. Beim Zuhören ist es deutlich zu hören. Die Symptome einer solchen Blockade hängen vom Grad der Durchblutungsstörung und den Ursachen ab, die sie verursachen. Wenn die Häufigkeit der ventrikulären Kontraktionen hoch genug ist (mindestens 36 pro Minute) und keine Begleiterkrankungen vorliegen, verspüren die Patienten keine Beschwerden oder unangenehmen Empfindungen. In einigen Fällen kommt es zu Schwindelgefühlen, wenn die Durchblutung des Gehirns abnimmt und das Bewusstsein in regelmäßigen Abständen verwirrt wird.
Wenn die Dauer des Intervalls zwischen den ventrikulären Kontraktionen zunimmt, kann es zu einem vollständigen teilweisen AV-Block kommen akute Störung Blutzirkulation im Gehirn. Oft geht es mit einer leichten Bewusstlosigkeit und Herzschmerzen einher. In schwereren Fällen kommt es zu MAS-Anfällen, begleitet von Krämpfen, eine kurze Zeit die Person verliert das Bewusstsein. Ein längerer Kammerstillstand kann aufgrund von Kammerflimmern zum sofortigen Tod führen.
Medikamentöse Therapie zur vollständigen Blockade
Die Therapie einer vollständigen Blockade jeglicher Art erfolgt auf der Grundlage der Ätiologie und Pathogenese.
ZU radikale Wege bezieht sich auf die Implantation. Hinweise für den Einsatz sind:
- niedrige ventrikuläre Frequenz;
- verlängerte Asystoliedauer (mehr als 3 s);
- Auftreten von MAS-Angriffen;
- vollständige Blockade, kompliziert durch anhaltende Herzinsuffizienz, Angina pectoris und andere Erkrankungen des Herz-Kreislauf-Systems.
Vorhersage
Eine günstige Prognose ist nur bei Teilblockaden gegeben. Die Entwicklung einer vollständigen Blockade dritten Grades führt zu einer vollständigen Behinderung, insbesondere wenn sie durch eine Herzinsuffizienz kompliziert wird oder vor dem Hintergrund eines Myokardinfarkts auftritt. Die Implantation eines Herzschrittmachers ermöglicht günstigere Prognosen. Bei manchen Patienten kann es bei der Anwendung zu einer teilweisen Wiederherstellung der Arbeitsfähigkeit kommen.
Merkmale von Herzblocklokalisationen
Sein Bündel und seine Blockade
Sein Bündelblock hat Unterscheidungsmerkmale. Es kann konstant sein oder periodisch auftreten. Manchmal ist sein Auftreten mit einer bestimmten Herzfrequenz verbunden. Aber das Wichtigste ist, dass diese Art von Herzblock nicht durch eine schwere Erkrankung verschlimmert wird. Und obwohl diese Blockade an sich keine Gefahr für die menschliche Gesundheit darstellt, kann sie als Vorbote einer schwerwiegenderen Herzerkrankung (insbesondere eines Myokardinfarkts) dienen. Daher ist es notwendig, sich regelmäßig einer Herzuntersuchung mittels EKG zu unterziehen.
Eine krankhafte Erregungsleitungsstörung, deren Lokalisation der Schenkel wird, kann lebensbedrohlich sein. Dies erklärt sich aus der Tatsache, dass sie ein Herzschrittmacher vierter Ordnung ist. Es regeneriert niederfrequente Impulse (nicht mehr als 30 pro Minute). Es ist zu beachten, dass der Impuls selbst Hochfrequenz(bis zu 80 pro Minute) wird im Sinusknoten gebildet. Der darauf folgende AV-Knoten zweiter Ordnung erzeugt Impulse mit einer Abnahme der Frequenz auf 50 pro Minute. Das His-Bündel (Schrittmacher dritter Ordnung) erzeugt Impulse mit einer Frequenz von 40 pro Minute. Daher werden sie im Falle einer Behinderung des Erregungsimpulses entlang der Schrittmacher aller Ebenen automatisch in den Purkinje-Fasern gebildet. Ihre Frequenz sinkt jedoch auf 20 pro Minute. Und dies führt zu einer erheblichen Verringerung der Blutversorgung des Gehirns, verursacht dessen Hypoxie und führt zu pathologischen irreversiblen Störungen seiner Arbeit.
Sinoatrialer Herzblock
Verletzung der Erzeugung oder Weiterleitung von Impulsen auf der Ebene des Sinusknotens
Eine Besonderheit des Sinusblocks (SB) besteht darin, dass er gleichzeitig mit anderen Arten von Herzrhythmusstörungen und Erregungsleitungsstörungen auftreten kann. Sinusblockaden werden manchmal durch einen schwachen Sinusknoten verursacht. Es kann dauerhaft, vorübergehend oder latent sein.
Dabei werden drei Stadien seiner Manifestation unterschieden.
- Im ersten Stadium ist die Passage des Impulses durch die Sinusregion verzögert. Es kann nur durch elektrophysiologische Untersuchungen nachgewiesen werden.
- Im zweiten Schritt sollten zwei Arten von SB in Betracht gezogen werden. Bei der Entwicklung des ersten Typs kommt es am Ausgang der Vorhöfe zu einer periodischen Blockierung eines Impulses. Manchmal werden mehrere Impulse hintereinander gleichzeitig blockiert, mit Weckenbach-Periodizität. R-R-Intervall, entsprechend einer Pause, verlängert. Sein Wert beträgt jedoch weniger als das Doppelte des R-R-Intervalls, das der Pause vorausgeht. Allmählich werden die Intervalle, die auf eine lange Pause folgen, kürzer. Die Erkennung erfolgt im Rahmen eines Standard-EKGs, auf dem die Pulsfrequenz unverändert angezeigt wird.
- Der zweite Typ ist gekennzeichnet durch plötzliche Störung Pulsleitfähigkeit, bei der es keine Weckenbach-Perioden gibt. Im Kardiogramm wird die Pause als Verdoppelung, Verdreifachung usw. aufgezeichnet. hält R-R inne.
- Die dritte Stufe ist völliger Verstoß Impulsleitung in die Vorhöfe.
Interatrieller Block
Eine der kleinen seltenen Herzrhythmusstörungen ist der interatriale Block. Wie alle anderen Typen besteht es aus drei Stufen.
- Der Erregungsimpuls ist verzögert.
- Periodische Blockierung des Erregungsimpulses, der in den linken Vorhof gelangt.
- Dissoziation der Vorhofaktivität oder vollständige Erregungsleitungsstörung.
Die dritte Stufe ist durch die automatische Bildung von Impulsen aus zwei Quellen gleichzeitig gekennzeichnet: dem Sinus- und Gastroatrialknoten. Dies liegt daran, dass aufgrund der auftretenden Pathologie des Sinusknotens die Anzahl der darin gebildeten Impulse stark abnimmt. Gleichzeitig kommt es zu einer beschleunigten Impulsbildung im AV-Knoten. Dies führt zu einer gleichzeitigen Kontraktion der Ventrikel und Vorhöfe, unabhängig voneinander. Diese Art der Blockade hat einen anderen Namen: „Präventrikuläre Dissoziation“ oder Dissoziation mit Interferenz. Im Elektrokardiogramm wird es zusammen mit normalen Kontraktionen aufgezeichnet. Beim Zuhören ist ab und zu ein sonorerer „Gun“-Ton zu hören.
Herzblock im Kindesalter
Im Kindes- und Jugendalter bilden sich die gleichen Arten von Blockaden wie bei Erwachsenen, die sich nur in der Ursache des Auftretens unterscheiden: erworbene (aufgrund einer Krankheit) oder angeborene Ätiologie. Erworbene Formen bei Kindern und Jugendlichen sind sekundär und entwickeln sich als Komplikation nach einer Operation zur Beseitigung verschiedener Herzerkrankungen oder vor dem Hintergrund von Erkrankungen mit entzündlicher oder infektiöser Ätiologie.
Eine angeborene Blockade kann folgende Ursachen haben:
- Diffuse Schädigung des Bindegewebes der Mutter.
- Das Vorliegen von Diabetes mellitus Typ II (insulinabhängig) bei der Mutter. Dieses Syndrom wird Legerne-Krankheit genannt.
- Nicht vollständig ausgebildetes rechtes Bein des His-Bündels.
- Anomalie in der Entwicklung der interatrialen und interventrikulären Septen.
- M.Lev-Krankheit
Am gefährlichsten ist der atrioventrikuläre oder vollständige Querblock dritten Grades, der durch eine Schädigung aller drei Beine des His-Bündels verursacht wird. Wenn sie auftreten, fehlt die Impulsleitung von den Vorhöfen zu den Ventrikeln vollständig. Sie hat nicht immer ein helles Gesicht schwere Symptome. Die einzige Manifestation ist Bradykardie.
Aber im weiteren Verlauf kommt es zu einer allmählichen Dehnung der Herzkammern, hämodynamischen Störungen mit einer Verlangsamung des gesamten Blutflusses. Dies führt zu einer Verschlechterung der Sauerstoffversorgung des Gehirns und des Myokards. Als Folge einer Hypoxie treten bei Kindern neuropsychische Störungen auf. Sie können sich Unterrichtsmaterial schlecht merken und verarbeiten und bleiben in der körperlichen Entwicklung hinter ihren Altersgenossen zurück. Das Kind verspürt häufig Schwindel, Schwäche und leichte Ohnmacht. Alles kann zur Ohnmacht führen stressige Situation und erhöhte körperliche Aktivität.
Bei der Behandlung einer vollständigen Blockade bei Kindern werden entzündungshemmende und hormonelle Medikamente, Antioxidantien, Nootropika und Vitaminkomplexe eingesetzt. Schwere Formen, bei denen eine medikamentöse Therapie wirkungslos ist, sollten durch Herzstimulation beseitigt werden. Herzschrittmacher werden auch bei der Behandlung angeborener Herzblockaden mit Bradykardie eingesetzt. Nothilfe bei Bewusstlosigkeit (MAS-Anfall) besteht in der Durchführung einer geschlossenen (indirekten) Herzmassage, der Gabe von Atropin oder Adrenalin. Eine kontinuierliche Überwachung der Leitfähigkeit durch ein EKG wird empfohlen.
Angeborene Herzblockaden führen häufig zum Tod eines Kindes im ersten Lebensjahr. Bei einem Neugeborenen äußern sie sich durch folgende Symptome:
- Bläue oder Zyanose der Haut, Lippen;
- Erhöhte Angst oder umgekehrt übermäßige Lethargie;
- Das Baby weigert sich, die Brust zu nehmen;
- Er hat es notiert vermehrtes Schwitzen Und .
Bei milden Formen ist eine medikamentöse Behandlung nicht erforderlich. Das Kind muss jedoch ständig von einem Kardiologen überwacht werden. In manchen Fällen wird es empfohlen Operation was das Leben eines Babys retten kann.
Ein vollständiger Herzblock (abgekürzt Herzblock) ist pathologischer Zustand, bei dem die Erregungsleitung von den Vorhöfen zu den Ventrikeln vollständig aufhört. Dadurch ziehen sich Ventrikel und Vorhöfe separat, also unabhängig voneinander, zusammen.
Die Vorhöfe werden durch regelmäßige Impulse erregt, die vom Vorhof oder Sinusknoten ausgehen. Die Frequenz liegt zwischen siebzig und achtzig Schlägen pro Minute. Die Erregung der Ventrikel erfolgt über den AV-Übergang oder das ventrikuläre Reizleitungssystem. Die Erregung der Ventrikel ist normalerweise regelmäßig und die Frequenz ist niedriger: von dreißig bis sechzig Schlägen pro Minute. Dieser Zustand wird auch als atrioventrikulärer Block dritten Grades bezeichnet.
Ursachen von PBS
PBS kann an drei Orten lokalisiert werden:
- AV-Knoten;
- Bündel von seinen;
- Bündelzweige.
Diagnosemethoden
Die Diagnose basiert auf den klinischen Symptomen der Krankheit, die Diagnose wird jedoch durch ein EKG bestätigt. Diese Studie stellt fest, dass die beiden Rhythmen Sinus und Ektopie nicht miteinander in Zusammenhang stehen, d. h. es kommt zu einer atrioventrikulären Dissoziation. Die Kombination von Vorhofflattern oder -flimmern mit vollständiger AV-Blockade äußert sich in der Anwesenheit von F-Wellen sowie in einem seltenen, aber regelmäßigen ventrikulären Rhythmus, dessen Frequenz zwischen dreißig und sechzig Schlägen pro Minute liegt. QRS-Komplexe sind am häufigsten deformiert und breit.
Möglicherweise werden noch weitere Untersuchungen durchgeführt, um das genaue Bild zu ermitteln.
- . Die EKG-Überwachung hilft bei der Dokumentation von Episoden eines vorübergehenden AV-Blocks. Mit dieser Methode können Sie außerdem den maximalen Grad der Blockade und seinen Zusammenhang mit verschiedenen Faktoren bewerten. Darüber hinaus ist es möglich, die tachyabhängige Natur des Leitungsversagens zu bestimmen, d. h. das Auftreten einer Blockade, wenn die Kontraktionsfrequenz ein bestimmtes Niveau erreicht, und die Wiederherstellung der Leitung, wenn die Kontraktionsfrequenz abnimmt.
- Elektrophysiologische Untersuchungen des Herzens, intrakardial und transösophageal. Als Zeichen einer Erregungsleitungsstörung bei der transösophagealen Untersuchung gilt eine Abnahme des antegraden Wenckebach-Punktes des AV-Übergangs darunter Altersnorm. Die Formel, nach der die Berechnung erfolgt: 200 – das Alter des Patienten. Um den Grad der Blockade zu bestimmen und die Indikationen für die Implantation eines Herzschrittmachers zu klären, wird eine intrakardiale Untersuchung durchgeführt.
Besteht der Verdacht, dass die Blockade angeboren ist, müssen Sie eine Untersuchung in einem Genlabor durchführen und sich an Spezialisten wenden. Nach einer genauen Diagnose verschreibt der Arzt die notwendige Behandlung.
Es liegt ein Zustand wie eine vollständige Blockade des linken Beins vor, die eine Zwei-Bündel-Blockade der Signalübertragung und gleichzeitige Beteiligung der hinteren und vorderen Äste des linken Beins darstellt. Im EKG wird der QRS-Komplex in den Ableitungen V5–V6 in diesem Fall durch eine breite R-Zacke mit einer Kerbe oben dargestellt. Die aufgezeichneten ventrikulären Komplexe in den Brustableitungen V1-V2 werden durch QS und eine breite S-Welle dargestellt. Die elektrische Herzachse weicht nach links ab und liegt ebenfalls horizontal.
Die Blockade des vorderen Beinastes ist dadurch gekennzeichnet, dass die elektrische Herzachse nach links und bei Blockade des hinteren Beinastes nach rechts abweicht, und eine solche Erregungsleitungsstörung tritt häufig zusammen mit einer Blockade des Beinastes auf rechtes Bein. Im Allgemeinen werden Arten von Erregungsleitungsstörungen häufig kombiniert.
Behandlung der Krankheit
Ein vollständiger transversaler Herzblock erfordert eine ernsthafte Behandlung. Es zielt darauf ab, mehrere Ziele zu erreichen.
- Prävention des plötzlichen Herztodes.
- Linderung oder Beseitigung klinischer Manifestationen.
- Vorbeugung von Komplikationen wie Herz- und Herzinsuffizienz.
Die Behandlung kann medikamentös oder nicht-medikamentös erfolgen. Die nichtmedikamentöse Behandlung basiert auf Ernährungsempfehlungen für diejenigen, bei denen auch eine koronare Herzkrankheit und eine Herzinsuffizienz diagnostiziert werden. Wenn möglich, werden Medikamente abgesetzt, die eine Verschlimmerung oder eine vollständige Blockade verursachen können. Zu diesen Medikamenten gehören Antiarrhythmika erste und dritte Klasse usw.
Durch eine medikamentöse Behandlung werden die Ursachen beseitigt, die zur vollständigen Blockade geführt haben. Ziel ist auch die Behandlung der Grunderkrankung. Bei asymptomatischen proximalen Blockaden ist keine besondere Behandlung erforderlich, insbesondere wenn sie funktionell sind. Es ist wichtig, Medikamente, die die AV-Überleitung beeinträchtigen, einzuschränken oder zu eliminieren.
Bei einer Blockade dritten Grades muss jedoch häufig auf eine chirurgische Behandlung zurückgegriffen werden, deren Hauptmethode die Implantation eines permanenten Herzschrittmachers ist. Die Hauptkriterien für die Implantation sind wie folgt:
- klinische Manifestationen sowie deren Abwesenheit;
- Kombination mit anderen Erregungsleitungsstörungen;
- mögliche Umkehrbarkeit der Blockade;
- prognostische Bedeutung der Blockade.
Bei Patienten, die einen Herzinfarkt erlitten haben, wird die Implantation eines Herzschrittmachers durchgeführt, wenn die Blockade persistiert und proximaler oder distaler Art auftritt. Wenn die Blockade während der akuten Phase eines Herzinfarkts auftritt, wird ein temporärer Herzschrittmacher implantiert. Die Entscheidung für die Implantation eines dauerhaften Herzschrittmachers fällt nach einigen Wochen, da die Wahrscheinlichkeit groß ist, dass sich die AV-Überleitungsstörungen wieder zurückbilden.
Mögliche Konsequenzen
Die Dauer der Behinderung hängt davon ab, wie schwerwiegend die Grunderkrankung ist. Die Prognose hängt von der Grunderkrankung und dem Grad der Blockade ab. Distale Blockaden haben eine ungünstige Prognose, da sie anfällig für Progression sind. Ein vollständiger atrioventrikulärer Block vom distalen Typ ist durch eine Wahrscheinlichkeit einer Ohnmacht in siebzig Prozent der Fälle gekennzeichnet, und ein Block vom proximalen Typ ist durch eine Wahrscheinlichkeit einer Ohnmacht in fünfundzwanzig Prozent der Fälle gekennzeichnet.
Tritt der erste Morgagni-Adams-Schlaganfall-Anfall auf und ist kein Herzschrittmacher implantiert, beträgt die Lebenserwartung etwa zweieinhalb Jahre.
Das Überleben des Patienten wird durch kontinuierliche Stimulation verbessert. Die Prognose nach der Implantation hängt hauptsächlich von der Art der Grunderkrankung ab. Liegt ein MI der Vorderwand vor, kommt es bei vollständiger Blockade zu einer schweren Schädigung des interventrikulären Septums, wodurch die Prognose sehr ungünstig ist: In neunzig Prozent der Fälle wird eine Sterblichkeit durch Kammerflimmern oder Herzversagen beobachtet.
Verhütung
Herzblock ist eine schwere Krankheit, die unbedingt verhindert werden muss. Verschlechtert sich die Prognose bei Vorliegen zusätzlicher Erkrankungen, sollten Vorsorgeuntersuchungen beim Kardiologen nicht vernachlässigt werden, insbesondere wenn die Altersschwelle bereits recht hoch liegt. Wenn bei solchen Untersuchungen ein Problem festgestellt wird, müssen Sie sofort mit der Behandlung beginnen, Vorsichtsmaßnahmen treffen und den Rat Ihres Arztes befolgen.
Wir dürfen nicht vergessen, dass Magnesium und Kalium sehr wohltuend für den Herzmuskel sind. Eine gute Ernährung hilft, den Mangel auszugleichen. Es ist auch möglich, Medikamente einzunehmen, die diese Elemente enthalten, allerdings gibt es Kontraindikationen für deren Einnahme und sollte daher nur auf Empfehlung eines Arztes angewendet werden.
Wie Sie sehen, kann ein vollständiger Herzblock vermieden werden, und wenn er auftritt, kann ein Weg zur Genesung und Verlängerung des Lebens gefunden werden. Allerdings erfordert es viel Mühe, die normale Funktion unseres Herzens aufrechtzuerhalten, aber diese Anstrengungen lohnen sich, um Ihr Leben zu verlängern!
Wenn das Herz schlägt, wird im rechten Vorhof ein elektrisches Signal erzeugt. Das elektrische Signal wandert zum Atrioventrikularknoten (Sinusknoten), der sich in der Mitte des Herzens befindet und im Wesentlichen eine Weiterleitung des elektrischen Signals darstellt. Von diesem Knoten aus gelangt das elektrische Signal über spezielle Fasern zu den Ventrikeln. Wenn ein elektrisches Signal in die Ventrikel gelangt, ziehen sie sich zusammen und pumpen Blut.
Menschen mit Herzblockaden haben teilweise oder vollständige Störungen in der Weiterleitung des elektrischen Signals.
Arten von Herzblockaden
Herzblockaden werden in Grade eingeteilt. Abhängig vom Grad des Verlusts des elektrischen Signals gibt es drei Blockierungsgrade.
Bei einem Block ersten Grades bewegt sich das elektrische Signal leicht langsamer als normal durch den Sinusknoten, aber alle Signale erreichen die Ventrikel. Ein Herzblock ersten Grades kommt bei Profisportlern sehr häufig vor.
Herzblock zweiten Grades wird in zwei Kategorien unterteilt (Typ I und Typ II). Bei einem Herzblock zweiten Grades vom Typ I wird das Signal immer langsamer, bis das Herz eine ventrikuläre Kontraktion verpasst. Beim Herzblock zweiten Grades vom Typ II erreichen einige der elektrischen Signale die Ventrikel nicht. Das Bild ist unregelmäßig.
Bei Patienten mit Herzblock dritten Grades (auch vollständiger Herzblock genannt) wird kein elektrisches Signal von den Vorhöfen an die Ventrikel gesendet.
Ursachen für die Entwicklung eines Herzblocks
Ein Herzblock kann bereits bei der Geburt vorhanden sein und wird als angeborener Block bezeichnet. Herzblockaden entwickeln sich jedoch am häufigsten nach der Geburt. Ein Block ersten Grades tritt am häufigsten bei Profisportlern sowie bei sehr aktiven Menschen auf. aktives Bild Leben. Auch Menschen mit verschiedenen Herz-Kreislauf-Erkrankungen, einschließlich koronarer Herzkrankheit, entwickeln häufig einen Herzblock ersten Grades.
Erworbene Herzblockaden entwickeln sich mit Herzvergrößerung (Kardiomyopathie), Herzinsuffizienz und Rheuma. Manchmal kommt es zu einer Blockade als Folge einer Herzverletzung während einer Operation oder als Folge von Nebenwirkung Medikamente oder Kontakt mit Giftstoffen.
Symptome einer Herzblockade
Ein Block ersten Grades verursacht meist keine Symptome. Zu den Symptomen einer Blockade zweiten und dritten Grades können Ohnmacht, Schwindel, Müdigkeit, Kurzatmigkeit und Brustschmerzen gehören.
Diagnose
Bei Verdacht auf einen Herzblock wird ein Elektrokardiogramm (EKG) angeordnet. EKG ermöglicht es Ihnen, absolut zu machen genaue Diagnose. In der Regel werden mindestens zwei EKGs im Abstand von 24-48 Stunden durchgeführt.
Behandlung von Herzblockaden
Patienten mit Blockade ersten Grades, die nicht über unangenehme Symptome klagen, benötigen keine spezifische Behandlung. Wenn Symptome vorhanden sind, benötigen diese Patienten möglicherweise eine Therapie. Bei einer Blockade zweiten oder dritten Grades ist meist eine Therapie notwendig.
Bei der Behandlung wird ein spezieller Herzschrittmacher (Herzschrittmacher) implantiert, der elektrische Impulse an das Herz sendet und es zu einem normalen Herzschlag veranlasst.
Nach der Behandlung verschwinden alle unangenehmen Symptome.
Bündelzweigblock
Bündelzweigblock
Ein Schenkelblock ist eine unvollständige oder vollständige Störung des Durchgangs eines elektrischen Impulses durch die Zellbündel des Erregungsleitungssystems des Herzens, die zu einer Änderung der Reihenfolge der Erregungsabdeckung des ventrikulären Myokards führt. In der Kardiologie gilt der Schenkelblock nicht als eigenständige Erkrankung. In der Regel handelt es sich um eine Folge und gleichzeitig um ein elektrokardiographisches Symptom einer eigenständigen Herzpathologie. Laut EKG-Daten. Bei 0,6 % der Menschen wird ein Schenkelblock diagnostiziert, häufiger bei Männern; Bei Menschen über 60 Jahren steigt die Häufigkeit auf 1-2 %.
Das His-Bündel ist Teil des Reizleitungssystems des Herzens und wird durch Ansammlungen modifizierter Muskelfasern dargestellt. Im interventrikulären Septum ist das His-Bündel in zwei Beine geteilt – das rechte und das linke. Das linke Bein wiederum ist in einen vorderen und einen hinteren Zweig unterteilt, die auf beiden Seiten des interventrikulären Septums absteigen. Die kleinsten Zweige des intraventrikulären Reizleitungssystems sind die Purkinje-Fasern, die den gesamten Herzmuskel durchdringen und direkt mit dem kontraktilen Myokard der Ventrikel verbunden sind. Die Myokardkontraktion erfolgt durch die Ausbreitung elektrischer Impulse, die ihren Ursprung im Sinusknoten haben, durch die Vorhöfe zum atrioventrikulären Knoten und dann entlang des His-Bündels und seiner Schenkel zu den Purkinje-Fasern.
Ursachen für einen Schenkelblock
Eine Bündelverzweigungsblockade kann verursacht werden durch aus verschiedenen Gründen. Ein Rechtsschenkelblock tritt bei Krankheiten auf, die mit Überlastung und Hypertrophie des rechten Ventrikels einhergehen – Mitralstenose, Vorhofseptumdefekt. Trikuspidalklappeninsuffizienz, ischämische Herzkrankheit. Lungenherz. arterieller Hypertonie. akuter Myokardinfarkt (hinteres Zwerchfell oder oberer apikaler) usw.
Die atherosklerotische Kardiosklerose führt zu einer Blockade des linken Schenkels. Aortenklappenfehler, Kardiomyopathie. Herzinfarkt, Myokarditis. bakterielle Endokarditis. Myokarddystrophie. Seltener entwickelt sich ein Schenkelblock vor dem Hintergrund einer Lungenembolie. Hyperkaliämie und Vergiftung mit Herzglykosiden.
Klassifizierung von Schenkelblöcken
Unter Berücksichtigung der anatomischen Struktur des His-Bündels können Blockaden Einzelbündel, Doppelbündel oder Dreibündel sein.
Einzelbündelblockaden umfassen Fälle von Schäden an nur einem Bein (Ast) des His-Bündels: Blockade des rechten Beins, Blockade des linken vorderen oder linken hinteren Astes.
Doppelbündelblockaden stellen eine gleichzeitige Läsion von zwei Zweigen des His-Bündels dar: dem vorderen und hinteren Zweig des linken Beins, dem rechten Bein und dem vorderen linken Zweig, dem rechten Bein und dem hinteren linken Zweig.
Bei Drei-Bündel-Blöcken sind alle drei Zweige des His-Bündels betroffen.
Je nach Grad der Erregungsleitungsstörung können Schenkelblöcke unvollständig oder vollständig sein. Bei einer unvollständigen Blockade ist die Impulsleitung entlang eines der Zweige des His-Bündels gestört, während die Funktion des zweiten Zweiges oder eines seiner Zweige nicht beeinträchtigt wird. In diesem Fall erfolgt die Erregung des ventrikulären Myokards durch intakte Äste, erfolgt jedoch verzögert.
Das. Wenn sich der Prozess der Impulsausbreitung entlang der Äste des His-Bündels verlangsamt, kommt es zu einem unvollständigen Herzblock ersten Grades. Erreichen nicht alle Impulse die Herzkammern, spricht man von einem unvollständigen Herzblock zweiten Grades. Eine vollständige Blockade (oder Blockade dritten Grades) ist dadurch gekennzeichnet, dass es absolut unmöglich ist, Impulse von den Vorhöfen in die Ventrikel zu leiten, und diese daher beginnen, sich von selbst mit einer Geschwindigkeit von 20 bis 40 Schlägen zusammenzuziehen. pro Minute
Bündelzweigblöcke können vorübergehend (intermittierend) oder dauerhaft (irreversibel) sein. In einigen Fällen entwickelt sich ein Schenkelblock erst, wenn sich die Herzfrequenz ändert (Bradykardie, Tachykardie).
Eigenschaften verschiedener Optionen für den Bündelzweigblock
Schenkelblöcke haben keine unabhängigen klinischen Manifestationen; In den meisten Fällen äußern sie sich durch Symptome der Grunderkrankung und spezifische EKG-Veränderungen. In einigen Fällen mit einer Abnahme Herzleistung Bei einem Schenkelblock kann es zu häufigem Schwindel kommen. schwere Bradykardie, manchmal – Anfälle von Bewusstlosigkeit.
Betrachten wir die wichtigsten klinischen Optionen für einen Schenkelblock.
Rechtsschenkelblock
Bei einer vollständigen Blockade des rechten Schenkels erfolgt die Impulsleitung und Erregung des Myokards des rechten Ventrikels und der rechten Hälfte des IVS entlang kontraktiler Muskelfasern vom linken Ventrikel und der linken Hälfte des IVS. Bei unvollständiger Blockade kommt es zu einer Verlangsamung der Weiterleitung des elektrischen Impulses entlang des rechten Schenkels. Manchmal wird bei praktisch gesunden jungen Menschen eine unvollständige Blockade des rechten Schenkels festgestellt; in diesem Fall wird es als Variante der physiologischen Norm angesehen.
EKG-Anzeichen einer vollständigen Blockade des rechten Schenkels sind die Ausdehnung der S-Welle, eine Zunahme der Amplitude und eine Ausdehnung der R-Welle, der QRS-Komplex hat die Form qRS mit einer Ausdehnung von bis zu 0,12 Sekunden. und mehr.
Linksschenkelblock
Bei einem vollständigen Block des linken Schenkels wird die Erregungswelle erst nach der Verzweigung am Beinstamm entlang geleitet bzw. breitet sich nicht gleichzeitig auf beide Äste des linken Bündels aus (Zweibündelblock). Die Erregungswelle wird verzögert von der rechten Hälfte des IVS und dem rechten Ventrikel entlang der Purkinje-Fasern auf das Myokard des linken Ventrikels übertragen. Das EKG zeigt eine Abweichung des EOS nach links, eine Verbreiterung des QRS-Komplexes auf 0,12 Sekunden. oder mehr.
Die Blockade des vorderen Zweigs des linken Schenkels beruht auf einer Verletzung der Impulsleitung zur anterolateralen Wand des linksventrikulären Myokards. In diesem Fall breitet sich die Erregungswelle nach Erregung des IVS und der unteren Teile der Hinterwand entlang der Anastomosen der Purkinje-Fasern von unten nach oben zur anterolateralen Wand des linken Ventrikels aus.
Wenn der hintere Ast des linken Schenkels blockiert ist, ist die Impulsleitung zu den posteroinferioren Teilen des Myokards des linken Ventrikels beeinträchtigt. Die Aktivierungswelle breitet sich von der vorderen und anterolateralen Wand des linken Ventrikels entlang der Purkinje-Fasern zu den posteroinferioren Teilen des linken Ventrikels aus, also von oben nach unten.
Eine unvollständige Blockade des linken Schenkels ist durch eine Verlangsamung der Impulsleitung entlang des linken Hauptstamms oder entlang beider Äste des linken Beins gekennzeichnet. In diesem Fall wird ein Teil des Myokards des linken Ventrikels durch Impulse erregt, die sich entlang des rechten Beins ausbreiten.
Doppelbündelblockaden
Wenn eine Blockade des rechten Schenkels mit einer Blockade des linken vorderen Schenkels kombiniert wird, breitet sich der elektrische Impuls entlang des hinteren Schenkels des linken Schenkels aus und führt zu einer Erregung zunächst der posteroinferioren Abschnitte des Myokards des linken Ventrikels, dann von seine anterolateralen Abschnitte. Anschließend breitet sich der Impuls langsam entlang der kontraktilen Fasern zum Myokard der rechten Herzkammer aus.
Eine verzögerte Erregung der anterolateralen Wand des linken und rechten Ventrikels spiegelt sich im EKG in Form einer Ausdehnung des QRS-Komplexes auf 0,12 Sekunden, eines gezackten aufsteigenden Schenkels der S-Welle, einer negativen T-Welle und einer Abweichung des EOS wider Nach links.
Bei einer kombinierten Blockade des rechten Schenkels mit Blockade des hinteren linken Zweigs erfolgt die Impulsübertragung durch den vorderen linken Zweig, die anterolateralen Abschnitte des Myokards des linken Ventrikels durch Anastomosen zu den posteroinferioren Abschnitten des linken Ventrikels und dann entlang der kontraktilen Fasern zum rechten Ventrikel. Das EKG spiegelt Anzeichen einer Blockade des linken hinteren Zweigs und des rechten Schenkels sowie eine Abweichung des EOS nach rechts wider. Diese Kombination weist auf weit verbreitete und tiefgreifende Veränderungen im Myokard hin.
Drei-Bündel-Blockade
Ein unvollständiger Dreifaszikelblock geht mit der Ausbreitung des Erregungsimpulses zu den Ventrikeln entlang des am wenigsten betroffenen Zweigs der Bündelzweige einher. In diesem Fall wird ein atrioventrikulärer Block ersten oder zweiten Grades festgestellt.
Bei einem vollständigen Dreifaszikelblock wird die Erregungsleitung von den Vorhöfen zu den Ventrikeln unmöglich (AV-Block III. Grades), was zur Trennung von Vorhof- und Kammerrhythmus führt. In diesem Fall kontrahieren die Ventrikel in ihrem eigenen idioventrikulären Rhythmus, der durch niedrige Frequenz und Arrhythmie gekennzeichnet ist, was zum Auftreten von Vorhofflimmern und Asystolie unterschiedlicher Dauer führen kann.
Das EKG-Bild mit vollständigem Block der Schenkelzweige entspricht Anzeichen eines AV-Blocks unterschiedlichen Ausmaßes.
Diagnose und Behandlung eines Schenkelblocks
Die Hauptmethode zur Erkennung eines Schenkelblocks ist die Standard-Elektrokardiographie und ihre Variationen – transösophageale Elektrokardiographie (TEE), Rhythmokardiographie. tägliche EKG-Überwachung. Um Hinweise auf eine organische Herzschädigung zu erkennen, wird eine Echokardiographie durchgeführt. MRT. MSCT. PET des Herzens.
Wird ein Schenkelblock festgestellt, muss der Patient einen Kardiologen konsultieren. ein Arrhythmologe oder Herzchirurg.
Es gibt keine spezifische Therapie für den Schenkelblock; Bei dieser Störung ist es notwendig, die Grunderkrankung zu behandeln. Mit Schenkelblock, kompliziert durch Angina pectoris. arterielle Hypertonie, Herzinsuffizienz. Die Therapie erfolgt mit Nitraten, Herzglykosiden und blutdrucksenkenden Medikamenten. Bei Patienten mit AV-Block sollten Indikationen für die Implantation eines Herzschrittmachers in Betracht gezogen werden. Bei einem Schenkelblock, der ohne klinische Manifestationen auftritt, wird eine dynamische Beobachtung durchgeführt.
Prognose eines Schenkelblocks
Die Prognose eines Schenkelblocks bei asymptomatischen Patienten ist günstig. Wenn vorhanden organische Pathologie Die Herzprognose wird durch die Grunderkrankung bestimmt. Im Gegenzug erhöht ein Schenkelblock sowohl das Risiko eines plötzlichen Todes bei dieser Patientenkategorie als auch die Entwicklung von Langzeitkomplikationen.
Das Fortschreiten des Reizleitungsdefekts, die Entwicklung eines AV-Blocks, Kardiomegalie, Bluthochdruck und Herzinsuffizienz erhöhen die Wahrscheinlichkeit eines ungünstigen Ergebnisses.
Herzblock. Behandlung mit Volksheilmitteln
Herzblockaden sind Unterbrechungen der Herztätigkeit. Dadurch stoppen oder verlangsamen sie lediglich den Impulsdurchgang durch das Herzsystem.
Es gibt drei Arten von Herzblockaden: intragastrische, atriogastrische und sinusförmige Herzblockaden.
Bei der Entwicklung einer Behandlung ist es notwendig, eine Heilung der Grunderkrankung zu erreichen. Dadurch reduzieren Sie die Auswirkungen der Faktoren, die die Blockade verursachen. Wenn Sie mit Medikamenten behandelt werden, müssen Sie Alupent, Atropin, Aminophyllin und Isadrin einnehmen.
- Wenn Sie einen Herzblock haben, müssen Sie einer täglichen Routine folgen.
- Sie müssen eine Diät einhalten (Lebensmittel pflanzlichen Ursprungs essen, Milch trinken und Milchprodukte konsumieren, es wird auch empfohlen, Beeren und Früchte zu essen).
- Sie haben wahrscheinlich mehr als einmal in verschiedenen Medien gesehen, dass Herzblockaden zur Behandlung eingesetzt werden Hausmittel Es empfiehlt sich, jeden Tag mindestens ein paar Stunden an der frischen Luft spazieren zu gehen.
- Bei dieser Krankheit ist es strengstens verboten, starken Tee, Kaffee und alkoholische Getränke zu trinken und auch nicht zu rauchen.
Wie behandelt man:
Bei Herzblockaden empfiehlt die traditionelle Medizin, dreimal täglich 12 Tropfen frisch gepressten Saft aus den Blüten des Blutroten Weißdorns zu sich zu nehmen.
Sie können auch eine Tinktur aus derselben Pflanze trinken. Dazu müssen Sie 3 Esslöffel Trockenblumen in 600 ml kochendes Wasser gießen und etwa 30 Minuten in einer geschlossenen Schüssel stehen lassen. Danach müssen Sie es abseihen. Für die Behandlung traditionelle Medizin Herzblockade, diese Infusion sollte dreimal täglich eingenommen werden.
Es empfiehlt sich auch, für eine gewisse Zeit Tinktur aus Maiglöckchenblüten zu verwenden. Gießen Sie dazu 1 Teelöffel frische Blumen in 1 Tasse kochendes Wasser. Lassen Sie es 1 Stunde lang ziehen, während Sie es gut einwickeln. Dann abseihen und alle 2 Stunden 2 Esslöffel trinken.
Sie können Herzblockaden mit Volksheilmitteln mit Wodka-Tinktur aus Maiglöckchenblüten leicht heilen. Aber für eine solche Tinktur braucht man frische Blumen Gießen Sie Wodka im Verhältnis 1:3 ein. Anschließend 10 Tage im Keller stehen lassen. Danach abseihen und 2-mal täglich je 14 Tropfen trinken.
Der linksventrikuläre Block ist eine schwere Erkrankung des Herzmuskels. Diese Krankheit führt häufig dazu, dass der Patient eine Herzinsuffizienz entwickelt.
In manchen Fällen endet alles mit dem Tod. Man unterscheidet zwischen teilweiser und vollständiger Blockade. Es kann vorübergehend oder dauerhaft sein.
Eine Blockade des linken Schenkels führt zu Störungen im Blutfluss Nervenimpulse zum linken Ventrikel.
Die Krankheitssymptome sind nicht immer ausgeprägt. Das Wichtigste ist die Veränderung der Herzfrequenz. Manchmal sinkt die Frequenz auf 25–45 Schläge pro Minute.
Dies führt zu einer Verringerung der Sauerstoffversorgung des Herzmuskels. Infolgedessen wird beim Patienten eine Hypoxie diagnostiziert. Atemnot ist eines der häufigsten und auffälligsten Symptome.
Anatomie
Der linke Ventrikel ist die Herzkammer. Es befindet sich hinter dem Rest des Herzens auf der unteren linken Seite. Die Außenseite des Ventrikels hat eine abgerundete Form; sein äußerer Teil wird Lungenoberfläche genannt.
Ab der Geburt vergrößert sich das Volumen dieser Kammer um etwa das Zwanzigfache. Mit 25 Jahren hört die linke Herzkammer auf zu wachsen.
Der linke Ventrikel ist im Gegensatz zum rechten länger und muskulöser. Es ist üblich, die folgenden Teile des Herzens zu unterscheiden:
Die Wandstärke dieser Herzkammer beträgt 1,1 – 1,4 Zentimeter. Die Innenwand ist von einem Netzwerk aus fleischigen Trabekeln umgeben. Sie sind nicht so ausgeprägt wie die Vorsprünge auf der Oberfläche des rechten Ventrikels.
Arten
Unvollständig Eine unvollständige Blockade der linken Herzkammer wird nicht immer als Pathologie angesehen. Bei jungen Menschen wird das Vorliegen dieser Herzerkrankung manchmal als normal angesehen. Es besteht die Sorge, dass sich die Krankheit zu einer ernsteren Form entwickeln könnte. Eine unvollständige Blockade kann mit der Zeit vollständig werden. Die Ursache einer unvollständigen Blockade kann sein:
- Hypertonie;
- Störung der Aortenklappe;
- Schäden an den Herzkranzgefäßen;
- Kardiomyopathie.
Das Vorhandensein dieser Faktoren beweist einmal mehr, dass eine unvollständige Blockade aufgrund organischer Herzerkrankungen auftritt.
Voll
- Eine vollständige Blockade tritt aufgrund einer Überdosierung bestimmter Arzneimittelkategorien oder des Auftretens von Pathologien im Myokard auf.
- Wirkt sich negativ auf das Gehirn aus und führt zu schwerwiegende Verstöße Blutkreislauf Manchmal führt dies zu Bewusstseinsstörungen und dem Auftreten von Schmerzen im Herzen.
- In schweren Fällen kommt es zu MAC-Angriffen. In solchen Momenten verliert er für einige Zeit das Bewusstsein. In diesem Fall wird die Atmung des Patienten beeinträchtigt und es kommt zu Krämpfen.
- Stoppen der Ventrikel lange Zeit kann zum sofortigen Tod führen. Dies geschieht aufgrund ihres Flimmerns aufgrund einer ineffektiven Herzfunktion.
Ursachen
Das Auftreten einer Blockade ist nicht immer mit einem schlechten Gesundheitszustand verbunden. Es tritt bei jungen Männern auf, die hervorragende Leistungen erbringen körperliche Fitness, Sportler, sogar Piloten. Die Entwicklung der Blockade erfolgt im Schlaf.
Seine Wirkung hört danach auf physische Aktivität. In diesem Fall gilt die Blockade nicht als Pathologie. Der Grund für sein Auftreten ist mit einer hohen Aktivität des Vagusnervs verbunden.
Es gibt eine Reihe weiterer Gründe für das mögliche Auftreten einer Blockade:
- Durchführung von Operationen. Zum Beispiel die Katheterisierung bestimmter Teile des Herzens, der Ersatz der Aortenklappe durch eine Prothese, die Reparatur angeborener Herzfehler und einige andere.
- Angeborene Krankheit. Es ist äußerst selten. Eines von 20.000 Neugeborenen hat einen angeborenen Block. Ein Viertel dieser Kinder hat von Geburt an andere Herzfehler.
- Drogenvergiftung. Zum Beispiel Glykoside, Lithiumsalze, Antiarrhythmika.
- Erhöhte Aktivität des Parasympathikus.
- Wucherung von Geweben des Herz-Adduktoren-Systems.
- Kardiosklerose.
- Herzkrankheit.
- Amyloiddystrophie.
- DZST.
- Herztumoren.
- Bronze-Diabetes.
- Besnier-Beck-Schaumann-Krankheit.
- Kardiomyopathie.
- Schleimige Schwellung.
- Schädigung des Herzmuskels.
- Einige andere Krankheiten.
Im Laufe der Zeit kann sich aus einer teilweisen Blockade eine vollständige Blockade entwickeln, die sich danach noch gefährlicher entwickelt.
Symptome
Die Symptome der Blockade hängen von vielen Faktoren ab, darunter dem Grad der Erkrankung und dem Vorliegen damit verbundene Verstöße in der Arbeit des Herzens, Zustände und Grad der Pathologie.
In manchen Fällen bemerkt die Person selbst nicht, dass sie eine Blockade der linken Herzkammer entwickelt. Die Krankheit geht nicht immer mit einer Bradykardie einher.
Zu den Krankheitszeichen gehören:
Diagnose
Ein Block der linken Herzkammer geht oft nicht mit charakteristischen, ausgeprägten Symptomen einher. Diese Krankheit kann während eines EKG festgestellt werden.
Der Untersucher stellt fest, dass die S-Wellen deformiert und verbreitert sind. In diesem Fall wird eine Erweiterung des gesamten QRS-Komplexes beobachtet. Die Zahnspitzen sind vollständig gespalten oder ungewöhnlich breit. Ihre Länge bleibt im normalen Rahmen.
Behandlung eines linksventrikulären Blocks
Die Behandlung einer Blockade der linken Herzkammer erfolgt größtenteils dank Medikamenten. Es gibt 4 Medikamentenklassen:
- Eine Reihe von Medikamenten, die die Funktion von Natriumkanälen blockieren können. Es gibt drei Unterklassen dieser Medikamente – A, B, C. Letztere hat eine dramatischere Wirkung.
- Betablocker. Diese Medikamente helfen, Ihre Herzfrequenz zu normalisieren. In der Regel werden sie in Kombination mit anderen Medikamenten eingesetzt.
- Medikamente, die helfen, zu blockieren Kaliumkanäle.
- Medikamente, die das Erregungsleitungssystem des Herzens hemmen können.
Sie müssen verstehen, dass diese Tools nicht universell sind. Sie helfen jemandem, die Blockade zu beseitigen oder zu reduzieren negative Auswirkung An Herz-Kreislauf-System. Es kommt auch vor, dass die Einnahme des Arzneimittels zu Herzstörungen führt.
Es ist verboten, Medikamente ohne das Wissen eines Spezialisten selbst auszuwählen. Nur ein Arzt kann das Richtige verschreiben und wirksame Behandlung. Er tut dies erst, nachdem es ausgeführt wurde notwendige Untersuchung, wodurch die Richtigkeit der Diagnose vollständig überprüft wird.
Der behandelnde Arzt wählt die am besten geeigneten Medikamente aus, verschreibt einen Behandlungsverlauf und gibt die genaue Dosierung an. Dabei werden nicht nur die als Ergebnis der Untersuchung gewonnenen Daten berücksichtigt, sondern auch die Eigenschaften des Körpers des Patienten.
Während der Einnahme von Medikamenten muss der Patient einen gesunden Lebensstil einhalten. Spezielle Diäten helfen, den Cholesterin- und Fettspiegel im Blut zu normalisieren. Es wirkt sich auch positiv auf die Herzfunktion aus.
Komplikationen
Organische Herzschäden verlangsamen den Herzschlag erheblich. Dies wiederum kann zu schwerwiegenden Komplikationen führen.
Die Blockade ist einer der Gründe dafür, dass der Patient eine Herzinsuffizienz oder deren Komplikationen entwickelt. Beim Patienten entwickeln sich ektopische Arrhythmien und ventrikuläre Rhythmen treten häufiger auf.
Die Blockade kann durch eine Hirnhypoxie erschwert werden, die zum Auftreten von Anfällen beiträgt, die für das Morgagni-Adams-Stokes-Syndrom charakteristisch sind. Erstens verspürt eine Person Hitze im Kopf und wird geschwächt. Ihm ist schwindelig und er wird blass. Später verfärbt sich das Gesicht bläulich und der Patient verliert für kurze Zeit das Bewusstsein.
Um das Todesrisiko zu minimieren, muss der Patient indirekte Massage Herzen und künstliche Beatmung Lunge.
Über Kommunikation falscher Akkord und Herzblockaden lesen Sie hier.
Eine Beschreibung der Blockade des rechten Herzschenkels finden Sie unter dem Link.
serdce.hvatit-bolet.ru
Arten von Blockaden und ihre Anzeichen
Bezogen auf den Schadensort werden Blockaden unterschieden:
- sinoaurikulär,
- Vorhof,
- atrioventrikulär (AV),
- intraventrikulär.
Am häufigsten kommt es zu atrioventrikulären Blockaden und Erregungsleitungsstörungen in einzelnen Bündelästen (zwei Faserbündel, in die sich das Reizleitungssystem innerhalb der Ventrikel aufspaltet).
Sinoaurikulärer Block
Sinoaurikulärer Block ist eine Rhythmusstörung, die durch den Verlust der vollständigen Kontraktion des gesamten Herzens verursacht wird. Die Pause entspricht fast dem Doppelten des Intervalls zwischen aufeinanderfolgenden Kontraktionen. Solche Aussetzer können zufällig oder mit gleichbleibender Häufigkeit auftreten.
Der Puls des Patienten ist durch den „Verlust“ der nächsten Stoßwelle gekennzeichnet. Körperliche Aktivität beseitigt in einigen Fällen die Blockade, dasselbe wird nach der Verabreichung atropinhaltiger Arzneimittel beobachtet.
Für den Arzt ist es wichtig, eine sinoaurikuläre Blockade von einer Atemrhythmusstörung zu unterscheiden. Bei tiefer Atmung vor dem Hintergrund einer Verzögerung verlangsamt sich der Rhythmus. Und der Leitfähigkeitsblock hat keinen Einfluss auf die Frequenz.
Eine EKG-Untersuchung zeigt einen Kontraktionsverlust und eine Pause von zwei Herzzyklen.
Sinoaurikulärer Herzblock tritt am häufigsten auf bei:
- erhöhter Tonus des Vagusnervs;
- Druck, Stoß Augäpfel oder der Bereich der Halsschlagadern;
- Behandlung mit Herzglykosiden und Chinidin-Medikamenten.
Intraatrieller Block
Eine Blockade des Impulses beim Durchgang durch die Vorhofmuskulatur ist nur im EKG erkennbar. Dies wird durch die Verbreiterung der P-Welle über 0,11 Sekunden und ihre Verformung belegt. Oft verbunden mit einer Verlängerung des PQ-Intervalls.
Es wird bei Mitralstenose festgestellt. Es gilt als eines der indirekten Anzeichen einer Hypertrophie des rechten Vorhofs.
Atrioventrikulärer Block
Atrioventrikulärer oder atrioventrikulärer Block impliziert eine Verletzung der Impulsleitung entlang der Bahnen zwischen Vorhöfen und Ventrikeln. Eine Blockade kann dauerhaft oder kurzfristig, zufällig oder periodisch sein.
Es gibt 2 Typen:
- unvollständiger Herzblock – selbst bei gestörter Erregungsleitung erreichen die meisten Impulse, wenn auch verzögert, die Ventrikel;
- vollständig – aufgrund einer Unterbrechung der Leitungswege erreichen Signale vom Sinusknoten die Ventrikel nicht.
Bei unvollständiger Blockade zeigt das EKG eine langsame Impulsleitung von den Vorhöfen zu den Ventrikeln. Dies kann instabiler, funktioneller (nervöser) Natur sein und auf einer Übererregung des Vagusnervs beruhen.
Entzündliche Herzerkrankungen führen zu Myokarditis bei Rheuma, Diphtherie und akuten Virusinfektionen. In solchen Fällen gilt eine neu entdeckte unvollständige Blockade als Zeichen einer Myokarditis.
Kardiologen achten auf Durchblutungsstörungen im Bereich der Sinus- und AV-Knoten, die zu deren Schwäche und organischen Schäden an den leitfähigen Fasern beitragen. Durch die Blockade kommt es zu absteigenden anatomischen Veränderungen, die sich auf die Schenkeläste ausbreiten. Eine aufsteigende Art der Läsion ist jedoch möglich, wenn die Pathologie, beginnend mit einer Beinblockade, abgeschlossen wird.
Grad der Beeinträchtigung bei AV-Block
Basierend auf den EKG-Anzeichen und dem klinischen Verlauf ist es üblich, bei einer atrioventrikulären Blockade 3 Grade der Erregungsleitungsstörung zu unterscheiden.
Der erste Grad spiegelt nur die langsame Erregungsleitung entlang des atrioventrikulären Bündels wider. Dies bedeutet, dass sich die Zeit, die von den Kontraktionen der Vorhöfe bis zu den Ventrikeln benötigt wird, von normalerweise 0,15 auf 0,18 Sekunden erhöht. bis zu 0,2 Sek. Im EKG verlängert sich das PQ-Intervall entsprechend.
Erregungsleitungsstörungen im Stadium 1 werden häufig während eines akuten rheumatischen Anfalls beobachtet. Nach der Behandlung verschwindet es. Dauerhafte Änderungen treten auf, wenn:
- postmyokardiale Kardiosklerose;
- atherosklerotische Läsion Koronararterien(insbesondere Äste der rechten Koronararterie);
- langsame Sepsis;
- syphilitische Myokarditis.
Bei der Untersuchung der Rolle des Vagusnervs wurde die Bedeutung des linken Rumpfes festgestellt, der den größten Teil des His-Bündels innerviert.
Ein atrioventrikulärer Herzblock zweiten Grades stellt eine fortschreitende Verschlechterung der Erregungsleitung und Erschöpfung des Systems dar. Im EKG erscheinen Samoilov-Wenckebach-Perioden – der Verlust einer Kontraktion. Möglicherweise ist dies jede dritte, vierte oder fünfte ventrikuläre Systole.
Dementsprechend spürt der Patient eine Veränderung der Stärke des Pulsschlags. Bei klinischen Manifestationen müssen Sie die Pulsation sorgfältig betrachten Halsgefäße. Bei der Auskultation des Herzens muss der Arzt gleichzeitig seine Hand am Puls halten, dann kann man den Kontraktionsverlust auch ohne EKG spüren.
Ein anderer von Wenckebach beschriebener Typ ist durch den Verlust einzelner ventrikulärer Kontraktionen bei erhaltenem PQ-Intervall gekennzeichnet. Dies bestätigt einen unvollständigen atrioventrikulären Block mit einem Vorhof-zu-Ventrikel-Verhältnis von 2:1, 3:1 oder 4:1.
Der dritte Grad wird als vollständiger Querblock bezeichnet. Sein Nachweis liegt laut verschiedenen statistischen Studien zwischen 0,53 und 0,8 % aller durchgeführten Elektrokardiographen.
Ursachen und Mechanismus der Entwicklung eines AV-Blocks
Die Hauptursache ist Arteriosklerose (in 50–70 % der Fälle). Die Leitfähigkeit ist aufgrund der geringen Durchgängigkeit der Herzkranzgefäße, die die Zellen versorgen, beeinträchtigt. Etwa 5 % der Fälle werden durch rheumatische Entzündungen, Diphtherie, verursacht. Viel seltener geht eine Blockade der linken Herzkammer mit einem Myokardinfarkt der Hinterwand, Scharlach und anderen Infektionen einher.
Bei vollständiger Blockade verliert das His-Bündel seine Leitfähigkeit. Die Impulse, die eine ventrikuläre Kontraktion verursachen, treten unterhalb der Verletzungsstelle auf. Dadurch erhalten die Vorhöfe weiterhin Impulse vom Sinusknoten und ziehen sich in ihrem normalen Rhythmus (60–80 Schläge pro Minute) zusammen, während die Ventrikel unabhängig von den Vorhöfen auf andere Anweisungen „hören“ und langsamer arbeiten.
Es ist erwiesen, dass die Impulsfrequenz im Atrioventrikularknoten 50 pro Minute beträgt. Liegt der Fokus oberhalb der Teilungsstelle des gemeinsamen Bündels in das rechte und linke Bein, erreicht die Bradykardie 25–20 pro Minute.
Krankheitsbild
Klinische Manifestationen entwickeln sich nur bei vollständiger Blockade. In anderen Fällen ist das Herz in der Lage, Anpassungsmechanismen zu aktivieren und die Person spürt keine Anomalien.
Bei einer Herzfrequenz von 40–50 Schlägen klagen Patienten über Schwindel und Ohnmachtsanfälligkeit.
Der Grad der Gehirnhypoxie hängt von der Länge der Pausen zwischen den Kontraktionen ab. Beim Morgagni-Edams-Stokes-Syndrom erreicht die Pulsfrequenz 25–20 pro Minute. Der Patient entwickelt regelmäßig folgende Symptome:
- plötzliche allgemeine Angst;
- starker Schwindel;
- Bewusstlosigkeit (der Patient stürzt);
- das Gesicht wird zuerst rot, dann erscheint eine „tote“ Blässe mit Zyanose;
- Puls wird nicht erkannt;
- die Atmung wird seltener und tiefer;
- Krämpfe beginnen mit Zucken der Gesichtsmuskulatur und breiten sich dann auf die Gliedmaßen und die Rückenmuskulatur aus;
- Pupillen erweitern;
- Urin und Kot werden unwillkürlich ausgeschieden.
Es gibt 3 Arten von Angriffen:
- in einer milden Form - der Patient erleidet keinen Bewusstseinsverlust, die Symptome beschränken sich auf Schwindel, ein Gefühl von „Tinnitus“ und Taubheitsgefühl in den Extremitäten;
- mäßiger Schweregrad – es kommt zu Bewusstlosigkeit, aber es gibt keine Krämpfe oder Wasserlassen;
- schwer – jeder Anfall verläuft gemäß den beschriebenen Symptomen, ohne therapeutische Maßnahmen gefährlich für das Leben des Patienten.
Anfälle treten bei etwa 25–60 % der Patienten mit atrioventrikulärem Block auf. Die Häufigkeit der Wiederholungen variiert individuell von einer alle drei Jahre bis zu mehreren Dutzend pro Tag.
EKG mit vollständiger Blockade
EKG-Zeichen sind die genaueste objektive Bestätigung bei der Diagnose einer Blockade. Typisch:
- unveränderte Vorhofwellen in regelmäßigen Abständen, die den erhaltenen Vorhofrhythmus betonen;
- die Abstände zwischen den Ventrikelkomplexen sind ebenfalls gleich, sie haben jedoch einen unabhängigen seltenen Rhythmus;
- Die P-Welle (atrial) kann überall lokalisiert sein und steht in keinem Zusammenhang mit R.
Wenn das His-Bündel zerstört wird, können Impulse in einem der Beine entstehen und zuerst an einen Ventrikel und dann an den anderen weitergeleitet werden. Das EKG-Bild ähnelt ventrikulären Extrasystolen.
Wenn der pathologische Prozess noch nicht mit einer Narbenbildung abgeschlossen ist, kann das EKG verwendet werden, um den Übergang von einer unvollständigen Blockade zur Bildung einer vollständigen Blockade zu beobachten.
Beinblock
Intraventrikuläre Blockaden hängen ab von:
- Leitungsstörungen in einem der Schenkel des Bündels nach seiner Aufteilung in rechts und links;
- vor Schäden an den terminalen Purkinjefasern.
Wenn in einem der Beine eine Blockade auftritt, wird dieses vollständig zerstört. Der Impuls vom Sinusknoten verläuft entlang des erhaltenen Beins, erfasst den nächstgelegenen Ventrikel und gelangt dann entlang des interventrikulären Septums zum anderen Ventrikel.
Schäden am linken Bein treten häufiger auf, da es von der linken Koronararterie versorgt wird, die anfälliger für atherosklerotische Prozesse ist. EKG-Veränderungen bei älteren Männern mit chronischer Koronarinsuffizienz gefunden. Viel seltener ist eine Blockade der Beine eine Folge von Infektionen im Kindesalter, akutem Myokardinfarkt und Rheuma.
Es gibt kein charakteristisches Krankheitsbild. Es ist wichtig, bei der Diagnose zu berücksichtigen, dass eine Blockade der Beine bei jeder Krankheit auf die Schwere der Myokardschädigung hinweist.
Das EKG zeigt:
- erweiterte und deformierte ventrikuläre Komplexe;
- Änderung der Richtung der T-Welle.
Die Lokalisierung der Blockade wird durch Veränderungen typischer Standard- und Thoraxableitungen angezeigt.
Abhängig vom Verlauf der Grunderkrankung kann es sich bei dieser Art der Blockade um Folgendes handeln:
- voll,
- unvollständig,
- kurzfristig
- dauerhaft.
Behandlung
Bei klinischen Manifestationen einer Hypoxie und dem Risiko einer Herzinsuffizienz ist eine Behandlung von Blockaden erforderlich. Die meisten Patienten benötigen eine Therapie der Grunderkrankung. Die Prognose hängt auch von der Ausbreitung der Arteriosklerose, der Heilung einer Sepsis oder Myokarditis, der erfolgreichen Behandlung von Bluthochdruck und einem akuten Myokardinfarkt ab.
In leichten Fällen unterziehen sich die Patienten einem Test mit Atropin. Wenn die Anzeichen einer Blockade im EKG nach ihrer Wirkung verschwinden, bedeutet dies, dass der Tonus des Vagusnervs zunimmt. Um seine Wirkung zu beseitigen, werden Tropfen von Zelenin, Bellataminal, rektale Zäpfchen mit Belladonna.
Im Falle eines Morgagni-Edams-Stokes-Anfalls erfordert die Behandlung eines Herzblocks so wirksame Substanzen wie Ephedrin und Adrenalin. Sie werden eingeführt Schlüsselbeinvene. Manchmal muss man etwas leisten Wiederbelebungsmaßnahmen, indirekte Herzmassage.
Patienten mit vollständiger Blockade und häufige Anfälle Die Herzstimulation durch die Implantation eines Herzschrittmachers ist lebenswichtig. Es wird unter dem Brustmuskel eingenäht. Das Gerät sorgt für einen vorgegebenen Rhythmus und eine vorgegebene Kontraktionsfrequenz und ermöglicht den Einsatz von Herzglykosiden bei der Behandlung zum Ausgleich chronisches Versagen. Es ist wichtig, dass sich der Körper nicht an beschleunigte Kontraktionen bei körperlicher Aktivität anpasst, daher muss der Patient schwere Arbeit und Stress vermeiden.
Die Diagnose verschiedener neuer Blockaden signalisiert den ungünstigen Verlauf der Grunderkrankung, ermöglicht eine Umstellung der Behandlung und das Ergreifen rechtzeitiger Maßnahmen. Patienten müssen sich mindestens zweimal im Jahr einer EKG-Untersuchung unterziehen und ärztlich beobachten.
serdec.ru
Was ist ein Herzblock?
Beginnen wir mit der Tatsache, dass die normale Funktion des Herzens durch elektrische Impulse erleichtert wird, die im Sinusknoten erzeugt werden. Von dort aus werden sie über die Vorhöfe verteilt, deren Kontraktionen zur Weiterleitung des Impulses über den atrioventrikulären Knoten zum atrioventrikulären His-Bündel beitragen. Von dort aus wird es über kleinere Zweige in Gebiete verteilt. Mit einer Abnahme der Automatizität des Sinusknotens der Durchgang des Impulses verlangsamt sich, das Intervall verlängert sich zwischen atrioventrikulären Kontraktionen.
Manchmal wandert der Impuls überhaupt nicht durch das Reizleitungssystem. In diesem Fall kommt es zu keiner Kontraktion der Vorhöfe oder Ventrikel. Es entsteht eine lange Pause (Vorhofasystolie), die als Wenckebach-Periode bezeichnet wird. Wenn es auftritt, wird die Leitfähigkeit dank des ektopischen Rhythmus, der als „Rettungsrhythmus“ bezeichnet wird, wieder wiederhergestellt. Und das nächste atrioventrikuläre Intervall hat bereits die normale Länge. Symptome eines unvollständigen (partiellen) Herzblocks fehlen fast vollständig, da die Blutversorgung des Gehirns dadurch nicht gestört wird. Am häufigsten Ein teilweiser Herzblock geht mit leichtem Schwindel und leichtem Unwohlsein einher.
Ein vollständiger Herzblock ist durch das Auftreten einer Bradysystole gekennzeichnet – ein starker Rückgang der Anzahl ventrikulärer Kontraktionen (bis zu 30–40), während die Anzahl atrieller Kontraktionen normal bleibt. Dies führt fast immer zu erheblichen Kreislaufproblemen. Die Patienten klagen über Atemnot, Schwindel und ihre Sicht wird plötzlich dunkel.
Manchmal führt ein Abfall der Herzaktivität (ein starker Rückgang der ventrikulären Kontraktionen auf 15 pro Minute) zu einer zerebralen Ischämie. In diesem Fall kommt es zu einem Morgagni-Adams-Stokes (MAS)-Anfall: Es entwickeln sich epileptiforme Krämpfe und die Person verliert für mehrere Minuten das Bewusstsein. Bevor es dazu kommt, beginnt er sich schwach zu fühlen, ein starkes Hitzegefühl entsteht in seinem Kopf, dann wird er plötzlich blass und verliert das Bewusstsein. Dieser Zustand wird als sofortige Blockade bezeichnet. Es entsteht, wenn eine Verletzung des Sinusrhythmus in eine ventrikuläre Automatik übergeht. Wiederholte MAS-Anfälle führen häufig zum Tod.
Video: Herzblock im EKG
Das Video zeigt eine intermittierende (abwechselnde) Blockade des rechten oder linken Schenkels
Herzblockaden – kurz zu den Arten
Je nachdem, wo die entstehenden Hindernisse lokalisiert sind, die zu einer Störung der Impulsdurchgängigkeit führen, werden folgende Blockadearten unterschieden.
Sinusblockade
Sinusblock (SA) wird normalerweise verursacht durch übermäßige Stimulation des Vagusnervs oder organische Schädigung des Sinusknotens. Sie ist gekennzeichnet durch Erregungsleitungsstörungen im Bereich zwischen den Vorhöfen und dem Sinusknoten, begleitet von einem Verlust der vollständigen Herzkontraktion, der durch Auskultation (Hören) festgestellt wird. Die Art des Schadens ist unregelmäßig.
Sinusblockaden entwickeln sich auch unter dem Einfluss von Glykosiden, die zur Behandlung von Herzerkrankungen verschrieben werden, Kaliumpräparaten und Chinidin. Es tritt auch bei Menschen mit ausgezeichneter Gesundheit auf, die bei zunehmender körperlicher Aktivität verschiedene Sportarten ausüben.
Eine teilweise (unvollständige) Blockade, verbunden mit einer Abnahme der Aktivität des Sinusknotens, ist asymptomatisch. Für diese Art der Blockade ist keine Behandlung erforderlich. Kommt es zu einer deutlichen Abnahme der Aktivität des Sinusknotens durch eine erhöhte Erregbarkeit des Vagusnervs, wird eine Therapie mit subkutan verabreichtem Atropin durchgeführt und es können Sympathomimetika eingesetzt werden.Intraatrieller Block
Wenn es auftritt die Durchgängigkeit der Erregung innerhalb der Vorhöfe ist gestört.
Atrioventrikulärer Block
Die Ursache der atrioventrikulären (AV) Blockade ist Pathologie des Durchgangs des Impulses, der die Ventrikel gleichzeitig durch alle drei Zweige des His-Bündels erregt. Sie werden nach Graden eingeteilt, die den Schweregrad der Erkrankung bestimmen.
1. Grad
Ein Herzblock ersten Grades tritt auf, wenn der Durchgang des elektrischen Impulses durch die atrioventrikuläre Region verzögert ist. Es wird nur durch ein EKG erkannt. Bei normaler Herzaktivität beträgt die Dauer des Impulsdurchgangsintervalls von den Vorhöfen zu den Ventrikeln (P – Q) 0,18 s. Wenn sich eine Blockade 1. Grades entwickelt, erhöht sich das Impulsleitungsintervall (P – Q) auf 0,3 s und mehr.
2. Grad
Ein Block 2. Grades ist durch eine weitere Zunahme von Erregungsleitungsstörungen im Atrioventrikularknoten gekennzeichnet. Es gibt drei Arten dieser Störung (Mobitz).
3. Grad
Mit dem 3. Grad der Blockade kommt die Impulsübertragung im Atrioventrikularknoten vollständig zum Erliegen. Und sie beginnen sich spontan zusammenzuziehen, unabhängig voneinander. Myokardpathologien, Arzneimittelvergiftungen und andere Faktoren führen zur Entwicklung einer vollständigen Blockade.
Intraventrikulärer Block
Intraventrikuläre Blockaden (ventrikulär) sind mit der Bildung einer Pathologie der Bahnen verbunden, die sich unterhalb des atrioventrikulären Knotens befinden: im His-Bündel oder einem oder mehreren seiner Schenkel. Bei dieser Art der Blockade wird der an die Ventrikel gerichtete Erregungsimpuls verzögert oder gar nicht weitergeleitet.
Video: Lektion über Herzblockaden
Ätiologie
- Grundsätzlich liegen die Ursachen eines Herzblocks im Fortschreiten von Krankheiten, wie zum Beispiel:
- Myokarditis vom thyreotoxischen, Diphtherie- oder Autoimmuntyp;
- diffuse Bindegewebserkrankungen;
- Herzfehler und Tumore;
- Sarkodien und Amyloidose;
- Myxödem;
- Syphilis, die das Herz befällt, und Myokarddefekte, die durch Rheuma verursacht werden;
- Herzinfarkt oder Kardiosklerose.
- Nicht weniger häufige Ursachen sind Arzneimittelvergiftungen, die durch Überdosierung bestimmter Arzneimittel verursacht werden: Chinidin (gegen Herzrhythmusstörungen), Corinfar, Verapamil, Digitalis und eine Reihe anderer. Besonders gefährlich sind Digitalispräparate bei Herzblockaden jeglicher Art.
- Bei völlig gesunden Menschen kommt es häufig zu einer unvollständigen Blockade. Am häufigsten liegt die Ursache in einer Übererregung des Vagusnervs, die durch erhöhte Belastung beim Training oder bei körperlicher Arbeit entsteht.
- Es gab Fälle einer angeborenen Blockade, die als Folge einer Pathologie der intrauterinen Entwicklung auftritt. In diesem Fall werden bei Neugeborenen Herzfehler usw. diagnostiziert.
- Eine Blockade kann auch durch bestimmte chirurgische Eingriffe zur Beseitigung verschiedener Herzfehler und anderer Anomalien verursacht werden.
Blockaden der intraventrikulären Lokalisation
Am häufigsten ist ein intraventrikulärer Herzblock. Es gibt mehrere Varianten, die danach klassifiziert werden, welcher Zweig des His-Bündels die Pathologie verursacht hat. Der Mechanismus, durch den der Erregungsimpuls von den Vorhöfen auf die Ventrikel übertragen wird, umfasst drei Verzweigungssegmente. Sie werden seine Beine genannt. Zunächst gibt es einen Abzweig zum RV (rechter Ventrikel). Man nennt ihn Bündelzweig (rechts). Als nächstes kommt das linke Segment (Bein), das nach unten gerichtet ist. Als Fortsetzung des Hauptstammes ist er dicker als die anderen. Direkt unterhalb des Segments, das zur Bauchspeicheldrüse abzweigt, teilt sich das linke Segment in einen hinteren und einen vorderen Zweig. Entlang des hinteren Astes wird die Erregung auf das Septum und entlang des vorderen Astes direkt auf den Ventrikel auf der linken Seite übertragen.
Schäden an einem Zweig des His-Bündels tragen zur Bildung eines Einzelbündelblocks bei. Ist die Erregungsleitung in zwei Zweigen gestört, spricht man von einer Zweibündelblockade. Wenn sich die Pathologie in allen drei Beinen entwickelt (vollständige Bündelläsion), bedeutet dies das Auftreten eines vollständigen Dreibündel-Querblocks vom atrioventrikulären (distalen) Typ.
Basierend auf der Lokalisation der Erregungsleitungspathologie erfolgt eine Unterteilung in rechtsventrikuläre und linksventrikuläre Blockaden. Wenn eine Erregungsleitungspathologie entlang des vorderen oder hinteren Teils des linken Segments des His-Bündels auftritt, kommt es zu einer Blockade der linken Herzkammer.
- Die Pathologie der Erregungsleitung des anterosuperioren linken Beins schreitet hauptsächlich mit der Entwicklung von Krankheiten voran, die zu einer Verdickung der Wand des linken Ventrikels (seiner Hypertrophie) führen. Dies kann eine Myokarditis, Anomalien des interventrikulären Septums, eine Herzerkrankung der Aorta, ein Herzinfarkt usw. sein. Es liegt eine Verletzung der Durchgängigkeit der Erregung entlang des vorderen Abschnitts der Seitenwand vor. Es ist ungewöhnlich verteilt, beginnend in den unteren Bereichen und allmählich nach oben steigend. Das heißt, zunächst wird das Septum zwischen den Ventrikeln erregt, dann wird der Impuls auf den unteren Teil der Hinterwand übertragen. Am Ende der Periode erreicht die Erregung entlang der Anastomosen den vorderen Abschnitt der Seitenwand. Das Kardiogramm zeigt, dass das QRS-Intervall um 0,02 s breiter ist als beim normalen Impulsdurchgang. Die R-Welle hat eine größere Höhe und die S-Welle eine größere Tiefe. Gleichzeitig bilden sich abnormale Q-Wellen.
- Wenn die Erregungsübertragung durch das His-Bündel (entlang seines linken Schenkels) vollständig aufhört, kommt es zu einem vollständigen linksventrikulären Block. Aber entlang des Abschnitts auf der rechten Seite verläuft der Impuls in einem normalen Rhythmus. Und erst nachdem eine Erregung im rechten Teil des Septums und RV erfolgt, wird der Impuls an den linken Ventrikel gesendet. Erregungsleitungsstörungen dieser Art werden durch schwere Herzerkrankungen verursacht, die zu Komplikationen in Form verschiedener Defekte des Myokards und des Impulsleitungssystems führen.
- Wenn die linksventrikuläre Blockade unvollständig ist, verlangsamt sich der Durchgang des elektrischen Impulses zur Verzweigung. Es wird transseptal in retrograder Richtung (von links nach rechts) entlang des rechten Zweigs des His-Bündels, ausgehend vom RV, zum LV gebracht.
Die Entwicklung einer Blockade des rechten Ventrikels wird in den meisten Fällen durch Krankheiten verursacht, die zu einer Überlastung des rechten Ventrikels und zur Bildung einer Wandverdickung führen. Anomalien dieser Art werden häufig durch eine Vergiftung des Körpers mit Medikamenten verursacht, die zur Beseitigung von Herzfunktionsstörungen verschrieben werden (Betablocker, Chinidin usw.). Ein RV-Block entwickelt sich sehr häufig bei Menschen, deren Herz völlig gesund ist. Die Anomalie in der Durchgängigkeit des Impulses liegt in diesem Fall darin, dass zuerst das Septum und das LV erregt werden und erst dann der Impuls auf das RV übertragen wird.
Aus dem oben Gesagten ergibt sich folgende Schlussfolgerung: Die Pathologie des Durchgangs des Erregungsimpulses an einem der Zweige des His-Bündels ist eine teilweise Blockade eines der Ventrikel, auf deren Seite eine pathologische Unterbrechung des Zweigs aufgetreten ist. Die Erregung an den blockierten Ventrikel wird auf abnormale „Bypass“-Weise übertragen: durch das Septum und den Ventrikel, der dem normal funktionierenden Zweig entspricht.
Intraventrikuläre Blockaden können hauptsächlich durch elektrokardiographische Untersuchungen identifiziert werden. Das Kardiogramm zeigt eine Abweichung der elektrischen Achse nach links um einen Winkel von bis zu 90° mit negativem Wert bei linksventrikulärem Block durch Erregungsleitungsstörungen im vorderen Segment. Eine Abweichung der elektrischen Achse nach rechts um einen Winkel von bis zu 90° weist bei positivem Wert auf eine Blockade des linken Seitenzahnbereichs hin. Der QRS-Komplex bleibt unverändert. Zur Klärung der Diagnose wird eine Holter-Überwachung durchgeführt (Messung über 24 Stunden oder länger).
Video: Lektion zu Bündelzweigblöcken
Warum ist ein Herzblock gefährlich?
Am gefährlichsten ist der vollständige atrioventrikuläre Block., da es schwerwiegende Folgen hat, die sich im Folgenden manifestieren:
- Das Auftreten einer chronischen Herzinsuffizienz, begleitet von Ohnmacht und Kollaps. Im Laufe der Zeit wird es fortschreiten und zu einer Verschlimmerung von Herz-Kreislauf-Erkrankungen (insbesondere koronarer Herzkrankheit), chronischen Nierenerkrankungen usw. führen.
- Vor dem Hintergrund eines langsamen Rhythmus entwickeln sich ektopische Arrhythmien, einschließlich ventrikulärer Tachykardie.
- Eine häufige Komplikation ist Bradykardie, die zu Hypoxie (Sauerstoffmangel) des Gehirns und MAS-Anfällen führt, deren häufiges Auftreten bei älteren Menschen die Ursache für Demenz ist.
- Manchmal verursacht ein MAS-Anfall Kammerflimmern, was zum plötzlichen Tod führt. Daher ist es wichtig, rechtzeitig Nothilfe zu leisten: Führen Sie bei Bedarf eine Herzmassage (indirekt) durch oder führen Sie eine Zwangsbeatmung durch.
- Bei Herzinfarkten oder Postinfarktzuständen kann ein vollständiger Herzblock einen kardiogenen Schock verursachen.
Diagnose
Wenn einige der ventrikulären Kontraktionen verloren gehen, nimmt ihre Anzahl ab. Dies geschieht sowohl bei vollständiger als auch bei teilweiser Blockade, einschließlich funktioneller Blockade. Um die Art seines Auftretens festzustellen, wird ein sogenannter Atropintest verwendet. Der Patient erhält Atropin. Eine unvollständige Blockade, deren Auftreten nicht mit pathologischen Veränderungen verbunden ist, verschwindet dann buchstäblich nach einer halben Stunde.
Im Elektrokardiogramm sind nur die Wellen verändert, was zeigt, dass der Impuls, der die Kontraktion auslöst, sehr langsam vom Vorhof zum Ventrikel gelangt. Bei einem partiellen Herzblock zweiten Grades zeigt das Kardiogramm, dass der Impuls langsamer vergeht. Die Vorhofkontraktionswelle wird aufgezeichnet, es gibt jedoch keine Welle, die auf eine ventrikuläre Kontraktion hinweist. Eine teilweise Blockade des rechten Beins wird im Kardiogramm durch leichte Veränderungen der Brustableitungen auf der rechten Seite und das Auftreten kleiner Kerben auf der S-Welle aufgezeichnet.
Pathologische Behandlungsmethode
Die Behandlung eines Herzblocks (antrioventrikulär) wird je nach Art und Ursache seines Auftretens verordnet. Bei einem atrioventrikulären Block ersten Grades ist eine ständige klinische Überwachung des Patienten ausreichend. Bei einer Verschlechterung seines Zustandes wird eine medikamentöse Therapie durchgeführt. Wenn sich die Blockade vor dem Hintergrund einer Herzerkrankung (Myokarditis oder akuter Herzinfarkt) entwickelt, wird zunächst die Grunderkrankung beseitigt. Die Behandlungsmethode für Blockaden 2. und 3. Grades wird unter Berücksichtigung des Ortes der Erregungsleitungsstörung ausgewählt.
- Handelt es sich um eine paroxysmale Blockade, erfolgt die Behandlung mit Sympathomimetika (Isadrin) oder der subkutanen Gabe von Atropin.
- Bei einer distalen Blockade führt die medikamentöse Therapie nicht zum gewünschten Effekt. Die einzige Behandlung ist die elektrische Stimulation des Herzens. Wenn die Blockade akut ist und als Folge eines Herzinfarkts auftritt, wird eine vorübergehende Elektrostimulation durchgeführt. Bei anhaltender Blockade sollte die Elektrostimulation kontinuierlich durchgeführt werden.
- Im Falle einer plötzlichen vollständigen Blockade, wenn eine elektrische Stimulation nicht möglich ist, wird dem Patienten eine Tablette unter die Zunge gelegt Isuprel oder Euspirana(oder eine halbe Tablette). Zur intravenösen Verabreichung werden diese Arzneimittel in Glukoselösung (5 %) verdünnt.
- Ein vollständiger Herzblock, der sich vor dem Hintergrund einer Digitalisvergiftung entwickelt, wird durch den Entzug von Glykosiden beseitigt. Wenn die Blockade, deren Rhythmus 40 Schläge pro Minute nicht überschreitet, auch nach Absetzen der intravenösen Glykoside bestehen bleibt Atropin. Zusätzlich werden intramuskuläre Injektionen verabreicht Unitola(bis zu viermal täglich). Bei Bedarf (aus medizinischen Gründen) wird eine vorübergehende Elektrostimulation durchgeführt.
Unter dem Einfluss von Medikamenten auf den Vagusnerv kommt es häufig vor, dass ein vollständiger Herzblock in einen teilweisen übergeht.
bedienen Sie sich
Bei unvollständiger Blockade ist keine spezifische medikamentöse Behandlung erforderlich. Aber Es muss darauf geachtet werden, die Wahrscheinlichkeit eines Fortschreitens zu schwerwiegenderen Formen zu verringern. Und auch die auftretenden Symptome wie Schwindel und Schweregefühl in der Brust sind nicht zu übersehen. Daher wird empfohlen, Ihren Lebensstil und Ihre Ernährung zu überdenken und schlechte Gewohnheiten aufzugeben. Wenn Sie durch die Blockade Beschwerden verspüren, gehen Sie wie folgt vor:
Komplette Herzblockaden
Schauen wir uns an, wie ein vollständiger intraventrikulärer Block, der durch pathologische Veränderungen verursacht wird, im EKG aussieht. Das Ausmaß der Schädigung jedes Zweigs des linken His-Beins wird durch die Abweichung der Isolinie in Richtung negativer oder positiver Werte angezeigt. Es befindet sich in neutraler Position (Nullposition), wenn die Erregung in einem normalen Rhythmus an die Ventrikel weitergeleitet wird. Wenn der Durchgang eines Impulses gestört ist, wird eine Verbreiterung aufgezeichnet QRS komplex, der in einigen Fällen mehr als 0,18 s erreicht.
Bei einem deutlichen Anstieg der Depolarisation durch Leitungsstörungen im His-Bündel kommt es zu einer frühen Repolarisation. Im Elektrokardiogramm wird dieser Vorgang wie folgt aufgezeichnet:
- Segment ST in den linken Teilen ist die Brust unterhalb der Isolinie verschoben; Zinke T hat die Form eines negativen gleichseitigen Dreiecks.
- Segment ST in den rechten Teilen der Brust - oberhalb der Isolinie, Zahn T mit einem positiven Wert.
Wenn ein Rechtsherzblock auftritt, geschieht Folgendes:
- Es entsteht ein niedriger Zahn S größere Breite;
- Zinke R, im Gegenteil, schmal, aber hoch;
- QRS Der Komplex hat die Form des Buchstabens M.
- Die sekundäre Repolarisation (früh) wird in den Brustableitungen rechts mit einem konvexen Aufwärtssegment dargestellt ST, was eine leichte Abwärtsverschiebung aufweist. In diesem Fall der Zahn T- mit Inversion (auf den Kopf gestellt).
Ein vollständiger atrioventrikulärer Block, der als Folge pathologischer Veränderungen im Myokard oder vor dem Hintergrund einer Überdosierung bestimmter Arten von Arzneimitteln auftritt, kann sich in distaler oder proximaler Form entwickeln.
- Der proximale Blocktyp tritt auf, wenn sich der ventrikuläre Schrittmacher im atrioventrikulären Knoten befindet. Im EKG ist diese Art von Blockade durch einen normalen (nicht erweiterten) Komplex gekennzeichnet QRS Die Häufigkeit ventrikulärer Kontraktionen ist recht hoch (bis zu 50 pro Minute).
- Beim distalen Typ hat der ventrikuläre Schrittmacher eine tiefere idioventrikuläre Position. Es ist das Bündel von Seinem mit all seinen Zweigen. Es wird als automatisches Zentrum dritter Ordnung bezeichnet. Das Elektrokardiogramm zeigt, dass die Anzahl der ventrikulären Kontraktionen reduziert ist und 30 pro Minute nicht überschreitet. Darauf deutet die Verbreiterung des Komplexes hin QRS mehr als 0,12 s und Überlappung mit dem Ventrikel QRS Zahnkomplex R. Es kann eine veränderte Form haben (wenn der automatische Impuls unterhalb des Punktes auftritt, an dem sich das His-Bündel zu verzweigen beginnt). Der Ventrikelkomplex behält seine unveränderte Form, wenn der Ausgangspunkt der Lokalisierung des automatischen Impulses im Bündel selbst liegt.
Beim atrioventrikulären Block kommt es zu einer gleichzeitigen Kontraktion der Ventrikel und Vorhöfe. Dies führt zu einem verstärkten Klang des ersten Tons, der als „Kanone“ bezeichnet wird. Beim Zuhören ist es deutlich zu hören. Die Symptome einer solchen Blockade hängen vom Grad der Durchblutungsstörung und den Ursachen ab, die sie verursachen. Wenn die Häufigkeit der ventrikulären Kontraktionen hoch genug ist (mindestens 36 pro Minute) und keine Begleiterkrankungen vorliegen, verspüren die Patienten keine Beschwerden oder unangenehmen Empfindungen. In einigen Fällen kommt es zu Schwindelgefühlen, wenn die Durchblutung des Gehirns abnimmt und das Bewusstsein in regelmäßigen Abständen verwirrt wird.
Mit zunehmender Dauer des Intervalls zwischen den ventrikulären Kontraktionen kann ein teilweiser AV-Block vollständig werden, was zu akuten Durchblutungsstörungen im Gehirn führt. Oft geht es mit einer leichten Bewusstlosigkeit und Herzschmerzen einher. In schwereren Fällen kommt es zu MAS-Anfällen, begleitet von Krämpfen, und die Person verliert für kurze Zeit das Bewusstsein. Ein längerer Kammerstillstand kann aufgrund von Kammerflimmern zum sofortigen Tod führen.
Medikamentöse Therapie zur vollständigen Blockade
Die Therapie einer vollständigen Blockade jeglicher Art erfolgt auf der Grundlage der Ätiologie und Pathogenese.
Zu den radikalen Methoden gehört die Implantation eines Herzschrittmachers. Hinweise für den Einsatz sind:
- niedrige ventrikuläre Frequenz;
- verlängerte Asystoliedauer (mehr als 3 s);
- Auftreten von MAS-Angriffen;
- vollständige Blockade, kompliziert durch anhaltende Herzinsuffizienz, Angina pectoris und andere Erkrankungen des Herz-Kreislauf-Systems.
Vorhersage
Eine günstige Prognose ist nur bei Teilblockaden gegeben. Die Entwicklung einer vollständigen Blockade dritten Grades führt zu einer vollständigen Behinderung, insbesondere wenn sie durch eine Herzinsuffizienz kompliziert wird oder vor dem Hintergrund eines Myokardinfarkts auftritt. Die Implantation eines Herzschrittmachers ermöglicht günstigere Prognosen. Bei manchen Patienten kann es bei der Anwendung zu einer teilweisen Wiederherstellung der Arbeitsfähigkeit kommen.
Merkmale von Herzblocklokalisationen
Sein Bündel und seine Blockade
Sein Bündelblock weist Besonderheiten auf. Es kann konstant sein oder periodisch auftreten. Manchmal ist sein Auftreten mit einer bestimmten Herzfrequenz verbunden. Aber das Wichtigste ist, dass diese Art von Herzblock nicht durch eine schwere Erkrankung verschlimmert wird. Und obwohl diese Blockade an sich keine Gefahr für die menschliche Gesundheit darstellt, kann sie als Vorbote einer schwerwiegenderen Herzerkrankung (insbesondere eines Myokardinfarkts) dienen. Daher ist es notwendig, sich regelmäßig einer Herzuntersuchung mittels EKG zu unterziehen.
Eine krankhafte Erregungsleitungsstörung, deren Lokalisation der Schenkel wird, kann lebensbedrohlich sein. Dies erklärt sich aus der Tatsache, dass sie ein Herzschrittmacher vierter Ordnung ist. Es regeneriert niederfrequente Impulse (nicht mehr als 30 pro Minute). Es ist zu beachten, dass der Impuls mit der höchsten Frequenz (bis zu 80 pro Minute) im Sinusknoten gebildet wird. Der darauf folgende AV-Knoten zweiter Ordnung erzeugt Impulse mit einer Abnahme der Frequenz auf 50 pro Minute. Das His-Bündel (Schrittmacher dritter Ordnung) erzeugt Impulse mit einer Frequenz von 40 pro Minute. Daher werden sie im Falle einer Behinderung des Erregungsimpulses entlang der Schrittmacher aller Ebenen automatisch in den Purkinje-Fasern gebildet. Ihre Frequenz sinkt jedoch auf 20 pro Minute. Und dies führt zu einer erheblichen Verringerung der Blutversorgung des Gehirns, verursacht dessen Hypoxie und führt zu pathologischen irreversiblen Störungen seiner Arbeit.
Sinoatrialer Herzblock
Eine Besonderheit des Sinusblocks (SB) besteht darin, dass er gleichzeitig mit anderen Arten von Herzrhythmusstörungen und Erregungsleitungsstörungen auftreten kann. Sinusblockaden werden manchmal durch einen schwachen Sinusknoten verursacht. Es kann dauerhaft, vorübergehend oder latent sein.
Dabei werden drei Stadien seiner Manifestation unterschieden.
- Im ersten Stadium ist die Passage des Impulses durch die Sinusregion verzögert. Es kann nur durch elektrophysiologische Untersuchungen nachgewiesen werden.
- Im zweiten Schritt sollten zwei Arten von SB in Betracht gezogen werden. Bei der Entwicklung des ersten Typs kommt es am Ausgang der Vorhöfe zu einer periodischen Blockierung eines Impulses. Manchmal werden mehrere Impulse hintereinander gleichzeitig blockiert, mit Weckenbach-Periodizität. Das der Pause entsprechende R-R-Intervall wird verlängert. Sein Wert beträgt jedoch weniger als das Doppelte des R-R-Intervalls, das der Pause vorausgeht. Allmählich werden die Intervalle, die auf eine lange Pause folgen, kürzer. Die Erkennung erfolgt im Rahmen eines Standard-EKGs, auf dem die Pulsfrequenz unverändert angezeigt wird.
- Der zweite Typ ist durch eine plötzliche Unterbrechung der Impulsleitung gekennzeichnet, bei der es keine Weckenbach-Perioden gibt. Im Kardiogramm wird die Pause als Verdoppelung, Verdreifachung usw. aufgezeichnet. hält R-R inne.
- Das dritte Stadium ist eine vollständige Störung der Impulsleitung in den Vorhöfen.
Interatrieller Block
Eine der kleinen seltenen Herzrhythmusstörungen ist der interatriale Block. Wie alle anderen Typen besteht es aus drei Stufen.
- Der Erregungsimpuls ist verzögert.
- Periodische Blockierung des Erregungsimpulses, der in den linken Vorhof gelangt.
- Dissoziation der Vorhofaktivität oder vollständige Erregungsleitungsstörung.
Die dritte Stufe ist durch die automatische Bildung von Impulsen aus zwei Quellen gleichzeitig gekennzeichnet: dem Sinus- und Gastroatrialknoten. Dies liegt daran, dass aufgrund der auftretenden Pathologie des Sinusknotens die Anzahl der darin gebildeten Impulse stark abnimmt. Gleichzeitig kommt es zu einer beschleunigten Impulsbildung im AV-Knoten. Dies führt zu einer gleichzeitigen Kontraktion der Ventrikel und Vorhöfe, unabhängig voneinander. Diese Art der Blockade hat einen anderen Namen: „Präventrikuläre Dissoziation“ oder Dissoziation mit Interferenz. Im Elektrokardiogramm wird es zusammen mit normalen Kontraktionen aufgezeichnet. Beim Zuhören ist ab und zu ein sonorerer „Gun“-Ton zu hören.
Herzblock im Kindesalter
Im Kindes- und Jugendalter bilden sich die gleichen Arten von Blockaden wie bei Erwachsenen, die sich nur in der Ursache des Auftretens unterscheiden: erworbene (aufgrund einer Krankheit) oder angeborene Ätiologie. Erworbene Formen bei Kindern und Jugendlichen sind sekundär und entwickeln sich als Komplikation nach einer Operation zur Beseitigung verschiedener Herzerkrankungen oder vor dem Hintergrund von Erkrankungen mit entzündlicher oder infektiöser Ätiologie.
Eine angeborene Blockade kann folgende Ursachen haben:
- Diffuse Schädigung des Bindegewebes der Mutter.
- Das Vorliegen von Diabetes mellitus Typ II (insulinabhängig) bei der Mutter. Dieses Syndrom wird Legerne-Krankheit genannt.
- Nicht vollständig ausgebildetes rechtes Bein des His-Bündels.
- Anomalie in der Entwicklung der interatrialen und interventrikulären Septen.
- M.Lev-Krankheit
Am gefährlichsten ist der atrioventrikuläre oder vollständige Querblock dritten Grades, der durch eine Schädigung aller drei Beine des His-Bündels verursacht wird. Wenn sie auftreten, fehlt die Impulsleitung von den Vorhöfen zu den Ventrikeln vollständig. Es treten nicht immer ausgeprägte Symptome auf. Die einzige Manifestation ist Bradykardie.
Aber im weiteren Verlauf kommt es zu einer allmählichen Dehnung der Herzkammern, hämodynamischen Störungen mit einer Verlangsamung des gesamten Blutflusses. Dies führt zu einer Verschlechterung der Sauerstoffversorgung des Gehirns und des Myokards. Als Folge einer Hypoxie treten bei Kindern neuropsychische Störungen auf. Sie können sich Unterrichtsmaterial schlecht merken und verarbeiten und bleiben in der körperlichen Entwicklung hinter ihren Altersgenossen zurück. Das Kind verspürt häufig Schwindel, Schwäche und leichte Ohnmacht. Jede Stresssituation und erhöhte körperliche Aktivität können zu einer Ohnmacht führen.
Bei der Behandlung einer vollständigen Blockade bei Kindern werden entzündungshemmende und hormonelle Medikamente, Antioxidantien, Nootropika und Vitaminkomplexe eingesetzt. Schwere Formen, bei denen eine medikamentöse Therapie wirkungslos ist, sollten durch Herzstimulation beseitigt werden. Herzschrittmacher werden auch bei der Behandlung angeborener Herzblockaden mit Bradykardie eingesetzt. Die Notfallhilfe bei Bewusstlosigkeit (MAS-Anfall) besteht aus einer geschlossenen (indirekten) Herzmassage, der Gabe von Atropin oder Adrenalin. Eine kontinuierliche Überwachung der Leitfähigkeit durch ein EKG wird empfohlen.
Angeborene Herzblockaden führen häufig zum Tod eines Kindes im ersten Lebensjahr. Bei einem Neugeborenen äußern sie sich durch folgende Symptome:
- Bläue oder Zyanose der Haut, Lippen;
- Erhöhte Angst oder umgekehrt übermäßige Lethargie;
- Das Baby weigert sich, die Brust zu nehmen;
- Er verspürt vermehrtes Schwitzen und eine erhöhte Herzfrequenz.
Bei milden Formen ist eine medikamentöse Behandlung nicht erforderlich. Das Kind muss jedoch ständig von einem Kardiologen überwacht werden. In manchen Fällen wird ein chirurgischer Eingriff empfohlen, der das Leben des Babys retten kann.
sosudinfo.ru
Ursachen für einen Herzblock
I-Grad-Blockaden und unvollständige His-Blockaden, die sich klinisch nicht manifestieren, können eine Variante der Norm sein oder bei Sportlern, bei Personen mit vegetativ-vaskulärer Dystonie sowie bei Kindern, Jugendlichen und Jugendlichen mit Prolaps auftreten Mitralklappe, offenes Foramen ovale und andere kleinere Anomalien des Herzens.
Blockaden 2. und 3. Grades, vollständige intraventrikuläre Blockaden, Dreibündelblockaden (sowohl des rechten als auch der beiden Zweige des linken His-Beins) treten fast immer bei organischen Schäden am Herzgewebe auf. Zu den Krankheiten, die entzündliche oder vernarbende Prozesse im Myokard verursachen, gehören:
Symptome einer Herzblockade
Blockaden ersten Grades, unvollständige Einzelbündelblockade seiner Beine, intraatriale Blockade manifestieren sich in der Regel nicht klinisch und können nur im Rahmen einer Routineuntersuchung per EKG festgestellt werden.
Vollständige Blockaden äußern sich durch Symptome einer Herzrhythmusstörung und Anzeichen der Grunderkrankung. Diese klinischen Manifestationen können plötzlich auftreten, vor dem Hintergrund eines guten Gesundheitszustands, oder sie können über einen längeren Zeitraum mit Phasen der Verschlechterung bestehen, an die sich der Patient angepasst und „gelernt“ hat, ihnen keine Beachtung zu schenken. Wenn Sie jedoch einige dieser Symptome bemerken, sollten Sie einen Arzt zur Untersuchung aufsuchen, da einige Symptome ein Zeichen für drohende gefährliche Zustände sein können.
Symptome einer Rhythmusstörung:
- Schwäche, erhöhte Müdigkeit, verminderte Fähigkeit, frühere körperliche Arbeiten auszuführen,
- ein Gefühl von Unterbrechungen in der Herzarbeit - ein Gefühl des Nachlassens oder Herzstillstands, Unbehagen in der Brust,
- Schwindel, plötzlich aufblitzende Flecken vor den Augen allgemeine Schwäche mit einem Gefühl von Benommenheit, Tinnitus,
- Morgagni-Edens-Stokes-Anfälle (MES-Anfälle) - plötzliche scharfe Blässe, kalter, klebriger Schweiß, fadenförmiger, seltener Puls, Bewusstlosigkeit, mögliche Krämpfe aufgrund von Hirnhypoxie. In der Regel wird das Bewusstsein nach einigen Sekunden oder zwei bis drei Minuten wiederhergestellt. Geschieht dies jedoch nicht und fehlen Atmung und Herzschlag, bedeutet dies, dass sich eine Herzasystolie (Herzstillstand) und ein klinischer Tod entwickelt haben.
- vollständige Blockade des linken His-Bündels, die zum ersten Mal im Leben plötzlich auftrat, kann zur Entwicklung eines akuten Linksherzversagens mit Lungenödem führen, das durch Ersticken, Husten mit schaumigem Auswurf und Blaufärbung der Haut gekennzeichnet ist die Lippen, das Gesicht, die Finger und der Schock.Symptome der Grunderkrankung – Brustschmerzen bei körperlicher Aktivität oder in Ruhe bei koronarer Herzkrankheit, Atemnot, kalte Hände und Füße, Zyanose (Blaufärbung) der Finger, Nase, Ohren oder des gesamten Gesichts und der Gliedmaßen bei Herzfehlern, Kopfschmerzen okzipitaler Lokalisation mit Übelkeit und Erbrechen mit Bluthochdruck, hohem Fieber oder anhaltendem Temperaturanstieg von nicht mehr als 37,5 °C mit Infektionen, Gelenk- und Hautschäden bei systemischen Erkrankungen und vielen anderen.
Diagnose eines Herzblocks
Auch bei der Klärung der Beschwerden des Patienten kann der Arzt über eine vorläufige Diagnose nachdenken. Zur weiteren Diagnostik kommen folgende Methoden zum Einsatz:
- Das Standard-EKG ist die wichtigste informative Methode zur Bestätigung des Vorliegens einer Blockade. Ein einzelnes Elektrokardiogramm kann jedoch nicht immer die Anzeichen einer Blockade „erfassen“, insbesondere bei vorübergehenden Herzblockaden.
Anzeichen einer Sinusblockade sind periodische Verluste von P-QRS-Komplexen aufgrund der Tatsache, dass nicht jeder Impuls vom Sinusknoten die Vorhöfe und damit die Ventrikel erreicht. Eine Verlängerung des RR-Intervalls um das Zweifache und manchmal noch mehr.
Anzeichen eines intraatrialen Blocks sind eine Aufspaltung und Verbreiterung der P-Welle um mehr als 0,11 s und die damit verbundene Verlängerung des PQ-Intervalls. Manchmal tritt zusätzlich eine negative P-Welle auf (mit vollständiger Dissoziation des rechten und linken Vorhofs und deren Kontraktionen in einem separaten Rhythmus).
Anzeichen eines atrioventrikulären Blocks ersten Grades sind eine ständige Verlängerung des PQ-Intervalls um mehr als 0,20 s, Mobitz-Typ 1 zweiten Grades – mit jeder weiteren Kontraktion verlängert sich das PQ-Intervall immer mehr, bis ein kardialer P-QRS-Komplex ausfällt, dann das Ganze Der Zyklus wiederholt sich erneut. Blockade zweiten Grades vom Mobitz-Typ 2 – die Dauer des PQ-Intervalls bei jeder Kontraktion wird gleichermaßen um mehr als 0,20 s verlängert, und die ventrikulären QRS-Komplexe fallen zufällig ohne klare Periodizität aus und können deformiert werden. Blockade II. Grades, Typ 3 – nein jede Sekunde oder zwei oder mehr P-QRS-Komplexe hintereinander. Blockade dritten Grades – vollständige Trennung des Rhythmus der Vorhöfe und Ventrikel – die Häufigkeit der Vorhofkontraktionen beträgt 70 – 80 pro Minute, der Kammerkontraktionen – 40 – 50 pro Minute oder weniger. Vorhof-P-Wellen sind nicht mit ventrikulären QRS-Komplexen verbunden, sie können sich überlappen, vor oder nach diesen liegen.
Anzeichen einer intraventrikulären Blockade: Bei unvollständigen Blockaden ist der QRS-Komplex nicht verbreitert, nicht deformiert, Veränderungen der R-Welle (verbreitert und gezackt) und der S-Welle werden in den linken oder rechten Ableitungen beobachtet, je nach Art der Blockade (rechts oder). linkes Bein); mit vollständigen Blockaden – erweiterte deformierte QRS-Komplexe mit einer Länge von mehr als 0,12 s, breite tiefe S-Welle in den entsprechenden Ableitungen (III, aVF, V 1,2 mit rechter Blockade, I, aVL, V 5, 6 mit linker Blockade).
Kompletter Linksschenkelblock
— Die tägliche EKG-Überwachung ist bei vorübergehenden Blockaden aufschlussreich, da Sie damit den Herzrhythmus und die Leitfähigkeit den ganzen Tag über, auch nachts, analysieren können.
— Das Belastungs-EKG wird zur Bestimmung der Toleranz gegenüber körperlicher Aktivität verwendet und ermöglicht die Bestimmung der Funktionsklasse der koronaren Herzkrankheit und der chronischen Herzinsuffizienz.
— Echokardiographie, Thoraxradiographie, MRT des Herzens, Koronarangiographie werden verwendet, um nach der Grunderkrankung zu suchen, die Erregungsleitungsstörungen verursacht.Behandlung von Herzblockaden
Die Blockadetherapie beginnt mit der Behandlung der Grunderkrankung. Blockaden ersten Grades, die sich klinisch nicht manifestieren, bedürfen keiner Behandlung.
Bei einer Überdosierung von rhythmusverlangsamenden Medikamenten werden diese Medikamente komplett abgesetzt. Bei Herzblockaden Betablocker (Propranolol, Bisoprolol, Atenolol, Anaprilin, Tenoric, Obzidan, Egilok usw.), Herzglykoside (Strophanthin, Korglykon, Digoxin), Antiarrhythmika (Ajmalin, Cordaron, Verapamil, Diltiazem, Chinidin) sind kontraindiziert.
Bei Funktionsblockaden im Zusammenhang mit Gefäßdystonie, geringfügigen Herzanomalien, Sport, Sinusblockaden 1. bis 2. Grades und intrakardialen Blockaden werden Medikamente verschrieben, die den Stoffwechsel im Herzmuskel verbessern – ATP, Riboxin, Vitamine, Antioxidantien (Ubichinon, Mexidol, Actovegin). ).
Ein vollständiger atrioventrikulärer Block wird mit einer Behandlung mit Isoprenalin und Orciprenalin behandelt, wonach über die Implantation eines künstlichen Herzschrittmachers entschieden wird.
Es gibt keine spezifischen Medikamente zur Behandlung eines intraventrikulären Blocks. In schweren Fällen (vollständige rechte oder linke Blockade vor dem Hintergrund eines akuten Myokardinfarkts, Zwei- und Drei-Faszikel-Blockaden, insbesondere bei MES-Anfällen) wird eine vorübergehende oder dauerhafte Stimulation eingesetzt.
Erste Hilfe bei Herzblockaden
Als Erste Hilfe für einen Patienten mit MES-Anfällen sind 1 - 2 Tabletten Isadrin unter der Zunge (5 - 10 mg), subkutane Gabe von Atropin, intravenöse Gabe von Adrenalin, Noradrenalin angezeigt. Bei fehlender Atmung und Herzaktivität – indirekte Herzmassage und künstliche Beatmung bis zum Eintreffen des Krankenwagens.
Rettungswagenteam im Falle von klinischer Tod Die Kardioversion (Rhythmuswiederherstellung) wird mithilfe einer elektrischen Entladung eines Defibrillators und einer Notfall-Krankenhauseinweisung auf der Intensivstation durchgeführt, um das Problem der Implantation eines künstlichen Kardioverters – Defibrillators in das Herz – weiter zu lösen.
Zur Behandlung der Grunderkrankung werden nichtsteroidale Antirheumatika, Glukokortikoide (Prednisolon, Hydrocortison), Penicillin-Antibiotika, Diuretika (Diuretika), blutdrucksenkende Arzneimittel (Enalapril, Perindopril), Aspirin zur Verminderung der Thrombusbildung in der Blutbahn und auf der anderen Seite eingesetzt Es werden Medikamente eingesetzt, die den Cholesterinspiegel im Blut normalisieren (Statine) usw.
Lebensstil mit Herzblock
Beim Lebensstil kommt es auf eine Ernährungskorrektur mit einer Erhöhung von Proteinen, pflanzlichen Fetten usw. an komplexe Kohlenhydrate und Begrenzung tierischer Fette und einfache Kohlenhydrate, Reduzierung erheblicher körperlicher Aktivität, richtige Organisation Tagesablauf mit ausreichend Ruhezeiten.
Ein Kind mit angeborenem oder erworbenem Herzblock kann keinen für Kinder seines Alters normalen Lebensstil führen, da ihm der Sportunterricht, der Besuch von Sportvereinen und -abteilungen sowie jeglicher erheblicher Stress untersagt ist. Ein junger Mann mit einer Blockade zweiten Grades oder höher wird höchstwahrscheinlich nicht für den Militärdienst geeignet sein. Die Frage einer Schwangerschaft für Frauen wird streng individuell unter Beteiligung von Kardiologen, Herzchirurgen, Geburtshelfern, Gynäkologen und anderen Spezialisten entschieden.
Wenn unangenehme Symptome zunehmen und sich Ihr Gesundheitszustand deutlich verschlechtert, ist es zwingend erforderlich, rechtzeitig Ihren Arzt zu kontaktieren. Ein Patient mit einer Blockade muss eine verantwortungsvolle Haltung gegenüber seiner Krankheit einnehmen und verstehen, dass die Blockade vorliegt hochgradig kann jederzeit tödlich enden. Um dies zu verhindern, sollten Sie auf Ihre Gesundheit achten, auf den Rat der Ärzte hören und deren Diagnose- und Behandlungsvorschriften strikt befolgen.
Komplikationen eines Herzblocks
Zu den Komplikationen gehören:
— Progression der Blockade, zum Beispiel schreitet ein AV-Block 1. Grades oft zu einer Blockade 1. Grades II fort, selten bis zu einer vollständigen AV-Blockade. In diesem Zusammenhang ist eine dynamische Überwachung mit EKG-Überwachung des Patienten wichtig. Ein zunächst bestehender AV-Block zweiten Grades, Typ II, entwickelt sich häufig zu einem vollständigen Block.
- Komplikationen vollständiger Blockaden - akutes linksventrikuläres Versagen mit Lungenödem, ventrikulärer Asystolie und plötzlicher Tod.
- Fortschreiten einer chronischen Herzinsuffizienz.
- Lungenembolie, Myokardinfarkt, ischämischer Schlaganfall.Prävention ist eine kompetente medikamentöse Behandlung der Grunderkrankung, die rechtzeitige Feststellung der Indikationen für die Implantation eines Herzschrittmachers.
Vorhersage
Die Prognose für Blockaden ersten Grades ohne Vorliegen einer organischen Herzschädigung ist günstig.
Bei kompletten Blockaden wird die Prognose durch die Art der Grunderkrankung, den Grad der Herzfunktionsstörung und das Stadium der chronischen Herzinsuffizienz bestimmt. Die Häufigkeit und Anzahl von MES-Anfällen sind keine Prädiktoren für die Mortalität, das heißt, sie haben keinen Einfluss auf die Prognose – bei manchen Patienten können Anfälle häufig auftreten, während bei anderen ein einziger Anfall im Leben tödlich sein kann.Prognose für Patienten in der akuten Phase eines Myokardinfarkts, erschwert durch die Entwicklung einer vollständigen linken oder linken Herzinfarkterkrankung rechte Blockade Sein Bündel, äußerst ungünstig.
Allgemeinmedizinerin Sazykina O.Yu.
Ein Herzblock ist ein pathologischer Prozess, der mit dem impulsleitenden System des Herzens verbunden ist. Herzblock ist ein sehr häufiges Phänomen, da der Grund für sein Auftreten eine Herzerkrankung ist. Herzblockaden können sich im Mutterleib entwickeln und erworben, dauerhaft oder vorübergehend sein. Einige Herzblockaden manifestieren sich möglicherweise nicht und werden möglicherweise durch andere Krankheiten „maskiert“.
Ein vollständiger Herzblock ist durch das Aufhören der Erregung durch darüber liegende Herzschrittmacher gekennzeichnet.
Ein unvollständiger Herzblock tritt auf, wenn die Weiterleitung von Impulsen durch das Reizleitungssystem langsamer wird. Bei einem kompletten Herzblock kommt es zu keiner Asystolie, da der darunter liegende Knoten die Funktionen des Herzschrittmachers übernimmt. Dadurch nimmt die Zahl der Herzkontraktionen ab und es kommt nicht zum Herzstillstand. Allerdings reicht diese Kompensationsarbeit oft nicht aus, was zu einer Herzinsuffizienz führen kann.
Ursachen für Herzblockaden
Um die Ursache eines Herzblocks zu verstehen, ist es notwendig, die Struktur des Reizleitungssystems zu verstehen. Die wichtigste Formation, die den Impuls erzeugt, ist der Sinusknoten. Er ist in oberen Abschnitt rechter Vorhof, zwischen den Bereichen, in denen die Hohlvene in den Vorhof eintritt. Der Sinusknoten enthält zwei Arten von Zellen: P-Zellen, die Impulse erzeugen können, und T-Zellen, die sich an der Peripherie des Sinusknotens befinden und die Funktion der Impulsleitung übernehmen. Normalerweise beträgt die Frequenz der Impulsbildung durch den Sinusknoten 60-80 pro Minute.
Vom Sinusknoten wird der Impuls über mehrere Wege zu den Vorhöfen verteilt. Vorderer Weg, oder Bachmann-Trakt, leitet die Erregung zur Vorderwand des rechten Ventrikels und ist im Vorhofseptum in einen Zweig, der zum Atrioventrikularknoten verläuft, und einen Zweig, der zum linken Vorhof wandert, unterteilt. Entlang verläuft der Mittelweg bzw. Wenckebach-Trakt Vorhofseptum. Der Tractus Torrel bzw. Tractus posterior verläuft am unteren Rand des Septums zwischen den Vorhöfen zum Atrioventrikularknoten, wobei sich Fasern bis zur Wand des rechten Vorhofs ausbreiten. Die normale Impulsausbreitung erfolgt entlang der Bachmann- und Wenckebach-Wege, da diese die kürzesten sind.
Das nächste „Ziel“ in der Erregungsbewegung ist der Atrioventrikularknoten oder der Aschoff-Tawar-Knoten. Sein Standort liegt im unteren Teil des rechten Vorhofs rechts vom Vorhofseptum. Die Hauptaufgabe dieser Formation besteht darin, Impulse herauszufiltern, die aus dem Atrium kommen. Schließlich wird nicht jeder Impuls aus dem Vorhof im Sinusknoten gebildet. Ihre Bildung kann auch in einigen Bereichen des Atriums erfolgen. Und auch der atrioventrikuläre Knoten lässt nicht alle Impulse durch, wenn Sinustachykardie mit einer Frequenz von mehr als 200 pro Minute. Der AV-Knoten selbst kann zusammen mit dem His-Bündel Erregungen mit einer Frequenz von 40-60 pro Minute erzeugen.
Das His-Bündel hat seinen Ursprung im Atrioventrikularknoten (AV-Knoten). Es besteht aus zwei Teilen: dem Anfangsabschnitt, der nicht mit dem kontraktilen Myokard in Kontakt kommt, und dem Verzweigungsabschnitt, der an der weiteren Erregungsleitung zu den Ventrikeln beteiligt ist.
Der rechte und linke Bündelzweig sind auf die Ventrikel gerichtet. Linkes Bein Das Herz bildet zwei Zweige – einen vorderen und einen hinteren. In den Beinen des Herzens befinden sich Automatismusfasern, die ebenfalls in der Lage sind, Erregungen mit einer Frequenz von 15-40 pro Minute zu erzeugen.
Purkinje-Fasern sind die Endzweige des Reizleitungssystems des Herzens. Sie durchdringen das gesamte ventrikuläre Myokard.
Herzblockaden können durch Erregungsleitungsstörungen verursacht werden.
Alle Herzblockaden sind unterteilt in:
1. Sinoaurikulärer Block;
2. Blockade innerhalb der Vorhöfe;
3. atrioventrikulärer Block;
4. ventrikulärer Block;
5. Blockade der Herzbeine (Astbeine).
Ein Herzblock kann auftreten, wenn Infektionskrankheiten, Vergiftung, Überdosierung von Herzglykosiden, Novocainamid, Chinidin.
Manchmal kann ein Herzblock angeboren sein. Beispielsweise tritt ein atrioventrikulärer Block dritten Grades bei 1 von 25.000 Neugeborenen auf.
Rechter Herzblock
Der Herzblock kann als Rechtsschenkelblock durchgeführt werden. Es äußert sich in langsamen Impulsen oder fehlender Erregung im Einflussbereich des rechten Beins. Am häufigsten treten alle Herzblockaden bei Patienten mit verschiedenen Herzfehlern, Kardiosklerose, Myokardinfarkt und Myokarditis auf.
Ein Herzblock kann mit der Entwicklung einer paroxysmalen supraventrikulären Tachykardie und eines Myokardinfarkts einhergehen. Wird häufig bei Männern nach dem 40. Lebensjahr beobachtet.
Blockaden des rechten Herzschenkels sind durch bestimmte EKG-Messwerte gekennzeichnet. Eine solche Läsion ist sehr selten und kommt bei 0,15–0,2 % aller Blockaden vor. In 50 % der Fälle kommt es bei Patienten zu einer Blockade des rechten Herzbeins jung nicht mit einer Herzerkrankung verbunden.
Das klinische Bild einer Blockade des rechten Herzschenkels manifestiert sich, wenn es sich ohne eine vollständige Blockade des His-Bündels entwickelt, nicht symptomatisch. Die Beschwerden des Patienten entstehen vor dem Hintergrund der Grunderkrankung. Die Diagnose erfolgt mittels standardmäßiger elektrokardiographischer Untersuchungen und Holter-Überwachung.
Linker Herzblock
Die Blockade des linken Herzschenkels kann vollständig oder teilweise sein. Eine vollständige Blockade des linken Schenkels tritt in 0,5–2 % und nach 50 Jahren in 9 % der Fälle von Herzblock auf. Eine Blockade des vorderen Asts des linken Herzschenkels macht 1–4,5 % der Fälle aus, die des hinteren Asts – 0,1 %. Einer der Äste des linken Beins kann an pathologischen Prozessen beteiligt sein oder es kann eine totale Blockade vorliegen.
Blockaden des linken Beins können mit Blockaden des rechten Beins kombiniert werden und einen vollständigen Block der Ventrikel bilden. Häufig geht mit der Blockade des linken Schenkels ein Myokardinfarkt einher, der die hämodynamischen Störungen der Grunderkrankung verschlimmert. Die Symptome entsprechen der Hauptpathologie. Der Patient klagt über drückende Schmerzen in der Brust, die auch nach der Einnahme von Nitraten nicht aufhören. Der Patient wird von Gefühlen der Todesangst, Schwäche und klebrigen, kalten Schweißtropfen begleitet. Während des Krankenhausaufenthaltes werden Anzeichen eines Herzinfarkts festgestellt.
Ventrikulärer Herzblock
Unter ventrikulärem Herzblock versteht man eine Blockade des atrioventrikulären Übergangs. Der atrioventrikuläre Herzblock kann bis zu drei Grad betragen.
Ein vollständiger Herzblock entspricht einem atrioventrikulären Block dritten Grades. Eine Blockade I-Grades wird bei 0,45–2 % der Menschen und über 60 Jahren bei 4,5–14,4 % und nach 70 Jahren bei 40 % der Menschen beobachtet. Am häufigsten tritt ein ventrikulärer Block dritten Grades vor dem Hintergrund eines Myokardinfarkts im Bereich des atrioventrikulären Übergangs auf. Alle AV-Blockaden werden in vorgeburtliche und erworbene AV-Blockaden unterteilt. Je nach Verlauf werden sie in akute, vorübergehende und chronische unterteilt. Je nach Schwere der Impulsleitungsstörungen werden sie in AV-Blockaden ersten Grades, zweiten Grades, unterteilt in Mobitz I, Mobitz II, hohen Grades und dritten Grades unterteilt. Das klinische Bild von AV-Blockaden kann unterschiedlich sein: Sie können asymptomatisch sein, es kommt zu zufälligen Befunden im EKG, es kommt zu Ohnmachtsanfällen, es kommt zu einer Verschlimmerung von Koronar- und Herzinsuffizienz und es kommt zu Pausen- und Unterbrechungsgefühlen im Herzen.
Behandlung von Herzblockaden
Alle Antiarrhythmika werden in mehrere Klassen eingeteilt. Die erste Klasse umfasst Medikamente, die Natriumkanäle blockieren.
Zur Klasse IA gehören die Medikamente Chinidin, Novocainamid, Ritmilen.
Medikamente der Klasse IB haben eine Lidocain-ähnliche Wirkung: Lidocain, Difenin.
Medikamente der Klasse IC verursachen eine starke Blockade der Natriumkanäle, dazu gehören Ritmonorm, Enkainid, Gilurythmal.
Zu den Antiarrhythmika der Klasse II gehören Betablocker: Propranolol, Nadolol, Bisoprolol, Esmolol, Atenolol.
Medikamente der Klasse III sind Medikamente, die Kaliumkanäle blockieren: Amiodaron, Nibentan, Sotalol.
Antiarrhythmika der Klasse IV sind Medikamente, die eine hemmende Wirkung auf das Reizleitungssystem des Herzens haben. Dies sind die Medikamente Verapamil und Diltiazem. Aber nicht alle dieser Medikamente sind in der Lage, einen Herzblockanfall zu stoppen und manchmal sogar diesen Anfall einer Impulsleitungsstörung hervorzurufen.
Nicht jede Art von Herzblock erfordert eine Behandlung oder einen Krankenhausaufenthalt. Ein sinusförmiger Herzblock äußert sich durch Störungen in der Impulsleitung vom Sinusknoten zum Vorhof. Der Patient verspürt eine Unterbrechung der Herzfunktion und es kommt zu einer Bradykardie.
Die Behandlung eines Sinusherzblocks ist die gleiche wie bei Sinusbradykardie. Abhängig vom Grad des Herzblocks wird eine medikamentöse Behandlung verordnet. Bei unvollständigen Sinusblockaden (Grad I-II) klagt der Patient über Schwund, Herzinsuffizienz, Tinnitus usw. Ein Herzblock im Stadium III oder ein vollständiger Herzblock ist erforderlich Notfalltherapie, da die dabei entstandene Bradykardie nicht ausreicht, um alle Organe und Gewebe mit Blut zu versorgen. Bei unvollständigem Herzblock wird Atropin 0,1 % Lösung in einer Dosis von 1,0 ml intravenös verabreicht. Die Gesamtdosis dieses Arzneimittels sollte 0,04 mg pro kg nicht überschreiten. Alupent 0,05 % Lösung in einer Dosis von 1 ml intravenös bei Verdünnung in Kochsalzlösung mit einer Geschwindigkeit von 8 Tropfen pro Minute.
Wenn sich ein vollständiger Herzblock oder ein Sinusblock dritten Grades entwickelt hat, wird eine aggressivere Therapie verordnet: Dopamin in einer Dosis von 5-10 µg pro kg und Minute. Bei Verdünnung in einer 5 %igen Glucoselösung beträgt die Verabreichungsrate 10–20 Tropfen pro Minute. Die Verabreichung von Dopamin sollte in Verbindung mit einer EKG-Überwachung erfolgen, da es zu Tachykardie einschließlich Kammerflimmern kommen kann. Anstelle von Dopamin können Sie Adrenalin verwenden, dessen Konzentration 0,1 % beträgt, verdünnt 1 mg in 250 ml 5 %iger Glucoselösung, mit einer Injektionsrate von 10–20 Tropfen pro Minute. Wenn es keine Wirkung gibt Drogen Therapie Vor diesem Hintergrund ist eine elektrische Herzstimulation erforderlich. Anschließend greifen sie auf die Installation eines künstlichen Herzschrittmachers zurück.
Ein AV-Block ersten Grades ohne klinische Manifestationen erfordert keine Behandlung. Manchmal kommt es bei Spitzensportlern zu einem solchen Herzblock.
Ein AV-Block zweiten Grades vom Typ Mobitz I erfordert keine medikamentöse Behandlung, es sei denn klinische Symptome. Liegt eine hämodynamische Störung vor, wird Atropin 0,1 % Lösung in einer Dosis von 1 ml verschrieben. Wenn Atropin unwirksam ist, wird vor seinem Hintergrund eine Herzstimulation durchgeführt.
Wenn vor dem Hintergrund eines Myokardinfarkts ein Herzblock auftritt, übersteigt der Adenosinspiegel im Gewebe, der durch Adenosinantagonisten – Adenophyllin oder Euphyllin – ausgeschieden wird. Eine fortgeschrittene Blockade zweiten Grades erfordert eine Überwachung des Patienten und die Einnahme leitungsverbessernder Mittel.
Bei einem kompletten Herzblock kommt die Herzstimulation bei folgenden Indikationen zum Einsatz: akute Herzinsuffizienz, die sich durch ein Lungenödem äußert, arterielle Hypotonie, arrhythmogener Kollaps; das Auftreten oder die Verschlechterung einer Myokardischämie; Ohnmachtsanfälle, besonders in Ruhe; Entwicklung einer Blockade während der Wiederbelebung; Blockade als Folge akute Krankheit. In anderen Fällen kommt eine Pharmakotherapie zum Einsatz. Allein Medikamente können einen Herzblock stoppen, andere können eine erhöhte Herzfrequenz verursachen ventrikulärer Rhythmus. Der Zweck dieser Medikamente ist jedoch derselbe: die Aufrechterhaltung einer stabilen Hämodynamik.
Vor der Einnahme von Medikamenten sollten Medikamente, die die Erregungsleitung verlangsamen, abgesetzt werden. Dazu gehören Betablocker, Herzglykoside, Kaliumpräparate und Kalziumkanalblocker.
Der nächste Behandlungsschritt ist die Verschreibung von Anticholinergika: Atropin in einer Konzentration von 0,1 % in einer Dosierung von 1 ml intravenös, jedoch nicht mehr als 0,04 mg/kg. Adrenerge Agonisten oder Adrenalinrezeptor-Stimulanzien sind bei Herzblockaden nicht so wirksam. Sie erhöhen den Sauerstoffverbrauch des Herzmuskels und tragen zur Entstehung schwerwiegenderer Herzrhythmusstörungen bei. Ihr Einsatz ist nur dann gerechtfertigt, wenn keine Möglichkeit einer Herzstimulation besteht. Dopamin in einer Dosis von 5–20 µg pro kg und Minute. intravenös mit einer Geschwindigkeit von 10-15 Tropfen pro Minute verabreicht. Adrenalin – 0,1 % – 1 ml intravenös. Aber Medikamente wie Dopamin und Adrenalin sind eine Therapie der Verzweiflung. Daher wird empfohlen, andere Arzneimittel zu verwenden: Ephedrin in einer Dosis von 1 ml einer 5 %igen Lösung intravenös und intramuskulär oder Alupent in einer Dosis von 1 ml einer 0,05 %igen Lösung, gelöst in 200 ml Kochsalzlösung, mit einer Injektionsrate von 8 Tropfen pro Minute. Es ist möglich, Isoproterinol 0,5 % und 1 % in einer Dosis von 1 ml pro 250 ml Glucose mit einer Geschwindigkeit von 20 Tropfen pro Minute zu verabreichen.
Ein kaliumsparendes Diuretikum ist bei einer AV-Blockade nicht kontraindiziert. Hypothiazid in einer Dosierung von 100 mg einmal täglich für 3-5 Tage. Natriumbicarbonat wird intravenös in einer Dosis von 100 ml einer 4%igen Lösung verabreicht. Soda muss langsam über 30 Minuten verabreicht werden, da es zu Kammerflimmern kommen kann.
Kommt es zu einem längeren Ohnmachtsanfall, werden abrupte 2-3 Schläge mit geballter Faust auf die suprakardiale Region und eine indirekte Herzmassage durchgeführt, gefolgt von einer elektrischen Herzstimulation. Bei ständigem Auftreten von Ohnmachtsanfällen kommen permanente Herzschrittmacher zum Einsatz.
Eine Operation ist die wichtigste Behandlungsmethode für einen AV-Block. Es ist zu berücksichtigen, dass Blockaden höherer Lokalisation dauerhaft sind und Herzblockaden in den unteren Teilen des Erregungsleitungssystems anfällig für Progression sind. Die Indikationen für den Einbau eines permanenten Herzschrittmachers werden in Klassen eingeteilt. Die erste Klasse umfasst die folgenden Zustände: AV-Block dritten Grades oder schnell fortschreitende Blockade zweiten Grades beliebiger Stufe, wenn sie mit symptomatischer Bradykardie, Arrhythmien, Asystolie für 3 Sekunden und Episoden mit einer Herzfrequenz von weniger als 40 Schlägen einhergeht pro Minute. Zur ersten Indikationsklasse gehören außerdem der Zustand nach Katheterablation des AV-Knotens, mit neuromuskulären Erkrankungen des AV-Übergangs, AV-Block mit Bradykardie.
Klasse IIa umfasst einen asymptomatischen Herzblock im Stadium III. unabhängig vom Ort des Auftretens, mit einer durchschnittlichen Herzfrequenz von mehr als 40 pro Minute im Wachzustand, insbesondere wenn sich die Grenzen des Herzens erweitern und die Funktion der linken Herzkammer instabil ist. Zu dieser Klasse gehören asymptomatische AV-Blockaden zweiten Grades vom Mobitz-Typ II und I sowie schwere Blockaden ersten und zweiten Grades.
Klasse IIb umfasst AV-Block ersten Grades bei Patienten mit schlechter linksventrikulärer Funktion und Symptomen einer hämodynamischen Insuffizienz sowie neuromuskuläre Erkrankungen mit AV-Block jeden Grades.
Bei Patienten, die einen Herzinfarkt erlitten haben, wird ein Herzschrittmacher mit anhaltender Blockade 2. – 3. Grades implantiert. Mit der Manifestation eines AV-Blocks II - III Grad. In der akuten Phase eines Myokardinfarkts ist die Einführung eines temporären Herzschrittmachers angezeigt. Da es wiederholt zu Leitungsausfällen kommen kann, sollte die Installation eines permanenten Herzschrittmachers verzögert werden.
Die Behandlung von Erregungsleitungsstörungen in den Beinen des Herzens beginnt mit der Feststellung der Indikationen für einen Krankenhausaufenthalt. Bei entsprechender Wahl der antiarrhythmischen Therapie und geplanter Herzstimulation sollte der Patient wie geplant stationär aufgenommen werden. Die Behandlung beginnt mit der Korrektur von Elektrolytstörungen. Herzglykoside, Betablocker, Kalziumkanalblocker, Chinidin, Novocainamid, Rhythmylen und Rhythmonorm sollten vermieden werden.
Die medikamentöse Therapie besteht in der Verschreibung von Belloid 1 Tablette 3-4 mal täglich. c. Es hat eine atropinähnliche Wirkung und lindert Bradykardie. Glaukom ist eine Kontraindikation. Theophyllin in einer Dosis von 0,1 g 2-3 r. c. Zur Verbesserung des Herztonus. Allapinin in einer Dosis von 25 mg alle 8 Stunden vor den Mahlzeiten. Bei den meisten Patienten treten beim Auftreten einer Blockade Panikattacken auf, die mit Clonazepam in Tablettenform, 5 mg 2-3 mal, gestoppt werden sollten. pro Tag innerhalb von 3-5 Tagen. Vor der Einnahme von Medikamenten sollte unbedingt ein Arzt konsultiert werden, da es zu Nebenwirkungen kommen kann.
Die chirurgische Behandlung beinhaltet die Implantation eines Herzschrittmachers zur Blockade von zwei und drei Bündeln. Eine Indikation für einen Dauerstimulator ist auch ein Myokardinfarkt aufgrund eines Herzblocks.
Bei der Behandlung von Störungen des Reizleitungssystems des Herzens können Sie Volksheilmittel verwenden. Sie schaffen einen günstigen Hintergrund für die Therapie. Als eine der Nutzpflanzen hierfür gelten Hagebutten. Beim Aufbrühen 5 EL. l. seine Früchte in ½ Liter Wasser einrühren. Die gekochten Früchte mit Honig zerdrücken und in die entstandene Brühe gießen. Wenn Sie vor den Mahlzeiten ¼ Tasse dieser Abkochung trinken, verbessert sich Ihr Zustand.
Schachtelhalm kann auch positive Auswirkungen auf das Herz-Kreislauf-System haben. Sie müssen es in einem Glas Wasser in einer Menge von zwei Teelöffeln aufbrühen. Verwenden Sie 1 EL. Löffel alle 2 Stunden.
Ein Sud aus Baldrianwurzeln, ein EL. Jedes Mal vor dem Essen löffeln. Es hat eine beruhigende Wirkung, die bei Erkrankungen des Herz-Kreislauf-Systems wichtig ist.
Mutterkraut, Schafgarbe und Kornblume haben eine gute Wirkung auf die Impulsleitung.
Eine wichtige Rolle bei der Behandlung von Herzblockaden spielt auch die Wiederherstellung eines normalen Tagesablaufs, ausreichend Schlaf, das richtige Bild Leben, Genesung normaler Indikator Cholesterin und Fette im Blut. Wenn diese Indikatoren normalisiert sind, bildet sich der atherosklerotische Prozess zurück. Bei 70 % der rauchenden Bevölkerung ist das Risiko für atherosklerotische Läsionen höher als bei Nichtrauchern. Um den kardiosklerotischen Prozess zu verhindern, ist es notwendig, rechtzeitig mit der Behandlung der Myokarditis zu beginnen. chronische Infektionen, rheumatisches Fieber.




























